Перейти к:
Первый опыт лечения пролапса тазовых органов у пациенток постменопаузального возраста аутотрансплантацией сухожилия
https://doi.org/10.21886/2219-8075-2025-16-3-16-21
Аннотация
Цель: оценить результаты применения аутотрансплантата сухожилия полусухожильной мышцы в лечении апикального пролапса у пациенток постменопаузального возраста.
Материалы и методы: в исследование вошли 3 женщины постменопаузального возраста с апикальным пролапсом 2–3 стадии по POP-Q. В данной группе проводилось оперативное лечение в следующем объёме: лапароскопическая надвлагалищная ампутация матки с придатками, промонтофиксация культи шейки матки с использованием аутотрансплантата сухожилия полусухожильной мышцы. Результат коррекции тазового пролапса и оценка функциональности коленного сустава оценивались в раннем и позднем послеоперационных периодах.
Результаты: исход оперативного лечения апикального пролапса у женщин постменопаузального возраста с использованием аутотрансплантата сухожилия полусухожильной мышцы сопоставим с результатами оперативных техник с использованием сетчатого импланта по времени и эффективности, однако описанная методика позволяет избежать mesh-ассоциированных осложнений. Осложнений во время и после операций, снижения функциональной активности коленного сустава, рецидивов после операции за время наблюдения не отмечено.
Заключение: нестандартный подход, относительная простота, предварительные результаты применённой оперативной техники оправдывают внедрение аутотрансплантации в хирургии тазового пролапса. Требуется продолжить исследование с большей группой пациенток для оценки отдаленных результатов оперативного лечения и выполнения новых оперативных техник по коррекции пролапса тазовых органов.
Ключевые слова
Для цитирования:
Кацура К.С., Мельник П.С., Лологаева М.С., Мурин Д.В., Арютин Д.Г., Радзинский В.Е. Первый опыт лечения пролапса тазовых органов у пациенток постменопаузального возраста аутотрансплантацией сухожилия. Медицинский вестник Юга России. 2025;16(3):16-21. https://doi.org/10.21886/2219-8075-2025-16-3-16-21
For citation:
Katsura K.S., Melnik P.S., Lologaeva M.S., Murin D.V., Ariutin D.G., Radzinsky V.E. First experience in treatment pelvic organ prolapse in postmenopausal patients with tendon autotransplantation. Medical Herald of the South of Russia. 2025;16(3):16-21. (In Russ.) https://doi.org/10.21886/2219-8075-2025-16-3-16-21
Введение
Вопрос лечения пролапса тазовых органов (ПТО) приобретает всё более важное значение в практическом здравоохранении и в социальном поле. ПТО наносит ущерб качеству жизни пожилых и молодых трудоспособных женщин, создавая значительную медико-социальную и экономическую проблему медицинскому сообществу и государству.
Эпидемиология тазовых пролапсов отчасти обусловлена увеличением продолжительности жизни женского населения [1]. Среди всех разновидностей опущения тазовых органов отдельного внимания заслуживает категория апикальных пролапсов, до сих пор вызывающая споры, разочарования и поиск новых, безопасных и окончательных методов хирургической коррекции [2]. Классические способы коррекции апикального пролапса (влагалищная гистерэктомия и другие влагалищные операции исключительно нативными тканями) в настоящее время утратили своё значение в связи с отсутствием патогенетического подхода и недопустимым повреждением связочного аппарата таза во время операции [3].
Отдельной категорией являются операции по коррекции ПТО с использованием сетчатых имплантов. Споры об их использовании, нерешённость проблемы mesh-ассоциированных осложнений оставляют открытым вопрос поиска альтернативных путей лечения. Имеющиеся лапароскопические способы коррекции ПТО (лапароскопическая латеральная фиксация матки, лапароскопическая промонтофиксация, лапароскопическая пектопексия), несмотря на все преимущества, не лишены ограничений (например, квалификация и опыт хирурга, высокотехнологичное эндоскопическое оборудование, длительность операций, технические нюансы у коморбидных пациенток с ожирением) [4–7]
В поиске новых методов коррекции тазового пролапса уже были предприняты попытки внедрения алло- и аутотрансплантатов (широкая фасция бедра, «армированный» апоневротический лоскут, твёрдая мозговая оболочка). Опыт применения биогенных материалов остался ограниченным и не нашёл широкого применения ввиду низкой эффективности и безопасности, высокой частоты рецидивов пролапса, технически сложного забора материала и воспроизводимости методик, этических ограничений [8][9].
В 2020 г. Hornemann A. и соавт. опубликовали первый успешный опыт использования аутотрасплантата сухожилия полусухожильной мышцы (СПСМ) в коррекции ПТО [10]. Основой для данной работы послужило то, что сегодня использование данного сухожилия — «золотой стандарт» лечения разрыва передней крестообразной связки. Процедура забора сухожилия рутинна и занимает незначительное время (10–15 минут), не приводит к снижению мобильности пациента, сухожилие имеет хороший потенциал для регенерации, форма и длина сухожилия идеальны для выполнения привычных гинекологических операций по коррекции апикального пролапса [11–14].
Hornemann A. и соавт. с 2019 г. внедряют использование аутотрансплантата для лапароскопического лечения апикального пролапса и трансобтураторной коррекции стрессового недержания мочи [10][13–15]. В опубликованном в 2023 г. многоцентровом исследовании приводятся данные о более чем 100 прооперированных пациентках, которым проводилась лапароскопическая коррекция апикального пролапса при помощи сухожильного аутотрансплантата. Высокая эффективность, безопасность, несложная воспроизводимость оперативной техники оправдывают целесообразность её освоения и широкого внедрения [14].
Цель исследования — оценить результаты применения аутотрансплантата сухожилия полусухожильной мышцы в лечении апикального пролапса у пациенток постменопаузального возраста.
Проведённое исследование соответствует стандартам Хельсинской декларации. Оно одобрено независимым этическим комитетом государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 29 им. Н.Э. Баумана Департамента здравоохранения города Москвы», протокол № 06/23 от 07.12.2023 г. Все лица, вошедшие в исследование, подписали письменное информированное добровольное согласие.
Материалы и методы
За 2024 г. на базе отделения гинекологии ГБУЗ ГКБ №29 им. Н.Э. Баумана ДЗ Москвы (главный врач — к.м.н. Бражник В.А.) нами было проведено 3 оперативных вмешательства по коррекции апикального пролапса с использованием аутотрансплантата СПСМ у пациенток постменопаузального возраста в следующем объёме: надвлагалищная ампутация матки с придатками с последующей промонтофиксацией культи шейки матки при помощи аутотрансплантата СПСМ.
Объём оперативного вмешательства был одобрен этическим комитетом ГКБ№ 29 им. Н. Э. Баумана от 07.12.2023 г. (протокол № 06/23). С марта по август 2024 г. пациенткам в возрасте 55–65 лет с апикальным пролапсом (исходная оценка по шкале POP-Q: Ва от -2 до -5, С от -2 до 0, Вр от -2 до -5.) после подробного информирования о ходе операции, возможных осложнениях, получения добровольного информированного согласия проведена коррекция пролапса лапароскопическим доступом. Критериями исключения послужили индивидуальные противопоказания к лапароскопическому доступу и ранее проводимые на сухожилии m.semitendinosus оперативные вмешательства (например, замена передней крестообразной связки).
Помимо бригады гинекологов, в операции участвовал врач травматолог-ортопед, выполняющий забор сухожилия.
C использованием лапароскопического оборудования с трёхмерной визуализацией (B.Braun Aesculap EinsteinVision 2.0) первым этапом проводилась лапароскопическая надвлагалищная ампутация матки c придатками. Следующее действие представляло собой работу с сухожилием: доступ к подколенной ямке, забор сухожилия, его подготовка, закрытие раны. В положении больного на спине левая нижняя конечность фиксирована в держателе, наложен пневмотурникет (создано давление 280 мм рт.ст.). После обработки кожи левой нижней конечности спиртовым антисептиком отступя 2 см вниз и на 2 см медиальнее от края бугорка большеберцовой кости выполнен кожный разрез 2 см (рис. 1). Произведена ревизия полости левого коленного сустава путём наружного и внутреннего доступов. Тупо и остро выполнен доступ к СПСМ, сухожилие взято на держалки. Выполнен забор сухожилия стрипером. Длина трансплантата 26,0–27,0 см, диаметр 1–1,3 см (рис. 2). После адекватного гемостаза выполнено послойное ушивание раны. Жгут снят, наложена асептическая повязка. Время забора сухожилия — 10–15 мин.
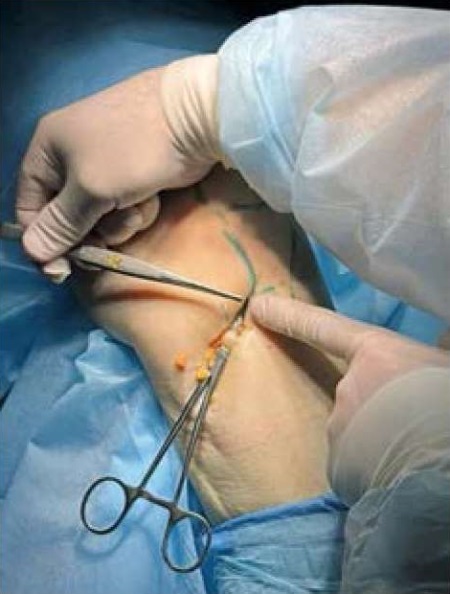
Рисунок 1. Процедура забора сухожилия m.semitendinosus
Figure 1. Procedure for harvesting the semitendinosus tendon
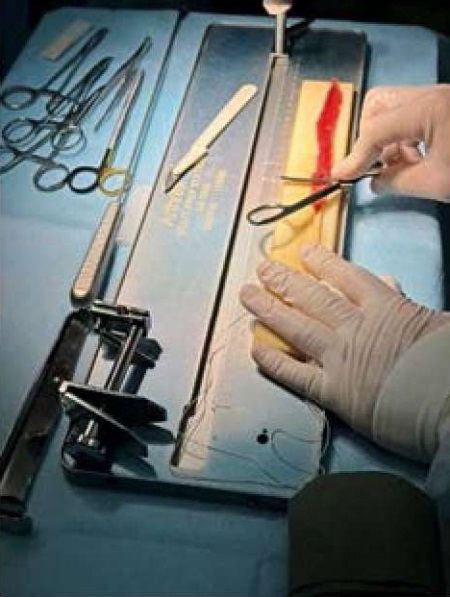
Рисунок 2. Подготовка сухожилия m.semitendinosus
Figure 2. Preparation of the semitendinosus tendon
В дальнейшем выполнялось выделение пресакральной связки в проекции мыса крестца. При помощи ультразвукового диссектора широко вскрыта париетальная брюшина Дугласова пространства, разрез продлён справа, медиальнее брыжейки прямой кишки до проекции продольной пресакральной связки на уровне крестцового мыса. Затем тупым путём произведена диссекция ректовагинального клетчаточного пространства, выделены средние порции лобково-прямокишечных мышц и ректовагинальной перегородки до уровня промежностного тела.
Аутотрансплантат введен в брюшную полость через троакар диаметром 10 мм. Нерассасывающимся шовным материалом (Ethibond 1,0) произведена циркулярная фиксация аутотрансплантата к верхней трети культи шейки матки при помощи отдельных 8-образных швов (3 шва к передней стенке, по 1 шву латерально справа и слева, по 1 шву в области между правой и левой крестцово-маточных связок) (рис. 3).
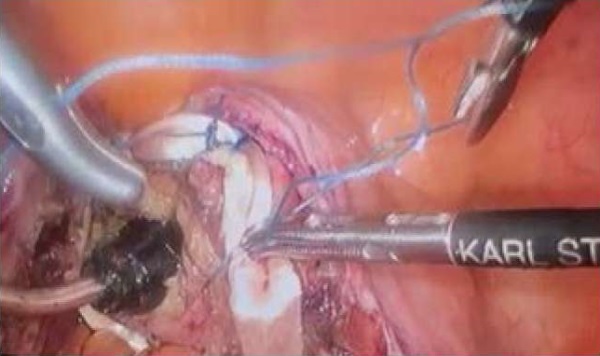
Рисунок 3. Фиксация аутотрансплантата к шейке матки
Figure 3. Fixation of the autograft to the cervix
Два свободных края аутотранслантата в состоянии умеренного натяжения фиксированы нерассасывающимся шовным материалом (Ethibond 1,0) к ранее выделенной продольной пресакральной связке (рис. 4). Произведена перитонизация культи шейки матки непрерывным швом (Monocryl 1,0), что обеспечило ретроперитонеальное расположение аутотрансплантата. Операция завершена типично.
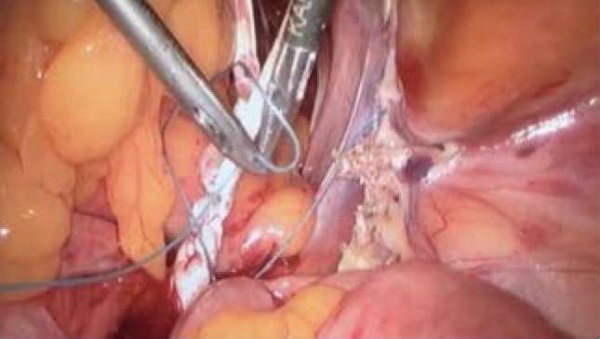
Рисунок 4. Фиксация сухожилия к продольной пресакральной связке
Figure 4. Fixation of the tendon to the longitudinal presacral ligament
Результаты
Cредний возраст пациенток составил 59,6±3,6лет. Средний ИМТ — 23,8 кг/м². Средняя продолжительность операции — 150 минут. Средний объём кровопотери — 50 мл. Среднее количество койко-дней — 3. Интраоперационных и послеоперационных осложнений не было. После завершения операции пациентки транспортировались в отделении гинекологии. Послеоперационный период в условиях стационара протекал без особенностей: активизация пациенток проводилась через 6–8 часов после операции, уретральный катетер удалялся на 1-е сутки после операции, забор крови (общий анализ крови, определение С-реактивного белка) проводился двукратно (клинических и лабораторных признаков воспалительного процесса не наблюдалось ни в одном случае). Функциональных нарушений со стороны коленного сустава в период пребывания в стационаре не отмечено, что было оценено субъективно по отсутствию жалоб пациенток и объективно по опроснику Knee and Osteoarthritis Outcome Score (KOOS). Оценка эффективности операции проводилась по субъективным ощущениям женщин (отсутствие ранее беспокоивших ощущений инородного тела во влагалище, рецидивирующих инфекций половых путей, нарушений сексуальной функции), а также при гинекологическом осмотре (измерялся и документировался показатель POP-Q score: точки Ва-5, С-7, Вр от -2 до -5).
Повторная оценка результата операции и функциональности коленного сустава проводилась также через 45 и 90 дней после операции. Для этого так же использовались опросник Knee and Osteoarthritis Outcome Score (KOOS) и оценка по POP-Q. За время наблюдения никто из пациенток не столкнулся с ограничением мобильности коленного сустава и ухудшением результатов коррекции апикального пролапса, различий с ранними послеоперационными результатами не выявлено. Все пациентки полноценно вернулись к привычной бытовой нагрузке, успешно осваивали умеренную физическую нагрузку. В перспективе планируется дальнейший контроль результатов операции в отдаленном периоде с периодичностью 1 раз в 6 месяцев.
Обсуждение
Проблема ПТО, отсутствие надёжных и безопасных методов его коррекции вынуждает гинекологов продолжать поиск новых решений. Несмотря на широкий спектр доступных оперативных методик, показатели частоты рецидивов ПТО и послеоперационных осложнений схожи, составляя в среднем 30–40% [5].
Интерес к использованию биологических материалов возник давно и сегодня становится широко распространённым [8][9][15]. Любой предлагаемый метод должен быть легко воспроизводимым и безопасным для здоровья. Биологические материалы различаются по способу и месту получения, тканевому составу, технологии обработки. Логично, что практические результаты ограничены серией случаев, уровень доказательности невысок, а масштабных исследований пока не проводилось [16].
По данным Matak L. и соавт., аутологичные ткани при лечении ПТО (широкая фасция и фасция прямой мышцы живота) показывают удовлетворительное результаты по эффективности и безопасности использования, но существуют определённые риски, связанные с местом забора трансплантата, развитием рецидива пролапса или осложнений как общего характера (например, травма органа или гематома), так и специфического (например, стрессовое недержание мочи de novo) [16].
Whooley J. и соавт. утверждают, что имеющиеся стратегии лечения ПТО с использованием биологических материалов ставят целью в первую очередь изучение механических характеристик аутотрансплантатов, схожих с характеристиками синтетических сетчатых имплантов, при этом нивелируя mesh-ассоциированные осложнения, минимизируя ответ организма-хозяина и улучшая тканевую интеграцию импланта [17]. В сравнительном обзоре Merriman A.L. и соавт. отмечено, что процесс разработки и внедрения в клиническую практику биологических трансплантатов достаточно длительный и требует индивидуального подбора «подходящих» пациентов [18]. Также авторы подчеркивают, что идеального аутотрансплантата пока не существует, что обязывает хирурга понимать все преимущества и недостатки имеющихся видов биологических имплантов в каждом конкретном случае [18].
Использование СПСМ успешно зарекомендовало себя в ортопедической хирургии в течение многих лет, что позволяет судить о надежности трансплантата [11]. Лёгкость получения и прочность сухожилия, возможность его регенерации, высокий процент неосложнённой имплантации являются важными характеристиками для внедрения аутотрансплантата в хирургии ПТО [10][13][14].
Таким образом, использование стабильных, легкодоступных, долговечных аутотрансплантатов для коррекции опущения органов малого таза — перспективное направление в тазовой хирургии. Несмотря на трудности всех этапов разработки и внедрения подобных трасплантатов, результаты имеющихся исследований служат примером того, что использование аутологичных тканей для лечения пролапса и развитие новых технологий и техник принципиально важны для достижения лучшего результата и преодоления предыдущих ограничений. Наш опыт наравне с опытом немецких учёных предлагает безопасную и эффективную альтернативу использования сетчатых имплантов в гинекологии, развивая новое направление в лечении такого распространённого, социально-значимого и непростого заболевания, как ПТО. Нестандартный подход, относительная простота операции, оптимистичные предварительные результаты вмешательств, несмотря на необходимость дальнейших исследований, предопределяют успех развития аутотрансплантации в хирургии тазовых пролапсов.
Заключение
Предварительные результаты использования аутотрансплантата сухожилия m.semitendinosus подтверждают, что его использование является перспективным вариантом замены сетчатых имплантов, обеспечивая сопоставимо высокую эффективность лечения и устраняя риски возникновения mesh-ассоциированных осложнений. Несомненно, необходимо продолжить изучение отдаленных результатов проведенного лечения, а также возможности применения аутотрансплантата СПСМ не только при лапароскопической промонтофиксации, но при других оперативных вмешательствах.
Список литературы
1. de Mattos Lourenco TR, Pergialiotis V, Duffy JMN, Durnea C, Elfituri A, et al. A systematic review on reporting outcomes and outcome measures in trials on synthetic mesh procedures for pelvic organ prolapse: Urgent action is needed to improve quality of research. Neurourol Urodyn. 2019;38(2):509-524. https://doi.org/10.1002/nau.23871
2. Geoffrion R, Larouche M. Guideline No. 413: Surgical Management of Apical Pelvic Organ Prolapse in Women. J Obstet Gynaecol Can. 2021;43(4):511-523.e1. https://doi.org/10.1016/j.jogc.2021.02.001
3. Lin FC, Gilleran JP, Powell CR, Atiemo HO. To mesh or not mesh “apical prolapse,” that is the question! Neurourol Urodyn. 2024;43(7):1626-1630. https://doi.org/10.1002/nau.25469
4. Vigna A, Barba M, Frigerio M. Long-Term Outcomes (10 Years) of Sacrospinous Ligament Fixation for Pelvic Organ Prolapse Repair. Healthcare (Basel). 2024;12(16):1611. https://doi.org/10.3390/healthcare12161611
5. Арютин Д.Г., Лологаева М.С., Ваганов Е.Ф., Мельник П.С., Духин А.О., Оразов М.Р. Эндоскопическая латеральная фиксация в лечении апикального пролапса: трехлетний опыт. Акушерство и гинекология. Новости. Мнения. Обучение. 2019;7(S):115-121. eLIBRARY ID: 42799639 EDN: YWXVBC
6. Campagna G, Vacca L, Panico G, Caramazza D, Lombisani A, et al. Laparoscopic lateral suspension for pelvic organ prolapse: A systematic literature review. Eur J Obstet Gynecol Reprod Biol. 2021;264:318-329. https://doi.org/10.1016/j.ejogrb.2021.07.044
7. Bolovis DI, Brucker CVM. Unilateral pectineal suspension - A new surgical approach for apical correction of pelvic organ prolapse. Facts Views Vis Obgyn. 2022;14(2):177-181. https://doi.org/10.52054/FVVO.14.2.015
8. Ищенко И.А., Александров Л.С., Горбенко О.Ю., Чушков Ю.В., Будникова К.А. Использование «армированного» апоневротического лоскута при хирургической коррекции и для профилактики генитального пролапса у женщин с сочетанной гинекологической патологией. Российский вестник акушера-гинеколога. 2011;11(3):55-60. eLIBRARY ID: 18965982
9. Лузина Л.В., Абулхаирова О.С. Оптимизация хирургического лечения пролапса гениталий с использованием биогенных материалов. Сибирский журнал клинической и экспериментальной медицины. 2007;(2):84-88. eLIBRARY ID: 13622680
10. Hornemann A, Hoch B, Germann G, Franz W, Sütterlin M. Hamstring Autograſt as a Mesh Alternative for Pelvic Organ Prolapse. J Minim Invasive Gynecol. 2020;27(1):17-18. https://doi.org/10.1016/j.jmig.2019.05.018
11. Franz W, Baumann A. Minimally invasive semitendinosus tendon harvesting from the popliteal fossa versus conventional hamstring tendon harvesting for ACL reconstruction: A prospective, randomised controlled trial in 100 patients. Knee. 2016;23(1):106-110. https://doi.org/10.1016/j.knee.2015.09.001
12. Stevanović V, Blagojević Z, Petković A, Glišić M, Sopta J, et al. Semitendinosus tendon regeneration aſter anterior cruciate ligament reconstruction: can we use it twice? Int Orthop. 2013;37(12):2475-2481. https://doi.org/10.1007/s00264-013-2034-y
13. Hornemann A, Hoch B, Hofmann J, Franz W, Sütterlin M. Tendon Descensus Repair (TENDER) - A prospective clinical feasibility study of tendon transplantation for pelvic organ prolapse repair. Eur J Obstet Gynecol Reprod Biol. 2020;249:37-41. https://doi.org/10.1016/j.ejogrb.2020.04.035
14. Hornemann A, Weissenbacher T, Hoch B, Franz W, Lingwal N, et al. From thigh to pelvis: female genital prolapse repair with an autologous semitendinosus tendon transplant: Data of the German multicenter trial. Int Urogynecol J. 2023;34(10):2373-2380. https://doi.org/10.1007/s00192-023-05512-6
15. Hornemann A, Hoch B, Franz W, Sütterlin M. Tendon incontinence repair - First experience with an autologous semitendinosus tendon transplant for urinary stress incontinence treatment. Urol Case Rep. 2020;32:101257. https://doi.org/10.1016/j.eucr.2020.101257
16. Matak L, Baekelandt J, Šimičević M, Matak M, Mikuš M, Orešković S. Comparison between fascia lata and rectus fascia in treatment of pelvic organ prolapse: a systematic review. Arch Gynecol Obstet. 2024;309(6):2395-2400. https://doi.org/10.1007/s00404-024-07531-0
17. Whooley J, Cunnane EM, Do Amaral R, Joyce M, MacCraith E, et al. Stress Urinary Incontinence and Pelvic Organ Prolapse: Biologic Graſt Materials Revisited. Tissue Eng Part B Rev. 2020;26(5):475-483. https://doi.org/10.1089/ten.TEB.2020.0024
18. Merriman AL, Kennelly MJ. Biologic Graſts for Use in Pelvic Organ Prolapse Surgery: a Contemporary Review. Curr Urol Rep. 2020;21(12):52. https://doi.org/10.1007/s11934-020-01013-x
Об авторах
К. С. КацураРоссия
Кацура Ксения Сергеевна, аспирант кафедры акушерства и гинекологии с курсом перинатологии медицинского института
Москва
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
П. С. Мельник
Россия
Мельник Полина Сергеевна, врач акушер-гинеколог гинекологического отделения
Москва
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
М. С. Лологаева
Россия
Лологаева Милана Султановна, к.м.н., ассистент кафедры акушерства и гинекологии с курсом перинатологии медицинского института, Российский университет дружбы народов им. Патриса Лумумбы; врач акушер-гинеколог гинекологического отделения, Городская клиническая больница № 29 им. Н.Э. Баумана
Москва
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Д. В. Мурин
Россия
Мурин Дмитрий Валерьевич, заведующий кабинетом артроскопии отделения хирургии верхней конечности (предплечья и кисти)
Москва
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Д. Г. Арютин
Россия
Арютин Дмитрий Геннадьевич, к.м.н., доцент кафедры акушерства и гинекологии с курсом перинатологии медицинского института, Российский университет дружбы народов им. Патриса Лумумбы; заведующий гинекологическим отделением, Городская клиническая больница № 29 им. Н.Э. Баумана
Москва
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
В. Е. Радзинский
Россия
Радзинский Виктор Евсеевич, д.м.н., проф., член-
корреспондент РАН, заслуженный деятель науки РФ, заведующий кафедрой акушерства и гинекологии с курсом перинатологии медицинского института, Российский университет дружбы народов им. Патриса Лумумбы
Москва
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Рецензия
Для цитирования:
Кацура К.С., Мельник П.С., Лологаева М.С., Мурин Д.В., Арютин Д.Г., Радзинский В.Е. Первый опыт лечения пролапса тазовых органов у пациенток постменопаузального возраста аутотрансплантацией сухожилия. Медицинский вестник Юга России. 2025;16(3):16-21. https://doi.org/10.21886/2219-8075-2025-16-3-16-21
For citation:
Katsura K.S., Melnik P.S., Lologaeva M.S., Murin D.V., Ariutin D.G., Radzinsky V.E. First experience in treatment pelvic organ prolapse in postmenopausal patients with tendon autotransplantation. Medical Herald of the South of Russia. 2025;16(3):16-21. (In Russ.) https://doi.org/10.21886/2219-8075-2025-16-3-16-21







































