Перейти к:
Использование метода искусственных нейронных сетей для интегрирования в систему поддержки принятия решений как инструмент оптимизации амбулаторного ведения пациентов с хронической обструктивной болезнью лёгких
https://doi.org/10.21886/2219-8075-2024-15-1-126-140
Аннотация
Цель: оценить возможность использования искусственных нейронных сетей для интегрирования в систему поддержки принятия врачебных решений в качестве оптимизации амбулаторного ведения пациентов с ХОБЛ.
Материалы и методы: проведено динамическое наблюдение 150 пациентов с хронической обструктивной болезнью лёгких, состоящих на диспансерном учёте по основному заболеванию, завершивших амбулаторный этап лёгочной реабилитации после перенесённого обострения средней степени тяжести. Материалом исследования явилась универсальная анкета из 69 показателей, включающих данные анамнеза, клиники, лабораторной и инструментальной диагностики. Создана четырехслойная нейронная сеть: первые два слоя — 69 нейронов, третий слой — 34 нейрона, последний слой — 3 нейрона. Использовано программное обеспечение на языке программирования Java с использованием модуля Encog 3.4.
Результаты: использование возможностей искусственных нейронных сетей для интеграции в систему поддержки врачебных решений при амбулаторном ведении пациентов с хронической обструктивной болезнью легких показало высокую специфичность.
Заключение: прогностическая модель реализована в виде компьютерной программы «Программа прогнозирования неблагоприятного исхода, развития сердечно-сосудистых осложнений и эффективности проводимых реабилитационных мероприятий у больных хронической обструктивной болезнью лёгких (CardioRisk)» и внедрена в работу амбулаторно-поликлинических учреждений г. Ростова-на-Дону.
Ключевые слова
Для цитирования:
Таютина Т.В., Шлык С.В., Водопьянов А.С., Казарян Т.М. Использование метода искусственных нейронных сетей для интегрирования в систему поддержки принятия решений как инструмент оптимизации амбулаторного ведения пациентов с хронической обструктивной болезнью лёгких. Медицинский вестник Юга России. 2024;15(1):126-140. https://doi.org/10.21886/2219-8075-2024-15-1-126-140
For citation:
Tayutina T.V., Shlyk S.V., Vodopyanov A.S., Kazaryan T.M. Using the method of artificial neural networks for integration into the decision support system as a tool for optimizing outpatient management of patients with chronic obstructive pulmonary disease. Medical Herald of the South of Russia. 2024;15(1):126-140. (In Russ.) https://doi.org/10.21886/2219-8075-2024-15-1-126-140
Введение
По данным ВОЗ, ХОБЛ является третьей причиной всех смертей. Ежегодно от ХОБЛ умирает около 2,8 млн человек [1]. Целью оптимизации амбулаторного ведения пациентов с ХОБЛ, помимо замедления темпов прогрессирования основного заболевания и предупреждения развития сердечно-сосудистых осложнений, является улучшение социальной адаптации пациента, реализуемое посредством амбулаторного этапа реабилитации [2].
Система поддержки принятия врачебных решений (СППВР) — это программное обеспечение, позволяющее путём сбора и анализа информации влиять на принятие врачом решения при обследовании пациента, диагностике, назначении лечения с целью снижения ошибок и повышения качества оказываемой медицинской помощи [3][4].
Поскольку в настоящее время многие врачи ориентированы на концепцию доказательной медицины, данные системы рассматриваются как медицинские технологии, потенциально способствующие повлиять на состояние больного, но при этом должны быть научно обоснованными, эффективными и безопасными [3][4].
Искусственные нейронные сети (ANN), являются составной частью интеллектуальных систем, имитирующих или моделирующих рассуждение врача и состоят из взаимосвязанных элементов, называемых нейронами, взаимодействующих для определения решений конкретных проблем. Процесс обучения ANN основан на примерах: вместо набора инструкций по выполнению конкретной задачи им даются примеры для анализа и поиска способа решения [5–7].
Использование ANN при прогнозировании индивидуального риска неблагоприятного исхода основного заболевания, развития сердечно-сосудистых осложнений и эффективности амбулаторного этапа медицинской реабилитации пациентов с хронической обструктивной болезнью лёгких (ХОБЛ) для интеграции в систему поддержки принятия решений позволит повысить эффективность амбулаторного ведения пациентов.
Цель исследования — оценить возможность использования ANN для интегрирования в СППВР в качестве оптимизации амбулаторного ведения пациентов с ХОБЛ.
Материалы и методы
В исследование вошли 150 пациентов с ХОБЛ, наблюдающихся амбулаторно по месту жительства и состоящих на диспансерном учёте по основному заболеванию в ГБУ РО «Городская поликлиника № 4» в г. Ростове-на-Дону, ГБУ РО «Городская поликлиника № 1» в г. Ростове-на-Дону. Медиана возраста пациентов с ХОБЛ составила 61,0 [ 58,9; 62,4; ДИ — 95%] лет. В группе наблюдения было 110 (73,3 %) мужчин и 40 (26,7 %) женщин. Индекс пачка лет составил 30,0 [ 19,9; 25,1 ДИ — 95%] лет.
Медиана длительности основного заболевания — 8,0 [ 4,7; 5,9 ДИ — 95%] лет. Медиана длительности диспансерного наблюдения составила 5,0 [ 3,8; 4,7 ДИ — 95%] лет.
Диагноз ХОБЛ был установлен в соответствии с GOLD 2020 г. на основе комплексной оценки симптомов заболевания, данных анамнеза, данных объективного статуса, спирометрии (по стандартной методике с оценкой постбронходилатационных значений ОФВ1, ОФВ1/ФЖЕЛ, в пробе с сальбутамолом в дозе 400 мкг). Основным показателем, указывающим на наличие ХОБЛ, выступало постбронходилатационное значение ОФВ1/ФЖЕЛ < 0,70 [8].
Критерии включения в исследование: подписанное информированное добровольное согласие пациента на участие в исследовании; пациенты обоего пола в возрасте старше18 лет; установленный диагноз ХОБЛ не менее чем за 12 месяцев до включения в исследование. Критерии невключения: обострение ХОБЛ на момент участия в исследовании; наличие установленной связи с профессиональными вредностями; необходимость и наличие показаний для длительной кислородотерапии; ИМТ менее 18,5 кг/м²; злокачественное новообразование вне зависимости от локализации и стадии, включая наличие в анамнезе; сопутствующие заболевания лёгких, такие как опухоль лёгких, интерстициальные заболевания лёгких, туберкулез, саркоидоз, бронхиальная астма, облитерирующий бронхиолит, бронхоэктатическая болезнь; хирургические вмешательства с уменьшением объёма лёгких в анамнезе. Кроме того, были учтены индивидуальные возможные ограничения для полноценного участия в амбулаторных программах легочной реабилитации, включающих лечебную физкультуру и физическую реабилитацию: наличие дыхательной недостаточности третьей степени, декомпенсированной сердечной недостаточности, патологии опорно-двигательного аппарата с резким ограничением подвижности суставов и в остром периоде. Исследование одобрено Локальным этическим комитетом ФГБОУ ВО Ростовского государственного медицинского университета Минздрава России.
Исходя из того, что обучение искусственных нейронных сетей основано на анализе примеров, осуществлялось динамическое наблюдение в течение 12 месяцев за пациентами, состоящими на диспансерном учёте у участкового врача-терапевта и прошедшими амбулаторный этап лёгочной реабилитации после обострения ХОБЛ средней степени тяжести, не потребовавшего госпитализации. В амбулаторных условиях на 25-й день от начала обострения после купирования всех основных симптомов на фоне продолжающейся базисной терапии проводилось два этапа физической реабилитации: первый — 10 дней — ежедневно лечебная гимнастика под контролем инструктора физиотерапевтического отделения и дозированная ходьба (150 метров 2 раза в день в режиме 75 шагов в минуту со скоростью 3 км/ч), второй этап — 14 дней — лечебная физкультура 4 раза в неделю в домашних условиях и дозированная ежедневная ходьба по 300 м и подъём на один лестничный пролёт два раза в день в режиме 75 шагов в минуту со скоростью 3 км/час.
Перед реализацией амбулаторного этапа реабилитации и после него всем пациентам была проведена оценка выраженности клинических симптомов основного заболевания, структурных и функциональных нарушений со стороны бронхолегочной и сердечно-сосудистой систем (спирометрия, пульсоксиметрия в покое и при физической нагрузке, электрокардиограмма (ЭКГ), ультразвуковое исследование (УЗИ) сердца с оценкой состояния правых и левых отделов сердца), компьютерная томография лёгких, определена степень ограничения толерантности к физической нагрузке и прогностический индекс в плане 4-летней выживаемости (индекс BODE). Кроме того, для раннего выявления системного и периферического атеросклероза в соответствии с наличием одного из факторов риска развития кардиоваскулярной патологии у пациентов с ХОБЛ, а именно гиперхолестеринемия, ожирение, повышение уровня артериального давления, была проведена допплерография брахиоцефальных артерий и рассчитан лодыжечно-плечевой индекс.
В ходе динамического наблюдения, высокий риск неблагоприятного исхода основного заболевания был определён как увеличение значения прогностического показателя 4-летней выживаемости индекса BODE, включающего оценку степени выраженности бронхиальной обструкции, снижения индекса массы тела, тяжесть одышки и результаты теста шестиминутной ходьбы [1].
Интегральная оценка эффективности амбулаторного этапа реабилитации включала в себя анализ в динамике выраженности одышки (по шкале mMRS), степени влияния основного заболевания на качество жизни пациента (по шкале САТ — COPD), отношения ОФВ1 к ФЖЕЛ, степени толерантности к физической нагрузке (тест 6-минутной ходьбы), уровня сатурации крови кислородом методом пульсоксиметрии до и после физической нагрузки с целью выявления десатурации как признака системной гипоксемии (снижение уровня сатурации, измеренной пульсоксиметрией при проведении теста 6-минутной ходьбы на ≥ 4 %, что определяется при вычитании показателя сатурации после нагрузочного теста из величины показателя до теста или при снижении уровня сатурации после нагрузки ниже 88%). Динамику показателей оценивали при помощи балльной системы: 4 балла — показатель улучшился более чем на 25%, 3 балла — на 15–25%, 2 балла — 5–15%, 1 балл — 0–5%, 0 баллов — показатель не изменился. Процент изменения значения показателей рассчитывали по следующим формулам:
при х2>х1: (х2/х1 – 1) *100 %,
при х2<х1: (х1/х2 – 1) *100 %,
где х1 — значение показателя до реабилитационных мероприятий, х2 — значение показателя после реабилитационных мероприятий.
После этого определяли общее количество баллов и рассчитывали средний балл по следующей формуле:
(mMRS(балл динамики показателя) + САТ(балл динамики показателя) + ОФВ1/ФЖЕЛ (балл динамики показателя) + ТШХ (балл динамики показателя))/4.
При наличии у пациента признаков десатурации (снижение уровня сатурации при проведении теста 6-минутной ходьбы на ≥ 4% или снижение уровня сатурации после нагрузки ниже 88%) после окончания амбулаторного этапа реабилитации от определенного расчётным методом среднего балла отнимали один балл (-1), после чего оценивали эффективность амбулаторного этапа реабилитации в баллах: 0–1 балл — неэффективность реабилитационных мероприятий, 2 балла и более — эффективность реабилитационных мероприятий с клиническим улучшением.
Была составлена универсальная анкета из 69 показателей. Список функций включал как непрерывные, так и категориальные переменные с различными единицами измерения и ответами. Каждое клиническое наблюдение содержало переменные, которые были объединены в 15 категорий, включающих анамнестические, физикальные данные, а также данные лабораторных и инструментальных методов исследования (табл. 1).
Таблица / Table 1
Категории оцениваемых показателей в качестве вероятно значимых при построении ANN
Categories of estimated indicators as probably significant in the construction of ANN
Категория/ Category | Оцениваемые показатели / Estimated indicators |
Общие данные / General data | Мужчина - параметр оценивался как 1 (положительно) или 0 (отрицательно) / The male parameter was evaluated as 1 (positive) or 0 (negative) Среднее кровяное давление / Average blood pressure |
Параметр «Женщина» оценивался как 1 (положительно) или 0 (отрицательно) / The female parameter was evaluated as 1 (positive) or 0 (negative) | |
Возраст (лет) / Age (years) | |
Индекс курильщика (пачка-лет) / Smoker's index (pack-years) | |
Частота сердечных сокращений / Heart rate | |
Частота дыхания / Respiratory rate | |
Антропометрические данные / Anthropometric data | Рост (см) / Height (cm) |
Вес (кг) / Weight (kg) | |
Индекс массы тела (кг/м²) / Body mass index (kg/m²) | |
Среднее артериальное давление (АД ср=ДАД+((ДАД-САД)/2) / Average blood pressure (BP mid=DBP+((DBP-SBP)/2) | |
Клинические проявления основного заболевания / Clinical manifestations of the underlying disease | Клинический тип (А, В, E): параметр оценивался как 1 (положительно) или 0 (отрицательно) / Clinical type (A, B, E): the parameter was evaluated as 1 (positive) or 0 (negative) |
Выраженность одышки (баллы по шкале mMRS) / Severity of shortness of breath (MMRs scores) | |
Качество жизни (баллы по шкале CAT) / Quality of life (CAT scores) | |
Количество обострений (за год) / Number of exacerbations (per year) | |
Переносимость физической нагрузки (баллы по шкале Borge) / Exercise tolerance (Borge scores) | |
Индекс BODE (баллы) / BODE Index (points) | |
Индекс SCORE (%) / SCORE index (%) | |
Тест шестиминутной ходьбы (м) / Six-minute walk test (m) | |
Сатурация крови кислородом SpО2, % / Blood oxygen saturation SPO2, % | |
Функция внешнего дыхания / The function of external respiration | Форсированнаяжизненнаяёмкостьлёгких ФЖЕЛ (%) / Accelerated vital capacity of the lungs FVC (%) |
Объем форсированного выдоха за 1 секунду ОФВ1 (%) / Volume of forced exhalation in 1 second FEV1 (%) | |
Индекс Тиффно ОФВ1/ФЖЕЛ (%) / Tiffno Index FEV1/FVC (%) | |
Мгновенная объёмная скорость на уровне 25 % от ФЖЕЛ - МОС25 (%) / Instantaneous volumetric velocity at the level of 25% of FVC - MEF25 (%) | |
Мгновенная объёмная скорость на уровне 50 % от ФЖЕЛ МОС50 (%) / Instantaneous volumetric velocity at the level of 50% of FVC MEF50 (%) | |
Мгновенная объёмная скорость на уровне 75 % от ФЖЕЛ МОС75 (%) / Instantaneous volumetric velocity at the level of 75% of FVC MEF75 (%) | |
Рентгенологический признак по данным спиральной компьютерной томографии высокого разрешения / X-ray sign according to high-resolution spiral computed tomography | Признаки диффузного бронхита: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Signs of diffuse bronchitis: the parameter was evaluated as 1 (positive) or 0 (negative) |
Признаки буллезной и диффузной эмфиземы: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Signs of bullous and diffuse emphysema: the parameter was evaluated as 1 (positive) or 0 (negative) | |
Сочетание бронхита и эмфиземы лёгких: параметр оценивался как 1 (положительно) или 0 (отрицательно) / The combination of bronchitis and emphysema of the lungs: the parameter was evaluated as 1 (positive) or 0 (negative) | |
Маркеры атеросклеротического поражения сосудов / Markers of atherosclerotic vascular lesion | Толщина интима-медиа (по данным ультразвукового исследования брахиоцефальных артерий), (см) / Intima-media thickness (according to ultrasound examination of brachiocephalic arteries), (cm) |
Лодыжечно-плечевой индекс / Ankle-shoulder index | |
Показатели гемодинамики и структурно-функционального состояния правого и левого желудочка / Indicators of hemodynamics and structural and functional state of the right and left ventricles | Толщина стенки правого желудочка (мм) / Wall thickness of the right ventricle (mm) |
Левое предсердие (мм) / Left atrium (mm) | |
Систолическое давления в лёгочной артерии СДЛА (мм рт. ст) / Systolic pressure in the pulmonary artery SPLA (mmHg) | |
Фракция выброса левого желудочка ФВ ЛЖ (%) / Left ventricular ejection fraction LVF (%) | |
Е/А на трикуспидальном клапане / E/A on the tricuspid valve | |
Показатели электрофизиологического состояния сердечно-сосудистой системы / Indicators of the electrophysiological state of the cardiovascular system | Индекс вариабельности сердечного ритма SDNN / Heart Rate Variability Index SDNN |
Циркадный индекс ЦИ / Circadian Index CI | |
Фибрилляция предсердий: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Atrial fibrillation: parameter was evaluated as 1 (positive) or 0 (negative) | |
Желудочковая экстрасистолия: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Ventricular extrasystole: parameter was evaluated as 1 (positive) or 0 (negative) | |
Наджелудочковая экстрасистолия: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Supraventricular extrasystole: the parameter was evaluated as 1 (positive) or 0 (negative) | |
Депрессия сегмента ST, по данным ЭКГ: параметр оценивался как 1 (положительно) или 0 (отрицательно) / ST segment depression according to ECG data: the parameter was evaluated as 1 (positive) or 0 (negative) | |
Показатели общего анализа крови / Indicators of the general blood test | Гемоглобин (г/л) / Hemoglobin (g/l) |
Эритроциты,10¹²/л / Red blood cells,10¹²/l | |
Лейкоциты, 10⁹/л / White blood cells, 10⁹/l | |
Скорость оседания эритроцитов (мм/ч) / Erythrocyte sedimentation rate (mm/h) | |
Биохимические показатели крови / Biochemical parameters of blood | С-реактивный белок (г/л) / C-reactive protein (g/l) |
Фибриноген (г/л) / Fibrinogen (g/l) | |
Глюкоза (ммоль/л) / Glucose (mmol/l) | |
Креатинин (мкмоль/л) / Creatinine (mmol/l) | |
Электролиты крови/ Blood electrolytes | К+ (ммоль/л) / K+ (mmol/L) |
Na+ (ммоль/л) / Na+ (mmol/L) | |
Показатели липидограммы / Lipidogram indicators | Общий холестерин (ммоль/л) / Total cholesterol (mmol/l) |
Триглицериды (ммоль/л) / Triglycerides (mmol/l) | |
Липопротеины очень низкой плотности-холестерин (ммоль/л) / Very low density lipoproteins-cholesterol (mmol/l) | |
Липопротеины высокой плотности-холестерин (ммоль/л) / High-density lipoproteins-cholesterol (mmol/l) | |
Показатели свертывающей системы / Indicators of the coagulation system | Протромбиновое время (сек.) / Prothrombin time (sec.) |
МНО (у.е.) / INR (cu.) | |
Показатели общего анализа мокроты / Indicators of the general sputum analysis | Нейтрофилы (кл./в поле зрения) / Neutrophils (cl./in the field of view) |
Эозинофилы (кл./в поле зрения) / Eosinophils (cl./in the field of view) | |
Наличие сопутствующей патологии / The presence of concomitant pathology | Артериальная гипертензия: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Arterial hypertension: the parameter was evaluated as 1 (positive) or 0 (negative) |
Постинфарктный кардиосклероз: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Postinfarction cardiosclerosis: the parameter was evaluated as 1 (positive) or 0 (negative) | |
Сахарный диабет: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Diabetes mellitus: the parameter was evaluated as 1 (positive) or 0 (negative) | |
Острый коронарный синдром в анамнезе: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Acute coronary syndrome in the anamnesis, the parameter was evaluated as 1 (positive) or 0 (negative) | |
Острое нарушение мозгового кровообращения в анамнезе: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Acute cerebrovascular accident in the anamnesis: the parameter was evaluated as 1 (positive) or 0 (negative) | |
Хроническая сердечная недостаточность: параметр оценивался как 1 (положительно) или 0 (отрицательно) / Chronic heart failure parameter was evaluated as 1 (positive) or 0 (negative) | |
Ожирение: параметр оценивался как 1 (положительно) или 0 (отрицательно) / The obesity parameter was evaluated as 1 (positive) or 0 (negative) |
Цель исследования реализовывалась в предсказании значения прогностического признака объекта по его описанию, другими словами, в интерпретации многомерных наблюдений. Целью обучения сети являлась такая настройка, при которой наличие множества входов (входной вектор) приводило к требуемому множеству выходов (целевой вектор). При обучении предполагалось наличие обучающего множества, при котором для каждого входного вектора существует парный ему целевой (обучающее множество). Для обучения использовался алгоритм обратного распространения ошибки, в данном случае нейронная сеть представляла собой многослойную сетевую структуру, представленную на рисунке 1.
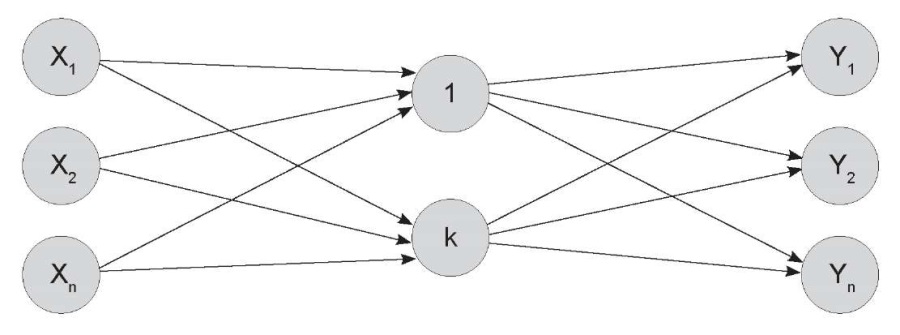
Рисунок 1. Изображение многослойной нейронной сети.
Число слоев между входными и выходными слоями и количество нейронов в этих слоях
может быть различным в зависимости от поставленной задачи.
Figure 1. An image of a multilayer neural network.
The number of layers between the input and output layers
and the number of neurons in these layers may vary depending on the task at hand.
При обучении на вход нейронной сети подавались векторы из обучающего множества. Полученное значение на выходе сети сравнивалось с эталоном, вычислялась ошибка, начиналось так называемое обратное распространение ошибки по сети, в результате которого модифицировались весовые коэффициенты связей, приходящие на целевой слой. Затем происходила модификация связей на один слой ближе ко входу сети и так далее до входного слоя. Процесс обучения закончился, когда сеть начала правильно выполнять преобразование входных данных в выходные, то есть осуществлять аппроксимацию неизвестной функции.
Для построения прогностической модели было использовано программное обеспечение на языке программирования Java с использованием модуля Encog 3.4 [9], для статистического анализа использовали программу «Statistica 10.0». Выборочные параметры представлены как среднее ± стандартное отклонение. Операционные характеристики представлены с 95%-ным доверительным интервалом. Размер анализируемой популяции представлен как n.
Результаты
Создана четырёхслойная нейронная сеть: первые два слоя содержали 69 нейронов (по количеству входных значений), третий слой имел 34 нейрона и последний (выходной) слой — 3 нейрона (по количеству выходных значений). С точки зрения выбора внутренней размерности четырехслойной нейросети, использовался принцип наращивания узлов, заключающийся в постепенном наращивании сложности модели (в зависимости от числа нейронов промежуточного слоя) с целью компенсации ошибки, выдаваемой моделью меньшей размерности. При этом «достаточное» количество промежуточных нейронов определялось на основании скорости изменения зависимости ошибки распознавания от используемого на данном этапе числа нейронов.
Первый этап работы заключался в нормализации исходных данных (все значения от 0 до 1). Для этого для каждого параметра были рассчитаны минимальные и максимальные значения и проведен расчет по следующей формуле:
N = (V - Min) / (Max - Min),
где N — нормализованное значение, V — исходное значение, Max — максимальное значение, Min — минимальное значение.
В дальнейшем из выборки были случайным образом выбраны 20 пациентов, которые образовали контрольную группу. Оставшиеся 129 были использованы для обучения нейронной сети. После обучения нейронная сеть была проверена на 20 пациентах из контрольной группы. При этом значение каждого выходного параметра ранжировалось в диапазоне от 0,0 до 1,0 с наибольшей ценностью, соответствовавшей наивысшему отношению вероятностей положительного исхода: 0–0,3 — отрицательно, 0,31–0,7 — сомнительно, > 0,7 — положительно. Результаты проверки нейронной сети на контрольной группе представлены в таблице 2.
Таблица / Table 2
Результаты проверки нейронной сети на контрольной группе
The results of the neural network test on the control group
№ Пациента / Patient's No. | Фактические данные / Actual data | Рассчитанные данные / Calculated data | ||||
Неблагоприятный исход основного заболевания / Unfavorable outcome of the underlying disease Unfavorable | Риск развития сердечно-сосудистых осложнений / Risk of cardiovascular complications | Эффективность реабилитационных мероприятий / Effectiveness of rehabilitation measures | Неблагоприятный исход основного заболевания / Unfavorable outcome of the underlying disease Unfavorable | Риск развития сердечно-сосудистых осложнений / Risk of cardiovascular complications | Эффективность реабилитационных мероприятий / Effectiveness of rehabilitation measures | |
1 | 1 | 1 | 1 | 1 | 1 | 0,21 |
12 | 0 | 0 | 1 | 0,01 | 0.01 | 1 |
24 | 1 | 1 | 0 | 1 | 1 | 0,01 |
38 | 0 | 1 | 1 | 0,01 | 1 | 1 |
53 | 0 | 1 | 1 | 0,01 | 1 | 1 |
61 | 1 | 1 | 0 | 1 | 1 | 0,01 |
67 | 1 | 1 | 0 | 1 | 1 | 0,01 |
73 | 1 | 1 | 1 | 1 | 1 | 1 |
79 | 1 | 1 | 0 | 1 | 1 | 0,01 |
25 | 0 | 1 | 1 | 1 | 1 | 0,01 |
89 | 0 | 1 | 1 | 0,01 | 1 | 1 |
95 | 0 | 1 | 1 | 0,01 | 1 | 1 |
102 | 1 | 1 | 0 | 1 | 1 | 0,01 |
107 | 0 | 1 | 1 | 0,01 | 1 | 1 |
109 | 0 | 1 | 1 | 0,01 | 1 | 1 |
117 | 1 | 1 | 0 | 1 | 1 | 0,01 |
121 | 1 | 1 | 1 | 1 | 1 | 0,01 |
130 | 0 | 1 | 1 | 0,01 | 1 | 1 |
141 | 0 | 1 | 1 | 0,01 | 0,01 | 1 |
148 | 0 | 1 | 1 | 0,01 | 1 | 1 |
Примечание: ошибочные значения (несовпадение фактического
и рассчитанного результата) выделены цветом.
Note: erroneous values (discrepancy between the actual
and calculated result) are highlighted in color.
Для оценки вероятности неблагоприятного исхода основного заболевания и риска развития сердечно-сосудистых осложнений у больных ХОБЛ в 19 случаях из 20 зарегистрировано совпадение рассчитанных и фактических значений, специфичность составила 95%. Для оценки эффективности амбулаторного этапа реабилитационных мероприятий совпадение зарегистрировано в 17 случаях из 20, специфичность — 85%.
Для минимизации числа признаков во входном векторе после тренировки нейросети производилось последовательное отключение входных нейронов с наименьшими весовыми коэффициентами. Критерием прекращения данной процедуры служило качество распознавания обучающей выборки: удаление малоинформативных признаков не приводило к значительному ухудшению качества распознавания.
Проведённый анализ показал, что следующие показатели оказались малоинформативными при прогнозировании положительного (табл. 3) и отрицательного (табл. 4) выходного вектора (по причине чего они были исключены из дальнейшей работы): возраст, E/A на ТК, ФВ ЛЖ, глюкоза крови, креатинин крови, К+ , Na+, наличие желудочковых и наджелудочковых экстрасистол, SpО2, уровень гемоглобина, МНО, ПТВ.
Таблица / Table 3
Значения показателей входного вектора и положительного выходного вектора
при определении неинформативных показателей в ходе обучения нейронной сети
The values of the indicators of the input vector and the positive output vector
when determining uninformative indicators during neural network training
Входной вектор / Выходной вектор Input vector / Output vector | Среднее +/- ДИ (95%) Average +/- CI (95%) | Ме | 25–75 перцентиль 25–75 percentile | n | δ |
Возраст / Исход благоприятный Age / Outcome favorable | 60,72 [ 59,6;61,8] | 62 | 53–69 | 84 | 10,629 |
Возраст / Риск осложнений есть Age / The presence of the risk of complications | 61,86 [ 61,0;62,7] | 62 | 57–69 | 139 | 9,764 |
Возраст / Эффективность мероприятий Age / Effectiveness of events | 60,54 [ 59,5;61,6] | 60 | 54–68 | 95 | 10,379 |
E/A на трикуспидальном клапане / Исход благоприятный E/A on the tricuspid valve / The outcome is favorable | 0,9 [ 0,8;0,9] | 0,83 | 0,69–1,05 | 84 | 0,323 |
E/A на трикуспидальном клапане / Риск осложнений есть E/A on the tricuspid valve / The presence of the risk of complications | 0,92 [ 0,8;0,9] | 0,85 | 0,72–1,09 | 139 | 0,296 |
E/A на трикуспидальном клапане / Эффективность мероприятий E/A on the tricuspid valve / Effectiveness of measures | 0,95 [ 0,92;0,97] | 0,9 | 0,78–1,1 | 95 | 0,257 |
Фракция выброса левого желудочка / Исход благоприятный Left Ventricular ejection fraction / Favorable outcome | 58,91 [ 58,2;59,6] | 60 | 56–64 | 84 | 6,795 |
Фракция выброса левого желудочка / Риск осложнений есть Left ventricular ejection fraction / The presence of the risk of complications | 58,81 [ 58,2;59,4] | 61 | 55–64 | 139 | 7,073 |
Фракция выброса левого желудочка / Эффективность мероприятий Left ventricular ejection fraction / Effectiveness of measures | 59,78 [ 59,1;60,5] | 62 | 55–65 | 95 | 7,033 |
Глюкоза крови / Исход благоприятный Blood glucose / The outcome is favorable | 5,48 [ 5,2;5,7] | 5 | 4,2–6 | 84 | 2,283 |
Глюкоза крови / Риск осложнений есть Blood glucose / The presence of the risk of complications | 5,89 [ 5,3;6,5] | 5 | 4–6 | 139 | 6,808 |
Глюкоза крови / Эффективность мероприятий Blood glucose / Effectiveness of measures | 6,19 [ 5,4;7,02] | 5 | 4–6 | 95 | 8,112 |
Креатинин крови / Исход благоприятный Blood Creatinine / The outcome is favorable | 105,06 [ 102,1;108,05] | 100 | 89–123 | 84 | 27,371 |
Креатинин крови / Риск осложнений есть Blood Creatinine / The presence of the risk of complications | 105,64 [ 103,3;108,02] | 101 | 87–123 | 139 | 28,107 |
Креатинин крови / Эффективность мероприятий Blood Creatinine / Effectiveness of measures | 102,93 [ 100,05;105,8] | 94 | 84–116 | 95 | 28,065 |
К+ / Исход благоприятный K+ / The outcome is favorable | 4 [ 3,8;4,1] | 3,8 | 3,3–4,8 | 84 | 1,086 |
К+ / Риск осложнений есть K+ / The presence of the risk of complications | 3,96 [ 3,9;4,05] | 3,8 | 3,3–4,8 | 139 | 1,109 |
К+ / Эффективность мероприятий K+ / Effectiveness of measures | 3,99 [ 3,9;4,1] | 3,8 | 3,3–4,8 | 95 | 1,116 |
Na+ /Исход благоприятный Na+ / The outcome is favorable | 143,22 [ 142,06;4,4] | 144 | 139–147 | 84 | 10,556 |
Na+ / Риск осложнений есть Na+ / The presence of the risk of complications | 142,52 [ 141,5;143,5] | 143 | 137–147 | 139 | 11,603 |
Na+ / Эффективность мероприятий Na+ / Effectiveness of measures | 141,04 [ 139,9;142,2] | 141 | 136–147 | 95 | 11,226 |
Желудочковая экстрасистолия / Исход благоприятный Ventricular extrasystole / The outcome is favorable | 0,04 [ 0,02;0,06] | 0 | 0–0 | 84 | 0,213 |
Желудочковая экстрасистолия / Риск осложнений есть Ventricular extrasystole / The presence of the risk of complications | 0,08 [ 0,06;0,1] | 0 | 0–0 | 139 | 0,281 |
Желудочковая экстрасистолия / Эффективность мероприятий Ventricular extrasystole / Effectiveness of measures | 0,08 [ 0,05;0,11] | 0 | 0–0 | 95 | 0,278 |
Наджелудочковая экстрасистолия / Исход благоприятный Supraventricular extrasystole / The outcome is favorable | 0,09 [ 0,06;0,1] | 0 | 0–0 | 84 | 0,294 |
Наджелудочковая экстрасистолия / Риск осложнений есть Supraventricular extrasystole / The presence of the risk of complications | 0,07 [ 0,05;0,09] | 0 | 0–0 | 139 | 0,258 |
Наджелудочковая экстрасистолия / Эффективность мероприятий Supraventricular extrasystole / Effectiveness of measures | 0,05 [ 0,03;0,07] | 0 | 0–0 | 95 | 0,223 |
SpО2 / Исход благоприятный SpО2 / The outcome is favorable | 92,63 [ 92,3; 92,95] | 93 | 91–95 | 84 | 3,011 |
SpО2 / Риск осложнений есть SpО2 / The presence of the risk of complications | 92,99 [ 92,7;93,3] | 93 | 92–95 | 139 | 3,092 |
SpО2 / Эффективность мероприятий SpО2 / Effectiveness of measures | 93,45 [ 93,1;93,8] | 93 | 92–96 | 95 | 3,162 |
Hb /Исход благоприятный Hb / The outcome is favorable | 142,2[ 140,07;144,33] | 147 | 130–158 | 84 | 19,542 |
Hb /Риск осложнений есть Hb / The presence of the risk of complications | 140,56[ 138,98;142,14] | 144 | 126–156 | 139 | 18,631 |
Hb /Эффективность мероприятий Hb / Effectiveness of measures | 139,56[ 137,91;141,21] | 143 | 125–152 | 95 | 16,057 |
МНО / Исход благоприятный INR / The outcome is favorable | 0,93[ 0,91;0,95] | 0,9 | 0,8–1,1 | 84 | 0,212 |
МНО / Риск осложнений есть INR / The presence of the risk of complications | 0,9[ 0,88;0,92] | 0,9 | 0,78–1,0 | 139 | 0,196 |
МНО / Эффективность мероприятий INR / Effectiveness of measures | 0,9[ 0,88;0,92] | 0,9 | 0,78–1,0 | 95 | 0,181 |
Протромбиновое время / Исход благоприятный Prothrombin time / Favorable outcome | 12,85 [ 12,53;13,17] | 12,7 | 11–15 | 84 | 2,973 |
Протромбиновое время / Риск осложнений есть Prothrombin time / The presence of the risk of complications | 12,67[ 12,41;12,93] | 12,5 | 11–15 | 139 | 3,022 |
Протромбиновое время / Эффективность мероприятий Prothrombin time / Effectiveness of measures | 12,75[ 12,44;13,06] | 12,7 | 11–15 | 95 | 3,041 |
Таблица / Table 4
Значения показателей входного вектора и отрицательного выходного вектора
при определении неинформативных показателей в ходе обучения нейронной сети
The values of the indicators of the input vector and the negative output vector
when determining uninformative indicators during neural network training
Входной вектор / Выходной вектор Input vector / Output vector | Среднее +/- ДИ (95%) Average +/- CI (95%) | Ме | 25–75 перцентиль 25–75 percentile | n | δ |
Возраст / Исход неблагоприятный Age / Outcome unfavorable | 60,56 [ 59,22;61,9] | 60 | 54–68 | 65 | 10,822 |
Возраст / Риска осложнений нет Age / No risk of complications | 43,9 [ 41;46,8] | 45 | 33–53 | 10 | 9,17 |
Возраст / Неэффективность мероприятий Age / Inefficiency of measures | 60,85 [ 59,32;62,39] | 62 | 55–69 | 54 | 11,277 |
E/A на ТК / Исход неблагоприятный E/A on TV / The outcome is unfavorable | 0,94 [ 0,91;0,97] | 0,9 | 0,8–1,1 | 65 | 0,232 |
E/A на ТК / Риска осложнений нет E/A on TV / There is no risk of complications | 0,97 [ 0,94;0,99] | 0,95 | 0,87–1,1 | 10 | 9,274 |
E/A на ТК / Неэффективность мероприятий E/A on TV / Inefficiency of measures | 0,88 [ 0,84;0,93] | 0,805 | 0,65–1,02 | 54 | 0,329 |
ФВ ЛЖ / Исход неблагоприятный EF LV / Unfavorable outcome | 60,05 [ 59,1;61] | 62 | 55–66 | 65 | 7,657 |
ФВ ЛЖ / Риска осложнений нет EF LV / There is no risk of complications | 67,7 [ 67,02;68,38] | 67,5 | 66–70 | 10 | 2,147 |
ФВ ЛЖ / Неэффективность мероприятий EF LV / Inefficiency of measures | 58,75 [ 57,74;59,77] | 60,5 | 57–64 | 54 | 7,456 |
Глюкоза крови / Исход неблагоприятный Blood glucose / Unfavorable outcome | 6,24 [ 5,05;7,43] | 4,8 | 4–6 | 65 | 9,608 |
Глюкоза крови / Риска осложнений нет Blood glucose / There is no risk of complications | 4,7 [ 4,57;4,84] | 4,705 | 4,25 – 5,2 | 10 | 0,428 |
Глюкоза крови / Неэффективность мероприятий Blood glucose / Inefficiency of measures | 5,15 [ 4,91;5,39] | 4,85 | 4,1–5,7 | 54 | 1,773 |
Креатинин крови / Исход неблагоприятный Blood Creatinine / Unfavorable outcome | 102,06 [ 98,46;105,66] | 93 | 83–119 | 65 | 29,052 |
Креатинин крови / Риска осложнений нет Blood Creatinine / There is no risk of complications | 77,52 [ 74,48;80,56] | 76 | 70–89 | 10 | 9,616 |
Креатинин крови / Неэффективность мероприятий Blood Creatinine / Inefficiency of measures | 105,2 [ 101,36;109,05] | 102,5 | 89–123 | 54 | 28,257 |
К+ /Исход неблагоприятный K+ / The outcome is unfavorable | 4,04 [ 3,9;4,18] | 4,1 | 3,3–4,8 | 65 | 1,11 |
К+ / Риска осложнений нет K+ / There is no risk of complications | 4.74 [ 4,58;4,91] | 4,75 | 4,2–5,2 | 10 | 0,522 |
К+ / Неэффективность мероприятий K+ / Inefficiency of measures | 4,06 [ 3,92;4,21] | 4,2 | 3,3–4,8 | 54 | 1,062 |
Na+ / Исход неблагоприятный Na+ / Unfavorable outcome | 141,48 [ 139,98;142,98] | 141 | 135–147,8 | 65 | 12,094 |
Na+ / Риска осложнений нет Na+ / There is no risk of complications | 141,69 [ 140,01;143,3] | 141,5 | 139–148 | 10 | 5,1 |
Na+/ Неэффективность мероприятий Na+/ Inefficiency of measures | 144,96 [ 143,47;146,45] | 145 | 140–149 | 54 | 10,954 |
Желудочковая экстрасистолия / Исход неблагоприятный Ventricular extrasystole / Unfavorable outcome | 0,13 [ 0,09;0,17] | 0 | 0–0 | 65 | 0,345 |
Желудочковая экстрасистолия / Риска осложнений нет Ventricular extrasystole / There is no risk of complications | 0,1 [ 0,01;0,195] | 0 | 0–0 | 10 | 0,3 |
Желудочковая экстрасистолия / Неэффективность мероприятий Ventricular extrasystole / Ineffectiveness of measures | 0,09 [ 0,05;0,13] | 0 | 0–0 | 54 | 0,289 |
Наджелудочковая экстрасистолия / Исход неблагоприятный Supraventricular extrasystole / Unfavorable outcome | 0,04 [ 0,01;0,07] | 0 | 0–0 | 65 | 0,21 |
Наджелудочковая экстрасистолия / Риска осложнений нет Supraventricular extrasystole / There is no risk of complications | 0,1 [ 0,01;0,195] | 0 | 0–0 | 10 | 0,3 |
Наджелудочковая экстрасистолия / Эффективность мероприятий Supraventricular extrasystole / Effectiveness of measures | 0,11 [ 0,07;05] | 0 | 0–0 | 54 | 0,314 |
SpО2 / Исход неблагоприятный SpО2 / The outcome is unfavorable | 93,87 [ 93,49;94,25] | 94 | 93–96 | 65 | 3,041 |
SpО2/ Риска осложнений нет SpО2/ There is no risk of complications | 95,7 [ 95,23;96,17] | 95,5 | 94–98 | 10 | 1,487 |
SpО2 / Неэффективность мероприятий SpО2 / Inefficiency of measures | 92,68 [ 92,29;93,07] | 93 | 91–95 | 54 | 2,886 |
Hb /Исход неблагоприятный Hb / The outcome is unfavorable | 137,84 [ 135,83;139,85] | 141 | 123–152 | 65 | 16,187 |
Hb /Риска осложнений нет Hb / There is no risk of complications | 136,6 [ 132,84;140,36] | 133,5 | 126–151 | 10 | 11,884 |
Hb /Неэффективность мероприятий Hb / Inefficiency of measures | 141,59 [ 138,65;144,53] | 149 | 128–158 | 54 | 21,591 |
МНО / Исход неблагоприятный INR / Unfavorable outcome | 0,89 [ 0,87;0,91] | 0,89 | 0,75–1 | 65 | 0,175 |
МНО / Риска осложнений нет INR / There is no risk of complications | 1,06 [ 1,01;1,11] | 1,01 | 0,96–1,31 | 10 | 0,154 |
МНО / Неэффективность мероприятий INR / Inefficiency of measures | 0,94 [ 0,91;0,97] | 0,9 | 0,8–1,1 | 54 | 0,222 |
Протромбиновое время / Исход неблагоприятный Prothrombin time / Unfavorable outcome | 12,58 [ 12,19;12,97] | 12,7 | 10,2–15 | 65 | 3,139 |
Протромбиновое время / Риска осложнений нет Prothrombin time / There is no risk of complications | 13,57 [ 12,53;14,61] | 13,44 | 10,2–18,3 | 10 | 3,299 |
Протромбиновое время / Неэффективность мероприятий Prothrombin time / Inefficiency of measures | 12,7 [ 12,28;13,12] | 12,44 | 10,7–15 | 54 | 3,064 |
После исключения малоинформативных показателей нейронная сеть была сокращена, входной слой составил 55 нейронов вместо 69 (по количеству входных показателей). Было проведено повторное обучение «сокращённой» нейронной сети и проверка на тестовых данных (табл. 5).
Таблица / Table 5
Результаты проверки нейронной сети после сокращения на контрольной группе
Results of neural network verification after reduction in the control group
№ Пациента / Patient's No. | Фактические данные / Actual data | Рассчитанные данные / Calculated data | ||||
Неблагоприятный исход основного заболевания / Unfavorable outcome of the underlying disease | Риск развития сердечно-сосудистых осложнений / Risk of cardiovascular complications | Эффективность реабилитационных мероприятий / Effectiveness of rehabilitation measures | Неблагоприятный исход основного заболевания / Unfavorable outcome of the underlying disease | Риск развития сердечно-сосудистых осложнений / Risk of cardiovascular complications | Эффективность реабилитационных мероприятий / Effectiveness of rehabilitation measures | |
1 | 1 | 1 | 1 | 1 | 1 | 1 |
12 | 0 | 0 | 1 | 0.01 | 0.01 | 1 |
24 | 1 | 1 | 0 | 1 | 1 | 0.01 |
38 | 0 | 1 | 1 | 0.01 | 1 | 1 |
53 | 0 | 1 | 1 | 0.01 | 1 | 1 |
61 | 1 | 1 | 0 | 1 | 1 | 0.01 |
67 | 1 | 1 | 0 | 1 | 1 | 0.01 |
73 | 1 | 1 | 1 | 1 | 1 | 0.01 |
79 | 1 | 1 | 0 | 1 | 1 | 0.01 |
83 | 0 | 1 | 1 | 1 | 1 | 0.01 |
89 | 0 | 1 | 1 | 0.01 | 1 | 1 |
95 | 0 | 1 | 1 | 0.01 | 1 | 1 |
102 | 1 | 1 | 0 | 1 | 1 | 0.01 |
107 | 0 | 1 | 1 | 0.01 | 1 | 1 |
109 | 0 | 1 | 1 | 0.01 | 1 | 1 |
117 | 1 | 1 | 0 | 1 | 1 | 0.01 |
121 | 1 | 1 | 1 | 1 | 1 | 1 |
130 | 0 | 1 | 1 | 0.01 | 1 | 1 |
141 | 0 | 1 | 1 | 0.01 | 1 | 1 |
148 | 0 | 1 | 1 | 0.01 | 1 | 1 |
Примечание: ошибочные значения (несовпадение фактического
и рассчитанного результата) выделены цветом.
Note: erroneous values (discrepancy between the actual
and calculated result) are highlighted in color.
Сравнительный анализ показал, что результаты прогнозирования с использованием сокращённого набора показателей стали более точными: риск неблагоприятного исхода основного заболевания был рассчитан в 19 случаях из 20 (специфичность — 95%), вероятность развития сердечно-сосудистых осложнений — правильно для всех случаев (специфичность — 100 %), а «эффективность реабилитационных мероприятий» — в 18 случаях (в прошлом варианте — в 17; специфичность — 90%).
Обсуждение
В отечественной литературе есть данные о применении искусственного интеллекта в диагностике заболеваний дыхательных путей по анализу аудиозаписей дыхания человека [10]. При этом, используемая в данном случае нейросетевая модель может быть использована только для постановки предварительного диагноза по нескольким нозологиям, таким как «ХОБЛ», «бронхиальная астма», «пневмония», «броннхоэктазы», «бронхиолит», «инфекции верхних и нижних дыхательных путей», её точность составила 87%. В зарубежной литературе имеются единичные данные по использованию нейросетевых моделей у больных с ХОБЛ в качестве классификатора [11] вида оказываемой медицинской помощи и для прогнозирования степени самоконтроля заболевания [12], их чувствительность варьируется от 82% до 97%.
Полученная в настоящем исследовании точность прогнозирования в целом являлась сопоставимой с данными, получаемыми другими авторам при построении прогностических моделей методом ANN в отношении других нозологий. Так Cheng C.A. et all. [13], используя нейронную сеть для оценки исхода ишемического инсульта, получил точность 79–95%. Сходные цифры получены Chung C.C. et all. [14] при разработке нейронной сети для прогнозирования риска развития внутримозгового кровоизлияния и летального исхода у пациентов с инсультом, получающих активатор плазминогена, обеспечивала точность 91–95%, нейронная сеть для прогнозирования исхода инсульта обеспечила точность около 80% [9].
На сегодняшний отсутствуют данные об использовании искусственных нейронных сетей для интегрирования в СППВР при амбулаторном ведении пациентов с ХОБЛ. Кроме того, в нашем исследовании прогностическая модель ANN впервые имела три целевых вектора (риск неблагоприятного исхода основного заболевания, риск развития сердечно-сосудистых осложнений, эффективность реабилитационных мероприятий) и обладала большей долей чувствительности.
Разработанная нейросетевая математическая модель была реализована в виде компьютерной программы «Программа прогнозирования неблагоприятного исхода, развития сердечно-сосудистых осложнений и эффективности проводимых реабилитационных мероприятий у больных хронической обструктивной болезнью лёгких (CardioRisk)» (Номер свидетельства государственной регистрации RU2023666935, дата регистрации 08.08.2023 г.) и внедрена в работу ГБУ РО «Городская поликлиника № 4» в г. Ростове-на-Дону, ГБУ РО «Городская поликлиника № 1» в г. Ростове-на-Дону. Программа выдает количественную оценку суммарного риска развития неблагоприятного исхода основного заболевания, развития сердечно-сосудистых осложнений и предполагаемую эффективность амбулаторного этапа реабилитационных мероприятий на различных уровнях доверительной вероятности согласно двум шкалам.
Приводим пример использования «Программы прогнозирования неблагоприятного исхода, развития сердечно-сосудистых осложнений и эффективности проводимых реабилитационных мероприятий у больных хронической обструктивной болезнью лёгких (CardioRisk)» (Номер свидетельства государственной регистрации RU2023666935, дата регистрации 08.08.2023 г.) на клиническом примере.
Клинический пример. Больная К., 55 лет. Диагноз — «ХОБЛ, GOLD 3 (тяжёлая бронхиальная обструкция), бронхитический фенотип, клиническая группа Е (mMRS — 3, САТ — 26, 3 обострения в год), вне обострения. Осложнения: ДН II».
Жалобы на одышку при минимальной физической нагрузке, кашель с трудноотделяемой мокротой слизисто-гнойного характера, приступы учащенного сердцебиения. Анамнез: считает себя больной 15 лет, частота обострений за последний год — 3 раза, из них с госпитализацией — 1. Не курит.
Результаты осмотра: рост — 1,71 м, вес — 72 кг, ИМТ — 24,6 кг/м². Кожные покровы обычной окраски и влажности, слабо выраженный цианоз. ЧДД — 19 в минуту. Грудная клетка эмфизематозная. Перкуторно над лёгкими коробочный звук. При аускультации дыхание везикулярное, сухие рассеянные хрипы над всей поверхностью лёгких, усиливающиеся при форсированном выдохе. ЧСС — 101 в мин. АД — 130/90 мм рт. ст. Размеры печени по Курлову — 12×10×9 см. При пальпации живот мягкий, безболезненный. Видимых отёков нет. Лодыжечно-плечевой индекс — 0,6. Тест шестиминутной ходьбы: 6MWD — 378 м.
Спирометрия: OФB1 — 42% от должного, ФЖЕЛ — 61% от должного, ОФВ1/ФЖЕЛ — 59% от должного, МОС25 — 24% от должного, МОС50 — 19% от должного, МОС75 — 19% от должного. Согласно СКТ лёгких, пневмофиброз. Признаки бронхита. Единичные буллы верхней доли левого лёгкого. УЗИ брахиоцефальных артерий: ТИМ — 1,0. Гемодинамически значимых стенозов нет. УЗИ сердца: СДЛА — 22 мм рт. ст., ТС ПЖ — 5,0 мм, E/A — 0,80, ЛП – 37 мм, ФВ ЛЖ — 67 %. Холтер ЭКГ: Ритм синусовый, mах — 146, min — 46. ЦИ — 1,52. Средняя ЧСС днём — 89 уд./мин., ночью — 87 уд./мин. Пауз более 2000 мсек не выявлено. Нарушений АВ-проводимости не выявлено. PQ — 121–200 мсек. QT при max ЧСС — 315 мсек, при min ЧСС — 410 мсек. Эктопическая активность: НЖЭС — 10120, ЖЭС — 599, экстрасистолы по смешанному типу — 4. SDnn — 43.
Общий анализ крови: эритроциты — 3,5×10¹²/л, гемоглобин 100 г/л, лейкоциты 6,2×10⁹ /л, э — 5%, п — 5%, с —– 50%, л — 37%, м — 3%, тромбоциты — 257×10⁹ /л, C0Э — 5 мм/час. Глюкоза — 5,2 ммоль/л, холестерин общий — 7,1 ммоль/л, холестерин ЛПНП — 3,8 ммоль/л, холестерин ЛПВП — 0,45 ммоль/л, триглицериды — 2,0 ммоль/л, СРБ — 6,0 г/л, фибриноген — 6,3 г/л. Клинический анализ мокроты: характер слизисто-гнойный, консистенция вязкая, цвет серый, лейкоциты — 30 в поле зрения, эозинофилы — 3 в поле зрения. Все данные по соответствующим категориям были внесены в программу, в том числе по имеющейся сопутствующей патологии (рис. 2).
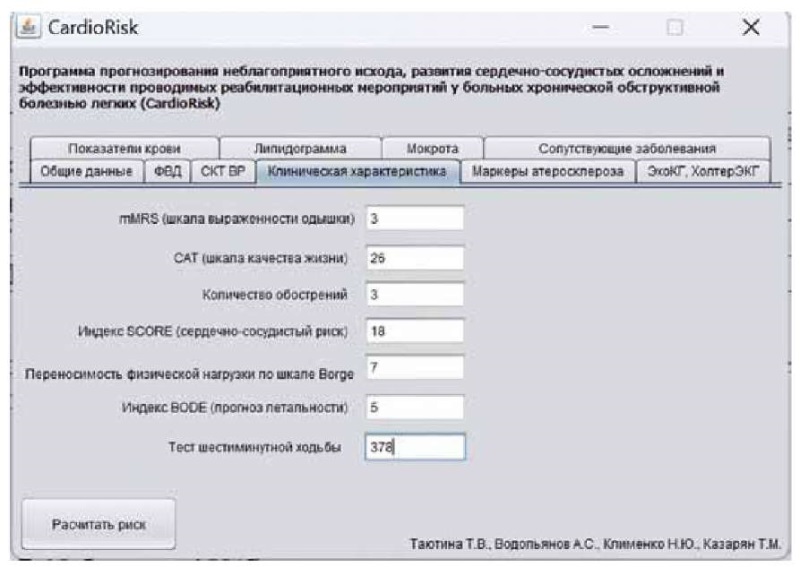
Рисунок 2. Пример ввода данных
при использовании программы CardioRisk для пациентов с ХОБЛ.
Figure 2. An example of data entry
into the use of the Cardio Risk program for patients with COPD.
Проводимая лекарственная терапия (за последний год): тиотропия бромид — 18 мкг 1 раз в сутки, фенотерола гидробромид+ипратропия бромид 50+20 мкг — по потребности.
Программой была рассчитана вероятность риска неблагоприятного исхода основного заболевания (рис. 3) и составила 1 %, вероятность риска развития сердечно-сосудистых осложнений — 100 %, предполагаемая эффективность амбулаторного этапа медицинской реабилитации — 100 %.
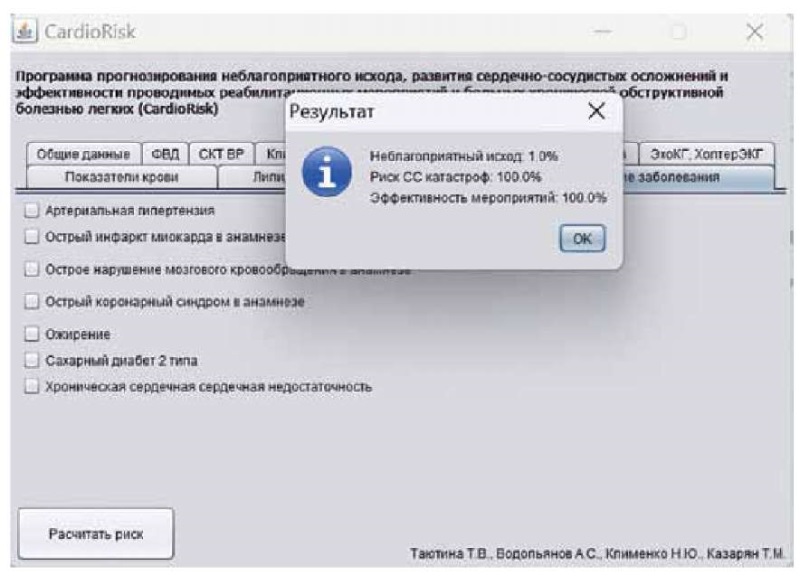
Рисунок 3. Пример расчёта прогнозируемых рисков
при использовании программы CardioRisk для пациентов с ХОБЛ.
Figure 3. An example of calculating the predicted risks
in using the Cardio Risk program for patients with COPD.
Полученные прогнозируемые данные указывают на необходимость коррекции терапии с учётом комплексной оценки индивидуального риска развития сердечно-сосудистых осложнений как наиболее значимых факторов риска для пациента с ХОБЛ. Кроме того, предварительная высокая оценка эффективности амбулаторного этапа реабилитации должна учитываться при разработке индивидуальной программы реабилитации, возможно, с использованием элементов дистанционного контроля.
Заключение
Анализ прогностической модели неблагоприятного исхода основного заболевания, развития сердечно-сосудистых осложнений и эффективности реабилитационных мероприятий с использованием искусственной нейронной сети у пациентов с ХОБЛ показал отсутствие ограничений, характерных для стандартных методов. Созданная нейронная сеть способна моделировать показатель при отсутствии линейности взаимосвязей между действующими на объект анализа факторами и показателями-откликами, при неустойчивости распределения и наличии в группах объектов с нулевой дисперсией. Выявлена высокая специфичность прогнозирования по трем конечным точкам в условиях неполной информации о системе.
Использование «Программы прогнозирования неблагоприятного исхода, развития сердечно-сосудистых осложнений и эффективности проводимых реабилитационных мероприятий у больных хронической обструктивной болезнью лёгких (CardioRisk)» (Номер свидетельства государственной регистрации RU2023666935, дата регистрации 08.08.2023 г.) позволит обеспечить амбулаторное ведение пациентов с ХОБЛ участковым терапевтом с учётом комплексной оценки индивидуального суммарного риска неблагоприятного исхода основного заболевания и развития сердечно-сосудистых осложнений как наиболее значимых факторов риска для пациента с ХОБЛ. Полученные данные необходимо учитывать при разработке индивидуальной амбулаторной программы реабилитации с предварительной оценкой вероятной эффективности. При этом система поддержки принятия врачебных решений — это программное обеспечение, которое является рекомендательным и в практическом здравоохранении играет роль «второго мнения», которое может учитываться или нет врачом при выработке собственного решения.
Список литературы
1. Пульмонология. Национальное руководство. Краткое издание. Под ред. А.Г. Чучалина. М.: ГЭОТАР-Медиа; 2015.
2. Таютина: Т.В. Комплексный подход к реализации этапов легочной реабилитации пациентов с хронической обструктивной болезнью легких: значение модификации образа жизни. Клиницист. 2023;17(1):28–38.
3. Varghese J, Kleine M, Gessner SI, Sandmann S, Dugas M. Effects of computerized decision support system implementations on patient outcomes in inpatient care: a systematic review. J Am Med Inform Assoc. 2018;25(5):593-602. https://doi.org/10.1093/jamia/ocx100
4. Tomaselli Muensterman E, Tisdale JE. Predictive Analytics for Identification of Patients at Risk for QT Interval Prolongation: A Systematic Review. Pharmacotherapy. 2018;38(8):813-821. https://doi.org/10.1002/phar.2146
5. Guan M, Cho S, Petro R, Zhang W, Pasche B, Topaloglu U. Natural language processing and recurrent network models for identifying genomic mutation-associated cancer treatment change from patient progress notes. JAMIA Open. 2019;2(1):139-149. https://doi.org/10.1093/jamiaopen/ooy061
6. Nagarajan, R., Thirunavukarasu, R. A neuro-fuzzy based healthcare framework for disease analysis and prediction. Multimed Tools Appl. 2022;81:11737–11753. https://doi.org/10.1007/s11042-022-12369-2
7. Sharma, A., Banerjee, P.S., Sharma, A., Yadav, A. A French to English Language Translator Using Recurrent Neural Network with Attention Mechanism. In: Nath, V., Mandal, J., eds. Nanoelectronics, Circuits and Communication Systems. NCCS 2018. Lecture Notes in Electrical Engineering.; vol 642. Springer, Singapore; 2020. https://doi.org/10.1007/978-981-15-2854-5_38
8. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for the Diagnosis, Management and Prevention of chronic obstructive pulmonary disease: 2022 Report. 2021.
9. Heaton, J. Encog: Library of Interchangeable Machine Learning Models for Java and C. Journal of Machine Learning Research. 2015;16:1243-1247.
10. Катермина Т.С., Сибагатули А.Ф. Применение методов искусственного интеллекта к задаче диагностики заболеваний дыхательных путей. Computational nanotechnology. 2022;9(2):92-103.
11. Swaminathan S, Qirko K, Smith T, Corcoran E, Wysham NG, et al. A machine learning approach to triaging patients with chronic obstructive pulmonary disease. PLoS One. 2017;12(11):e0188532. https://doi.org/10.1371/journal.pone.0188532
12. Bugajski A, Lengerich A, Koerner R, Szalacha L. Utilizing an Artificial Neural Network to Predict Self-Management in Patients With Chronic Obstructive Pulmonary Disease: An Exploratory Analysis. J Nurs Scholarsh. 2021;53(1):16-24. https://doi.org/10.1111/jnu.12618
13. Chen M, Li H, Fan H, Dillman JR, Wang H, et al. ConCeptCNN: A novel multi-filter convolutional neural network for the prediction of neurodevelopmental disorders using brain connectome. Med Phys. 2022;49(5):3171-3184. https://doi.org/10.1002/mp.15545
14. Chung CC, Chan L, Bamodu OA, Hong CT, Chiu HW. Artificial neural network based prediction of postthrombolysis intracerebral hemorrhage and death. Sci Rep. 2020;10(1):20501. https://doi.org/10.1038/s41598-020-77546-5
Об авторах
Т. В. ТаютинаРоссия
Таютина Татьяна Владимировна, к.м.н., доцент кафедры терапии с курсом поликлинической терапии
Ростов-на-Дону
С. В. Шлык
Шлык Сергей Владимирович, д.м.н., проф., ректор, заведующий кафедры терапии с курсом поликлинической терапии
Ростов-на-Дону
А. С. Водопьянов
Водопьянов Алексей Сергеевич, ведущий научный сотрудник лаборатории молекулярной биологии природно-очаговых и зоонозных инфекций
Ростов-на-Дону
Т. М. Казарян
Казарян Татьяна Михайловна, студентка 5 курса лечебно-профилактического факультета, лаборант кафедры терапии с курсом поликлинической терапии
Ростов-на-Дону
Рецензия
Для цитирования:
Таютина Т.В., Шлык С.В., Водопьянов А.С., Казарян Т.М. Использование метода искусственных нейронных сетей для интегрирования в систему поддержки принятия решений как инструмент оптимизации амбулаторного ведения пациентов с хронической обструктивной болезнью лёгких. Медицинский вестник Юга России. 2024;15(1):126-140. https://doi.org/10.21886/2219-8075-2024-15-1-126-140
For citation:
Tayutina T.V., Shlyk S.V., Vodopyanov A.S., Kazaryan T.M. Using the method of artificial neural networks for integration into the decision support system as a tool for optimizing outpatient management of patients with chronic obstructive pulmonary disease. Medical Herald of the South of Russia. 2024;15(1):126-140. (In Russ.) https://doi.org/10.21886/2219-8075-2024-15-1-126-140







































