Перейти к:
Возможности прогнозирования несостоятельности рубца на матке после операции кесарева сечения
https://doi.org/10.21886/2219-8075-2021-12-1-54-61
Аннотация
Цель: сравнить диагностическую ценность различных методов оценки состояния рубца на матке после операции кесарева сечения.
Материалы и методы: проведён сравнительный анализ диагностической ценности оценки состоятельности рубца на матке в предгравидарном периоде и во время беременности ультразвукового исследования (УЗИ) с допплерометрией (ДМ), магнитно-резонансной томографии (МРТ) и микроволновой радиотермометрии (РТМ). Материалом исследования послужили фертильные пациентки после родоразрешения путем операции кесарева сечения (n = 56) на этапе планирования, во время беременности и после родоразрешения как через естественные родовые пути, так и путём повторного кесарева сечения.
Результаты: сравнительный анализ оценки состоятельности рубца на матке тремя способами выявил сопоставимую диагностическую ценность этих методов на этапе планирования беременности и в сроке гестации 11–12 и 20–21 недель, при этом на сроке 37–38 недель чувствительность РТМ была достоверно (в 1,6 раза) выше, чем УЗИ.
Заключение: несмотря на достаточно высокую диагностическую эффективность всех трёх методов оценки состояния рубца на матке после операции кесарева сечения, метод микроволновой радиотермометрии имеет преимущества в легкости выполнения, отсутствии необходимости в дорогостоящем оборудовании и специализированной квалификации врача.
Ключевые слова
Для цитирования:
Галустян М.В., Куценко И.И., Боровиков И.О., Магай А.С. Возможности прогнозирования несостоятельности рубца на матке после операции кесарева сечения. Медицинский вестник Юга России. 2021;12(1):54-61. https://doi.org/10.21886/2219-8075-2021-12-1-54-61
For citation:
Galustyan M.V., Kutsenko I.I., Borovikov I.O., Magay A.S. Opportunities for predicting cesarean scar insufficiency. Medical Herald of the South of Russia. 2021;12(1):54-61. https://doi.org/10.21886/2219-8075-2021-12-1-54-61
Введение
Кесарево сечение (КС) в современном акушерстве является наиболее частой родоразрешающей операцией (частота по РФ, в среднем, составляет 15–16%, достигая 30–40% в родовспомогательных учреждениях III уровня — перинатальных центрах) [1][2][3][4]. Среди показаний к кесареву сечению возрастает количество экстрагенитальной патологии, беременных с отягощенным акушерско-гинекологическим анамнезом (особенно инфертильных пациенток после проведения вспомогательных репродуктивных технологий (ВРТ) и возрастных первородящих, пациенток с сочетанной эндокринной патологией) [4][5]. Всё вышеперечисленное, увеличивая количество абдоминальных родоразрешений, соответственно, способствует возрастанию количества женщин с рубцом на матке, а это в структуре показаний к кесареву сечению практически во всех странах является ведущим показанием к повторному кесареву сечению [1][2][3][4]. При этом количество осложнений при повторной операции кесарева сечения возрастает в 3–4 раза и составляет более 20% (в 5 раз выше, чем при выполнении первого кесарева сечения) [2][3][4]. Гистеротомическая травма, связанная с оперативным родоразрешением, приводит к нарушению внутриматочного гемостаза и дренирования матки, что повышает частоту геморрагических и гнойно-септических осложнений [5]. Также не всегда благоприятны последующие прогнозы для полного восстановления здоровья после абдоминального родоразрешения: увеличивается риск развития гинекологических заболеваний (эндометриоз, вторичная инфертильность, синдром тазовых болей), также возрастает риск последующих акушерских осложнений (эктопическая беременность, гестационное невынашивание, предлежание и врастание плаценты) [1][5][6][7].
В связи с вышеперечисленным, перспективным является изучение факторов, определяющих в дальнейшем возможность родоразрешения женщины после оперативных родов в анамнезе через естественные родовые пути, что диктует необходимость выявления достоверных критериев состоятельности рубца на матке. В настоящее время врачи акушеры-гинекологи по отношению к консервативному родоразрешению пациенток с рубцом на матке разделились на два лагеря. Первые считают, что родоразрешение через естественные родовые пути таких женщин существенно способствует снижению частоты кесарева сечения и, соответственно, связанных с ним осложнений [2], вторые — о невозможности стандартизации критериев состоятельности рубца на матке, что будет увеличивать количество разрывов матки по рубцу [1][2]. Несмотря на эту разнородность мнений, в настоящее время проводится всё больше клинических исследований, оценивающий различные методы ведения беременности и родов у женщин с рубцом на матке, обеспечивающих благополучное родоразрешение через естественные родовые пути [4][5][6][7][8][9]. Несмотря на очень высокий процент повторного абдоминального родоразрешения в большинстве родовспомогательных учреждений в России и в мире и так называемый «осторожный подход» к выбору метода родоразрешения у беременных с рубцом на матке, всё больше учреждений (в основном III уровня) практикуют родоразрешение через естественные родовые пути у такого контингента женщин [10].
Возможность консервативного родоразрешения у женщин с рубцом на матке после кесарева сечения во многом зависит от качественного морфофункционального заживления нижнего сегмента матки, что диктует необходимость поиска достоверных методов определения состоятельности рубца на матке [11][12]. В настоящее время наиболее распространённым методом оценки состояния рубца на матке является его ультразвуковая диагностика в предгравидарном периоде и во время беременности (оценка толщины нижнего сегмента матки, равномерности миометрия в области рубца, акустической плотности в зоне бывшего разреза). Кроме того, набирает популярность комплексное исследование рубца на матке до наступления беременности — УЗИ с контрастированием, гистерография с контрастом, гистероскопия, биопсия с последующим гистологическим исследованием, компьютерная томография (КТ) и МРТ [11][12][13]. При этом, несмотря на то, что большинство этих исследований с достаточной долей вероятности позволяют судить о регенерации рубца на матке, чётких критериев его состоятельности в настоящее время не существует и нет объективного алгоритма для выявления критериев возможности самостоятельного родоразрешения таких женщин.
В современных клинических рекомендациях кроме клинических и анамнестических признаков несостоятельности рубца на матке, методом его оценки считается проведение ультразвукового обследования во время беременности (косвенными признаками неполноценности рубца на матки считаются толщина нижнего сегмента менее 2 и более 5 мм, неравномерность нижнего сегмента в области рубца (баллонообразная, конусовидная форма нижнего сегмента), симптом «ниши» и повышенная акустическая плотность по всей зоне бывшего разреза), при этом достоверно судить о состоятельности рубца можно лишь интраоперационно во время выполнения операции кесарева сечения с визуальной его оценкой или после консервативного родоразрешения (ручное обследование полости матки) [11][12][13].
Применение метода микроволновой радиотермометрии (РТМ), то сеть измерения интенсивности электромагнитного излучения тканей человека в диапазоне сверхвысоких частот с целью диагностики состоятельности рубца на матке после операции кесарева сечения является новым и весьма перспективным методом, не применявшимся до настоящего времени в данном направлении. Изменение температуры тканей может быть вызвано воспалительными изменениями в повреждённых тканях или их расхождением, связанной с неполноценностью репарации на данном участке. Также обращает на себя внимание абсолютная безопасность РТМ для пациентов и персонала. Всё вышеперечисленное и обусловило актуальность данного исследования.
Цель исследования — сравнение диагностической ценности различных методов оценки состояния рубца на матке после абдоминального родоразрешения.
Материалы и методы
Исследования проведены на базе ФГБУ ВО «Кубанский государственный медицинский университет» Министерства здравоохранения России кафедры акушерства, гинекологии и перинатологии (зав. кафедрой — д.м.н., проф. Куценко И.И.), проспективное нерандомизированное исследование — в Перинатальном центре ГБУЗ ДККБ г. Краснодара (01.2018 г. – 08.2019 г.). В исследовании участвовали 56 женщин фертильного возраста, у которых было проведено одно абдоминальное родоразрешение не ранее, чем за 18 месяцев до исследования, включённых на этапе предгравидарной подготовки и в последующем благополучно родоразрешённых. Обследование проводилось согласно приказу № 572н от 12.11.2012 г. Министерства здравоохранения Российской Федерации. Соблюдение этических принципов исследования с участием человека отмечено в Протоколе №4 от 23 сентября 2019 г. заседания Этического комитета по проведению научных исследований ФГБОУ ВО КубГМУ.
Критерии включения:
- возраст старше 18 лет;
- наличие одного рубца на матке после кесарева сечения в нижнем сегменте матки (операция было произведена не ранее, чем за 18 месяцев до проведенного исследования), выполненной при сроке гестации более 37 недель (одноплодная беременность), с неосложненным послеоперационным периодом;
- отсутствие тяжёлой соматической патологии и злокачественных новообразований;
- отсутствие других абсолютных и относительных показаний к абдоминальному родоразрешению;
- информированное добровольное согласие на проведение исследования.
Кроме общеклинического исследования согласно приказу № 572н, в качестве методов инструментальной диагностики состояния рубца на матке после кесарева сечения применяли трансвагинальное ультразвуковое сканирование и допплерометрию (power Doppler /PD), магнитно-резонансную томографию и микроволновую радиотермометрию. УЗ-критериями состоятельности рубца на матке служили толщина миометрия в области нижнего маточного сегмента; типичность положения рубца; отсутствие деформаций, «ниш», участков втяжения; отсутствие соединительнотканных включений, жидкостных структур в рубце; адекватность кровотока; состояние позадиматочного пространства. МРТ-критерии — отсутствие локального истончения миометрия в виде «ниши».
Методика РТМ-обследования (диагностический комплекс РТМ-01-РЭС, Россия) заключалась в измерении внутренней температуры миометрия в области рубца на матке и температуры кожи и подкожно-жировой клетчатки передней брюшной стенки. Обследования проводились в положении лёжа на спине на стандартном гинекологическом кресле. Измерения проводились в 3 точках трансабдоминальным датчиком и 3 точках — трансвагинальным датчиком. Для проведения измерения прикладывали антенну-аппликатор на исследуемую точку на передней брюшной стенке и вагинально, до появления текущего значения температуры. После измерения внутренней температуры производится измерение температуры кожи в тех же точках. Затем осуществляется анализ результатов. При РТМ-исследовании состояния миометрия в области рубца выявляли наиболее гипо- и гипертермичные его участки по линии расположения рубца, термоассиметрию, дисперсию температуры. Результаты отражаются в виде графика (горизонтальная ось — точки измерения, вертикальная — температурные значения), что позволяет оценить разность температур в области рубца, но при этом не может наглядно отобразить изменение температуры. Поэтому кроме графического изображения термограммы был использован метод цветовой визуализации температурных полей на экране монитора. На основании проведённых исследований определялся «индекс термоассиметрии» (ИТА), как соотношение гипер- и гипотермичных участков миометрия. Способ позволяет повысить точность и объективность оценки состояния рубца на матке. На этапе исследований анализ большое количества термограмм после операции кесарева сечения показал 3 характерных признака, которые были формализованы следующими факторами:
1. Максимальное значение температуры в области рубца на матке по сравнению со средней температурой tр – tср, где tср = ∑6ti/6, ti — температуры в 6 точках (3 — трансабдоминально, 3 — трансвагинально).
2. Среднеквадратичное значение разностей температур между точками в рубце на матке √∑6ti2/6, сравниваются температуры в точках 0…6.
3. Индекс термоассиметрии: ИТА = (Тmax – Тmin); где Тmax — максимальная температура в области рубца на матке, Тmin — минимальная температура в области рубца на матке (3 точки — трансабдоминально, 3 — трансвагинально). Если ИТА превышает величину 0,9, это говорит о повышенной термоассиметрии, что может быть признаком несостоятельности рубца на матке.
При этом если заключение опирается лишь на один параметр, то чувствительность метода будет составлять 60–75%. При учёте всей совокупности признаков чувствительность повышается до 90%, при этом специфичность составляет не менее 85%.
Дизайн исследования предусматривал четыре визита: визит 1 (этап предгравидарной подготовки) — информированное согласие, сбор анамнеза, комплексное клиническое обследование, оценка состояния рубца на матке вне беременности (УЗИ, МРТ и РТМ); визиты 2, 3 и 4 (11–12, 20–21 и 37–38 недель гестации) — оценка состояния рубца на матке во время беременности (УЗИ и РТМ); визит 5 (родоразрешение консервативное / оперативное) — визуальная и клиническая оценка состояния рубца на матке.
Полученные результаты были подвергнуты статистической обработке с вычислением средней арифметической величины (М), средней арифметической ошибки (m) и статистической значимости различий между показателями (Р) с учетом достоверной вероятности по критерию Стьюдента-Фишера с использованием программы Statistica 6,0.
Результаты
Наблюдалось, было обследовано и родоразрешено 56 женщин в возрасте 23–35 лет (средний возраст — 28,3 ± 4,7 лет) с одним рубцом на матке после кесарева сечения. Интервал между предыдущей операцией и первым визитом с началом обследования в среднем составил 22,4 ± 2,9 месяца. Анамнестическое кесарево сечение проводилось как в плановом порядке (11 / 56 — 19,6%), так и по экстренным (45 / 56 — 80,4%) показаниям. Большинство операций было произведено интранатально (31 / 56 — 55,4%). Анамнестические сведения о предыдущих операциях получены в основном со слов пациенток и обменных карт акушерских стационаров, в которых чаще всего отсутствовали данные об особенностях операции и послеоперационного периода (43 / 56 — 76,8%). Сбор анамнеза позволял выявить особенности течения предыдущих беременностей, показаний к абдоминальному родоразрешению, течению послеоперационного периода. Сведений о способе ушивания разреза на матке и используемого при этом шовного материала получить не представлялось возможным.
Обсуждение
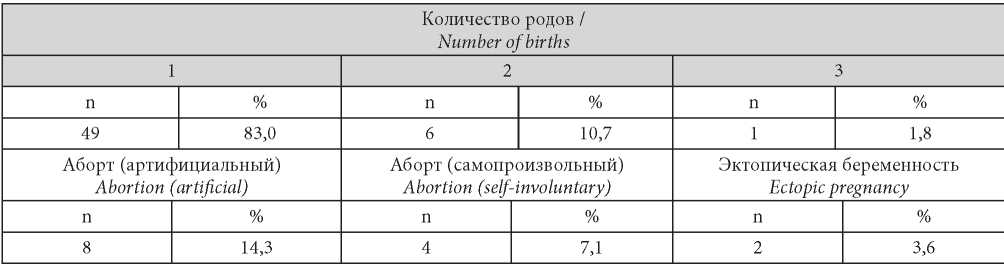
Средний возраст первой беременности наших пациенток составил 21,4 ± 3,7 года, а первых родов — 26,1 ± 3,4 года. Самопроизвольные выкидыши и неразвивающаяся беременность зарегистрированы у 7,1% (4 / 56) женщин, а эктопические беременности у 3,6% (2 / 56), что не превышает общепопуляционные показатели, по остальным показателям также не было отличий от среднестатистических (табл. 1).
Таблица / Table 1
Паритет пациенток (n = 56)
Patient parity (n = 56)
Показания к операции кесарева сечения у наших пациенток были разделены на следующие группы (письмо Министерства здравоохранения РФ от 06.05.2014 г. №15-4/10/2-3190; Беженарь В.Ф., 2019) (табл. 2):
Таблица / Table 2
Анамнестические показания к абдоминальному родоразрешению (n = 56)
Anamnestic evidence for abdominal delivery (n = 56)
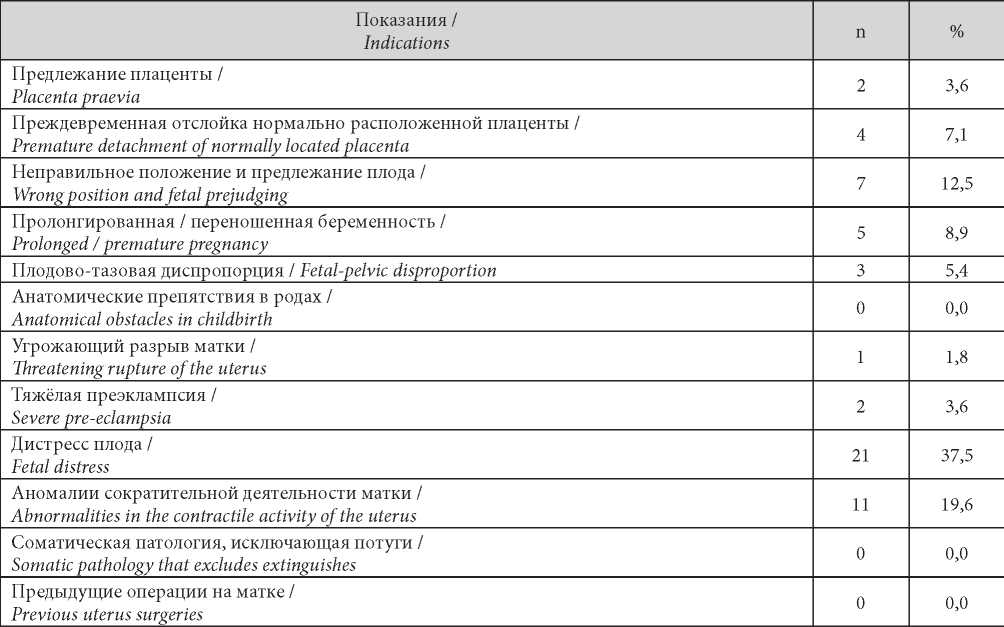
Наиболее частыми показаниями к абдоминальному родоразрешению были дистресс плода — 37,5% (21 / 56) и аномалии сократительной деятельности матки — 19,6% (11 / 56).
Ультразвуковое обследование пациенток на предгравидарном этапе показало следующие результаты: толщина рубца на матке вне беременности ≥ 5,0 мм выявлена у 51 / 56 (91,1%) пациенток, симптом «ниши» выявлен у 2 / 56 (3,6%) женщин, планирующих беременность, повышенная акустическая плотность по зоне бывшего разреза — у 4 / 56 (7,1%) пациенток. Проведенная магнитно-резонансная томография подтвердила полученные данные, такие как истончение области нижнего сегмента матки < 4,3 мм обнаружено у 5 / 56 (8,9%) женщин, «ниша» подтверждена также у 2 / 56 (3,6%) пациенток. При проведении РТМ выявлено, что средний индекс термоассиметрии в исследуемой группе был равен 0,75 ± 0,13, при этом у 4 / 56 женщин он превышал пороговое значение (средняя величина ИТА составляла 1,24 ± 0,41), что является косвенным признаком несостоятельности рубца на матке (рис. 1).
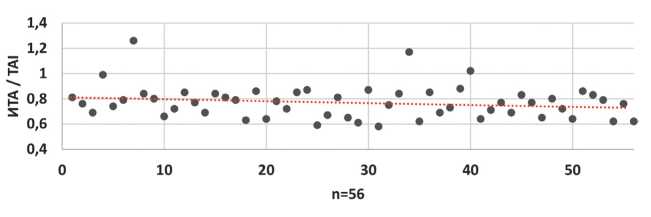
Рисунок 1. Индекс термоассиметрии пациенток (предгравидарная подготовка).
Figure 1. Patient thermoassymetry index (pre-gravity training).
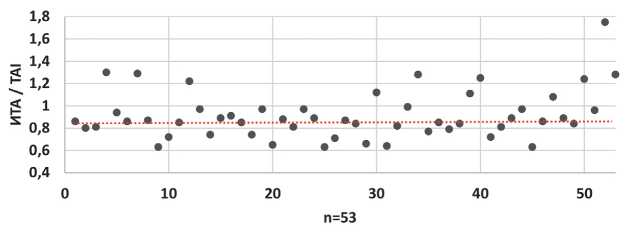
Рисунок 1. Индекс термоассиметрии пациенток (предгравидарная подготовка).
Figure 1. Patient thermoassymetry index (pre-gravity training).
При сопоставлении данных трёх исследований (УЗИ, МРТ и РТМ) не выявлено различий в их диагностической ценности. Признаки несостоятельности рубца на матке (истончение нижнего сегмента, «ниша», термоассиметрия) выявлены у одних и тех же пациенток, четырём из которых впоследствии была проведена гистероскопия для подтверждения диагноза, трём пациенткам потребовалось проведение операции метропластики, что предположило выпадение из настоящего исследования. У оставшихся 53 пациенток после соответствующей предгравидарной подготовки в течение 34,2 ± 9,6 недель произошло зачатье с последующим развитием эмбриона. Учитывая, что МРТ во время беременности выполняется только по строгим показаниям, дальнейшее сравнение диагностической ценности методов было продолжено между УЗИ и РТМ два исследования в скрининговые сроки (11–12 и 20–21 неделю) и одно при доношенной беременности (37–38 недель).
На 11–12 неделях гестации УЗИ нижнего сегмента матки 53 беременных выявило среднюю толщину в области рубца 4,1 ± 0,8 мм (у 2 / 53 (3,8%) пациенток толщина рубца была менее 2,0 мм), «ниши» ни у одной пациентки выявлено не было. ИТА на данном сроке гестации в среднем составил 0,79 ± 0,14 (у 3 / 53 (5,7%) женщин ИТА был выше 0,90). Несмотря на косвенные признаки истончения стенки матки в области рубца у двух и его неоднородности у трёх пациенток, они успешно продолжили сохранение беременности. Исследование, проведённое на 20–21 неделе гестации показало аналогичные результаты: средняя толщина матки в области рубца составило 3,8 ± 0,7 мм с отсутствием «ниш» у всех беременных, ИТА на этом сроке составил в среднем 0,81 ± 0,17, косвенные признаки несостоятельности рубца на матке выявлены у тех же 3 / 53 (3,8%) пациенток.
При доношенном сроке гестации (37–38 недель) результаты двух методов исследования существенно изменились. Средняя толщина нижнего сегмента матки в области рубца у беременных уменьшилась почти в 2 раза и составила 2,3 ± 0,8 мм, при этом у 12 / 53 (22,6%) пациенток было зарегистрировано истончение области рубца на матке менее 2,0 мм, а у 5 / 53 (9,4%) выявлено образование «ниши». Данные РТМ исследования на данном сроке гестации показали средний ИТА, равный 0,84 ± 0,16, при этом термоассиметрия, превышающая пороговые значения (0,9), зарегистрирована у 19 / 53 (35,8%) беременных (рис. 2). То есть РТМ исследование на доношенных сроках беременности выявляло косвенные признаки несостоятельности рубца на матке в 1,6 раз чаще, чем УЗИ.
Следующим этапом для всех пациенток было родоразрешение. Оперативным путем было родоразрешено 41 / 53 (77,4%) женщин, из них в плановом порядке — 24 / 53 (45,3%), остальные по экстренным показаниям антенатально — 6 / 53 (11,3%) и интранатально — 11 / 53 (20,7%). Показания для планового и экстренного оперативного родоразрешения представлены в табл. 3.
Таблица / Table 3
Показания к абдоминальному родоразрешению (n = 41)
Evidence for abdominal delivery (n = 41)
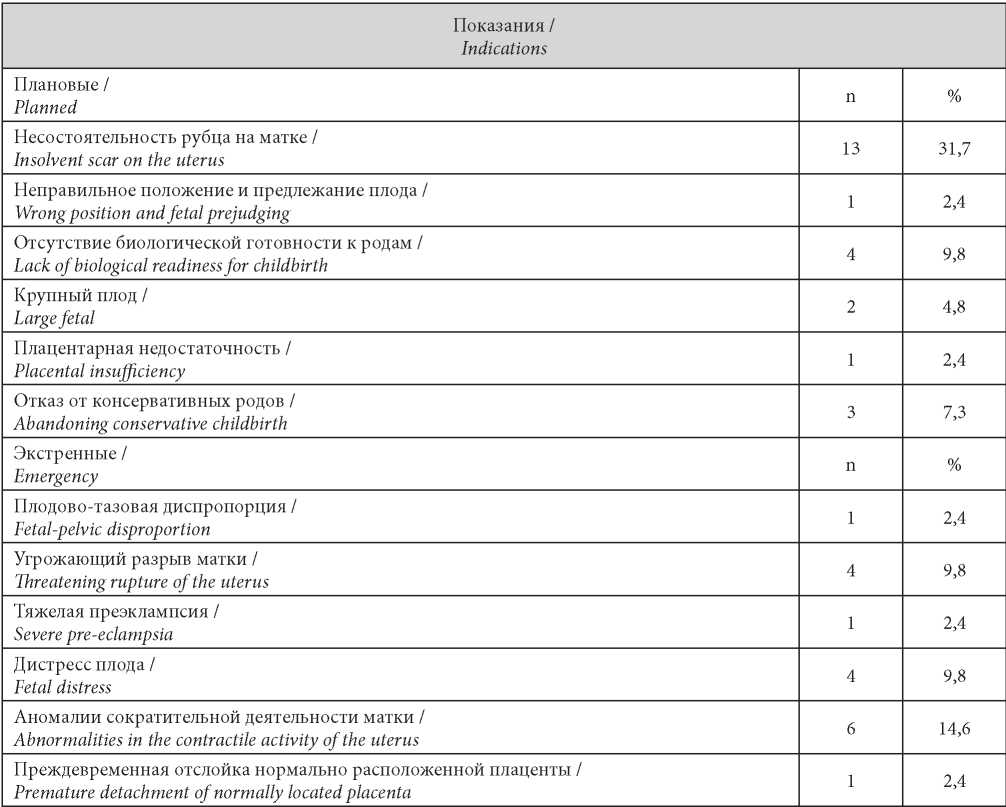
Наиболее частым показанием к плановому абдоминальному родоразрешению было наличие клинических и функциональных признаков несостоятельности рубца на матке — 13 / 53 (24,5%), при этом интраоперационно данный диагноз был подтвержден в 100% случаев (истончение и наличие дефектов мышечной ткани в области рубца на матке), что потребовало проведения метропластики. Среди экстренных показаний к операции кесарева сечения преобладали аномалии сократительной деятельности матки — 6 / 53 (11,3%), угрожающий разрыв матки и дистресс плода — по 4 / 53 (7,5%).
Кроме того, следует сказать, что в 5 / 53 (9,4%) случаев несостоятельность рубца на матке было интраоперационной находкой, то есть общее количество несостоятельных рубцов на матке составило 18 / 53 (34,0%).
Таким образом, оценка состояния рубца на матке на предгравидарном этапе тремя методами (ультразвуковое исследование, магнитно-резонансная томография и микроволновая радиотермометрия) сопоставима по чувствительности и специфичности. В доношенном сроке беременности оценка состоятельности рубца на матке выявила большую чувствительность РТМ-диагностики, при этом данный метод исследования не требует узкопрофильного обучения и специализации врача (обучение занимает не более 4-х часов), аппарат портативен, компактен и экономически более выгоден.
Список литературы
1. Мудров В.А., Мочалова М.Н., Мудров А.А. Особенности родоразрешения беременных с рубцом на матке через естественные родовые пути на современном этапе. // Журнал акушерства и женских болезней. – 2018. – Т.67(1). – C.26–37. DOI: 10.17816/JOWD67126-37.
2. Жуковский Я.Г. Кесарево сечение в XXI веке: новые ответы. О парадигме безопасности для врача и пациентки. // Status Praesens. – 2012. - №1(07). – С. 32–36. eLIBRARY ID: 28340447
3. Костин И.Н., Лаврова Н.Ю., Князев С.А., Смирнова Т.В., Кузнецова O.A. Интранатальные факторы риска и неонатальные исходы. // Вестник РУДН. Серия Медицина. – 2010. - №6. – С. 71-75.
4. Wood S., Cooper S., Rossa S. Does induction of labour increase the risk of caesarean section? A systematic review and metaanalysis of trials in women with intact membranes. // BJOG. – 2014. – V.121(6). – P. 674-685. DOI: 10.1111/1471-0528.12328
5. Ananth C., Vintzileos A. Trends in cesarean delivery for pregnancy and association with perinatal mortality. // Am. J. Obstet. Gynecol. - 2011. – V.204(6). – P. 505.e1-8. DOI: 10.1016/j.ajog.2011.01.062.
6. Мартынов С.А. Дефект рубца на матке после кесарева сечения: диагностика и лечение вне беременности. // Гинекология. – 2020. - №22(3). – С.6-10. DOI: 10.26442/20795696.2020.3.200189.
7. Кесова М.И., Болотова О.В., Кан Н.Е., Орджоникидзе Н.В. Прогностические критерии оценки состояния рубца на матке после кесарева сечения. // Вестник Российского университета дружбы народов. Серия «Медицина». – 2009. - №5. – С.175-180.
8. Шалашова Ю.В. К вопросу о психологических проблемах женщин, родивших с помощью кесарева сечения. // Сибирский психологический журнал. - 2001. - №14. – С.72-73. eLIBRARY ID: 26002197
9. Menacker, F., Declercq E., Macdorman M.F. Cesarean delivery: background, trends, and epidemiology. // Semin Perinatol. – 2006. – V.30(5). – P.235-41. DOI: 10.1053/j.semperi.2006.07.002.
10. Gao L., Huang Z., Zhang X., Zhou N., Huang X., Wang X. Reproductive outcomes following cesarean scar pregnancy – a case series and review of the literature. // Eur J Obstet Gynecol Reprod Biol. – 2016. – V.200. – P.102-107. DOI: 10.1016/j.ejogrb. 2016.02.039.
11. Ножницева О.Н., Семенов И.А., Беженарь В.Ф. Рубец на матке после операции кесарева сечения и оптимальный алгоритм диагностики его состояния. // Лучевая диагностика и терапия. - 2019. - №2. – С.85-90. DOI: 10.22328/2079-5343-2019-10-2-85-90
12. Setubal A., Alves J., Osório F., Guerra A., Fernandes R, et al. Treatment for Uterine Isthmocele, A Pouchlike Defect at the Site of a Cesarean Section Scar. // J Minim Invasive Gynecol. - 2018. – V.25(1). – P.38-46. DOI: 10.1016/j.jmig.2017.09.022.
13. Ножницева О.Н., Беженарь В.Ф. Ниша рубца на матке после кесарева сечения – новая проблема репродуктивного здоровья женщины. // Журнал акушерства и женских болезней. – 2020. - T69(1). – C.53-62. DOI: 10.17816/JOWD69153-62
Об авторах
М. В. ГалустянРоссия
Галустян Марина Вадимовна, аспирант кафедры акушерства, гинекологии и перинатологии
Краснодар
И. И. Куценко
Россия
Куценко Ирина Игоревна, д.м.н., проф., заведующая кафедрой акушерства, гинекологии и перинатологии
Краснодар
И. О. Боровиков
Россия
Боровиков Игорь Олегович, д.м.н., доцент, доцент кафедры акушерства, гинекологии и перинатологии
Краснодар
А. С. Магай
Россия
Магай Антон Сергеевич, аспирант кафедры акушерства, гинекологии и перинатологии
Краснодар
Рецензия
Для цитирования:
Галустян М.В., Куценко И.И., Боровиков И.О., Магай А.С. Возможности прогнозирования несостоятельности рубца на матке после операции кесарева сечения. Медицинский вестник Юга России. 2021;12(1):54-61. https://doi.org/10.21886/2219-8075-2021-12-1-54-61
For citation:
Galustyan M.V., Kutsenko I.I., Borovikov I.O., Magay A.S. Opportunities for predicting cesarean scar insufficiency. Medical Herald of the South of Russia. 2021;12(1):54-61. https://doi.org/10.21886/2219-8075-2021-12-1-54-61
JATS XML







































