Перейти к:
Отечная форма гемолитической болезни плода и новорожденного
https://doi.org/10.21886/2219-8075-2019-10-4-105-110
Аннотация
Представлено клиническое наблюдение недоношенного новорожденного пациента с отечной формой гемолитической болезни. Особенностью данного случая является его относительная редкость в виду благоприятного исхода наиболее тяжелой формы гемолитической болезни при крайне тяжелом исходном состоянии плода.
Для цитирования:
Пухтинская М.Г., Эстрин В.В., Порутчикова Ю.А., Симонова А.В. Отечная форма гемолитической болезни плода и новорожденного. Медицинский вестник Юга России. 2019;10(4):105-110. https://doi.org/10.21886/2219-8075-2019-10-4-105-110
For citation:
Pukhtinskaya M.G., Estrin V.V., Porutchikovа Yu.A., Simonovа A.V. Edematous form of the Hemolytic Disease of the Fetus and Newborn. Medical Herald of the South of Russia. 2019;10(4):105-110. (In Russ.) https://doi.org/10.21886/2219-8075-2019-10-4-105-110
Введение
Развитие гемолитической болезни плода и новорожденного остается актуальной проблемой современной отечественной перинатальной медицины [1]. Особая озабоченность клиницистов и организаторов здравоохранения объясняется тем, что согласно официальным статистическим данным, частота развития резус-изоиммунизации не снижается [2]. Кроме того, вероятность неблагоприятного исхода заболевания в случае развития наиболее тяжелой, отечной формы, остается на высоком уровне [3].
В статье представлен редкий клинический случай наблюдения недоношенного новорожденного с благоприятным исходом отечной формы резус-изоиммунизации при крайне тяжелом исходном состоянии плода.
Материалы и методы
Ребенок П., мужского пола родился 23.01.19 в 1105 в родильном отделении РНИИАП от матери 29 лет, со A(II) Rh(-) принадлежностью группы крови, с отягощенным акушерско-гинекологическим анамнезом, от IV беременности, протекавшей с выделением в урогенитальном соскобе методом ПЦР Gardnerella, Klebsiella spp. Развитие I-ой беременности в 2006 г. и II-ой беременности в 2012 г. — без особенностей, дети здоровы; III-я беременность — внематочная; левосторонняя тубэктомия.
Из анамнеза течения IV беременности известно, что в 23-й неделе гестации был обнаружен титр анти- Rh-антител 1:4. В 27 недель гестации при титре антител 1:2048 выполнено внутриматочное внутрисосудистое переливание (ВВП) плоду отмытых лейкофильтрованных эритроцитов (ЭМОЛТ) донора 0(I) Rh(-). В 29 недель гестации при титре антител 1:2098 — повторное ВВП с использованием ЭМОЛТ 0(I) Rh(-). В 32 недели 4 дня при титре антител 1:4096 — третье ВВП ЭМОЛТ 0(I) Rh(-) плоду.
В 32 недели 6 дней по результатам УЗИ — признаки нарушения фетальной гемодинамики; кардиомегалия, гидроперикард, гепатомегалия плода. Проведено оперативное родоразрешение. Масса тела при рождении 2840 граммов, длина 48 см, оценка по шкале Апгар 1 - 2 - 3 балла. В родильном зале проводились реанимационные мероприятия в полном объеме: непрямой массаж сердца, трехкратное введение адреналина на фоне искусственной вентиляции легких (ИВЛ) 100 % кислородом. После восстановления сердечной деятельности ребенок транспортирован в отделение реанимации НИИАП в обогреваемом транспортном кювезе, на транспортном аппарате ИВЛ. Пуповинный билирубин — 57,3 мкмоль/л, прямой — 7,3 мкмоль/л, гемоглобин — 34 г/л.
Диагноз при направлении: внутриутробная гипоксия, впервые отмеченная до начала родов (Р20.0); тяжелая асфиксия при рождении (P 21.0); ишемия мозга (P 91.0) резус-изоиммунизация плода и новорожденного (55.0) водянка плода, обусловленная изоиммунизацией (56.0) синдром дыхательных расстройств (Р22.0). Другие случаи недоношенности в сроке гестации 32 недели и 6 дней. (Р07.3).
Состояние ребенка при поступлении в реанимацию — крайне тяжелое, обусловленное отечной формой гемолитической болезни, водянкой плода, нарушениями системы гемостаза по типу гипокоагуляции, анемией, тяжелой неврологической и дыхательной недостаточностью, гипоксемией с необходимостью аппаратного протезирования функции дыхания методом высокочастотной осцилляторной ИВЛ (Рисунок 1.1, 1.2).
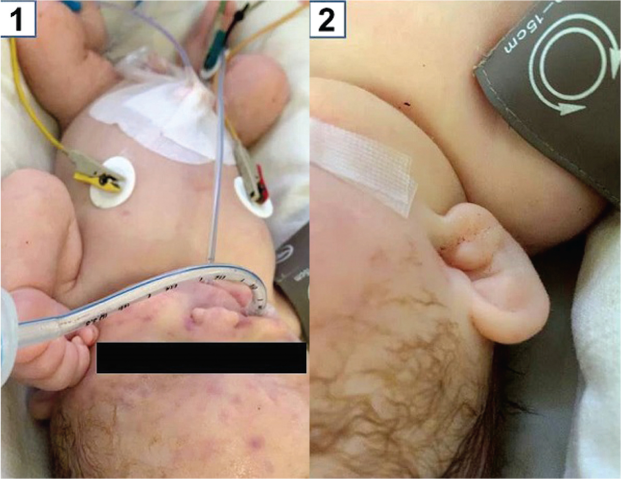
Рисунок 1. Внешний вид пациента при поступлении в отделение реанимации: петехиальные кровоизлияния на лице, туловище и конечностях (1); степень выраженности отека тканей на примере ушной раковины (2).
Figure 1. The patient’s appearance upon admission to the intensive care unit: petechial hemorrhages on the face, trunk and extremities (1); severity of tissue edema on the example of the auricle (2).
Клинически: ЧСС=136\мин., t=36,6о С, StO2 =38%, АД=60/34 мм.рт.ст. Реакция на осмотр отсутствует. Кома
I. Большой родничок не пальпируется из-за отека тканей. Мышечная атония. Арефлексия. Поза «лягушки». Менингеальные симптомы отрицательные. Диаметр зрачков — мидриаз; реакция на свет вялая. Кожный покров бледный, мраморный, выраженный периоральный и акроцианоз. Видимые слизистые бледные. Тотальные отеки лица, мягких тканей шеи, туловища, конечностей по типу анасарки. Склерема верхних и нижних конечностей. Множественные петехиальные кровоизлияния на лице, туловище, конечностях. Тоны сердца глухие, ритмичные. Пульс удовлетворительного напряжения и наполнения. Проводится протезирование функции дыхания в режиме осцилляторной высокочастотной ИВЛ 100 % кислородом. Аускультативно-резко ослабленное дыхание; крепитирующие хрипы в легких с обеих сторон на всем протяжении. Живот напряжен, вздут, увеличен в размерах; пальпация затруднена из-за выраженного отека передней брюшной стенки. Гепатоспленомегалия (печень +3,5 см, селезенка +2,0 см). В пупочной вене расположен катетер C8 (глубина внутренней части катетера 5,0 см.); набор крови свободный. Мочеиспускания, отхождения мекония при осмотре не было. Наблюдается массивное кровотечение из желудка, ануса; длительная кровоточивость из мест взятия капиллярных проб.
Предварительный диагноз: резус-изоиммунизация плода и новорожденного (55.0); синдром дыхательных расстройств (Р22.0); внутриутробная гипоксия, впервые отмеченная до начала родов (Р20.0); тяжелая асфиксия при рождении (P21.0); ишемия мозга (P91.0); осложнения: водянка плода, обусловленная изоиммунизацией (56.0), синдром диссеминированного внутрисосудистого свертывания, мелена, желудочное кровотечение; сопутствующий: другие случаи недоношенности в сроке гестации 32 недели и 6 дней. (Р07.3); внутриутробная инфекция.
Данные лабораторного обследования при поступлении:
- в общем анализе крови — лейкоциты «OVER», тромбоцитопения 79,0x109/л., анемия — гемоглобин 34 г/л, эритроциты 01,19x1012M, гематокрит 11,1 %;
- биохимия крови — гипогликемия 1,4 ммоль/л, гипопротеинемия 24,4 г/л, гипоальбуминемия 16,7 г\л, билирубинемия 57,3 мкмоль/л за счет непрямой фракции;
- биохимическая коагулограмма — выраженные признаки гипокоагуляции (АЧТВ 178,6 сек., ПТВ 35,4 сек., ТВ 36,5 сек, фибриноген 9,90 г\л; МНО 3,05 МЕ, ПТИ 21,30 %); sides; dilatation of the anterior horns of the lateral ventricle.
- кислотно-щелочное состояние крови — декомпенсированный респираторный ацидоз, гипоксемия, гиперкапния, лактатемия (pH-6,9; pCO2-50,8; pO2- 78,1; ABE-19,3ммоль\л; лактат-12,6 ммоль/л).
Заключение рентгенографии органов грудной и брюшной полости: признаки воспалительных изменений в легких с обеих сторон, кардиомегалия, гепатоспленомегалия, асцит, гиперпневматизация петель кишечника.
Заключение эхокардиографического исследования: дилатация правых отделов сердца; гипертрофия задней стенки левого желудочка, межжелудочковой перегородки; сократительная способность миокарда левого желудочка сохранена (рисунок 2.4, 2.5).
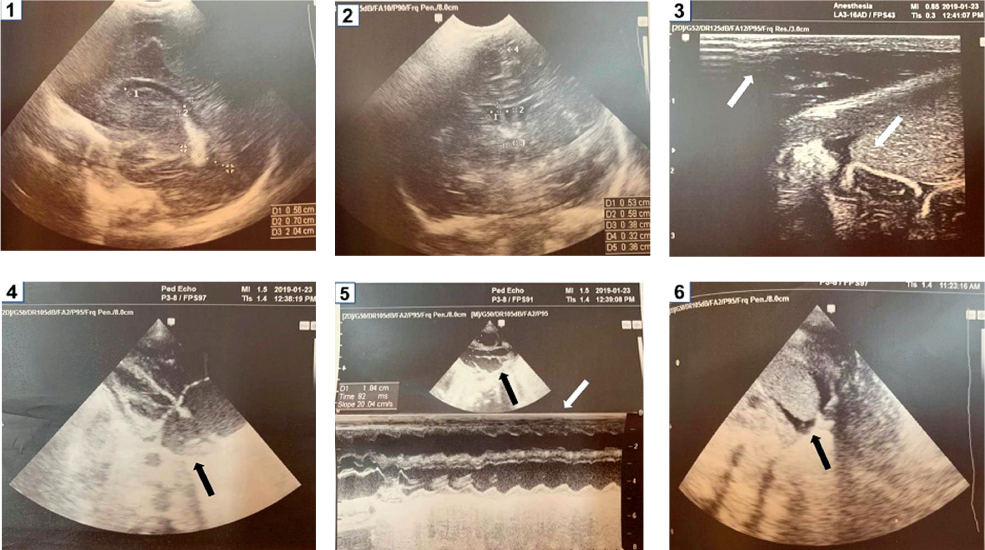
Рисунок 2. Результаты УЗИ пациента при поступлении в отделение реанимации: ультразвуковое исследование сердца (4, 5) стрелками обозначены дилатация полостей сердца, гипертрофия миокарда; ультразвуковое исследование печени (3) и селезенки (6) стрелками обозначены признаки асцита; нейросонограмма (1, 2) гипоксически-ишемические изменения паренхимы головного мозга и подкорковых ядер; субэпендимальные кровоизлияния с обеих сторон; дилатация передних рогов бокового желудочка.
Figure 2. Patient ultrasound results upon admission to the intensive care unit: heart ultrasound (4, 5) arrows indicate dilatation of the heart cavities, myocardial hypertrophy; ultrasound examination of the liver (3) and spleen (6), arrows indicate signs of ascites; neurosonogram (1, 2) hypoxic-ischemic changes in the brain parenchyma and subcortical nuclei; subependymal hemorrhages on both
Данные УЗИ органов брюшной полости: увеличение размеров печени и селезенки, изменения паренхимы печени, признаки асцита; выраженный отек мягких тканей и подкожной жировой клетчатки брюшной полости (рисунок 2.3, 2.6).
Данные нейросонографии: признаки незрелости головного мозга; с обеих сторон субэпендимально лоциру- ются гематомы размерами слева — 2,4х5,9 мм, справа — 2,5х6,0 мм в проекции передних рогов бокового желудочка; гипоксически-ишемические изменения паренхимы головного мозга и подкорковых ядер; субэпендималь- ные кровоизлияния с обеих сторон; дилатация передних рогов бокового желудочка (рисунок 2.1, 2.2).
Данные микробиологического обследования (зев, нос, пупок, глаза, эндотрахеальная трубка) — рост Klebsiella spр.1х105 КОЕ/мл; посев крови стерилен.
ПЦР, ИФА-обследование крови, мочи, ликвора — без особенностей.
Прокальцитонин крови — больше 2 нг/мл; CRB — не обнаружен.
В первые сутки поступления в отделение реанимации, учитывая тяжесть состояния, пациенту проведена операция частичного обменно-заменного переливания крови (ОЗПК) согласно клиническим рекомендациям МЗ РФ (Гемолитическая болезнь плода и новорожденного (ГБН) 2017г.) в объеме 50 мл/кг. Использовали эритроцитарную массу O(I) Rh-отр; плазму свежезамороженную нативную АВ(IV), Rh-отр в соотношении 2/1; всего перелито эритроцитарной массы 140,0 мл и 70,0 мл плазмы. Во время проведения операции гемодинамика у пациента оставалась стабильной (АД=68/32, ЧСС=148/мин, StO2=91 %).
24.01.2019 проведено ОЗПК-2 в объеме 2 ОЦК — 320 мл; использовали эритроцитарную массу O(I) Rh-отр; плазму свежезамороженную нативную АВ(IV), Rh-отрв соотношении 2/1. Исходный общий билирубин — 320 мкмоль/л; после ОЗПК — 164 мкмоль/л., что подтверждало эффективность проведенной терапии.
26.01.2019 проведено ОЗПК-3 в объеме 2 ОЦК — 456 мл; использовали эритроцитарную массу O(I) Rh-отр; плазму свежезамороженную нативную АВ(IV), Rh-отр в соотношении 2/1. Исходный общий билирубин 356 мкмоль/л; после ОЗПК отмечено снижение общего билирубина почти в 2 раза — 182 мкмоль/л.
В отделении реанимации проводилась сочетанная поликомпонентная интенсивная терапия.
Респираторная терапия — последовательно, поэтапно: осцилляторная ВЧ ИВЛ, ИВЛ стандартных параметров, спонтанное дыхание через носовые канюли методом CPAP, через маску кислородную.
Антибиотикотерапия (стартовая, с последующей сменой) — решением консилиума, по жизненным показаниям, с учетом чувствительности выделенной микрофлоры, клинической симптоматики, письменного согласия родителей пациента: ампициллин, бакперазон, дорипрекс, амикацин, нетилмицин, флуконазол с профилактической целью.
Гемостатическая терапия: викасол, дицинон.
Инфузионно-трансфузионная терапия:
- коррекция гипокоагуляции — плазма нативная свежезамороженная карантинизированная АВ(^), Rh-отр; протромплекс;
- коррекция анемии — отмытые эритроциты по индивидуальному подбору O(I) Rh-отр; коррекция тромбоцитопении — тромбоконцентрат O(I) Rh- отр;
- коррекция гипопротеинемии, гипоальбуминемии — альбумин 1 0%;
- парентеральное питание — р-р глюкозы 20 %, 10 % с компонентами, аминовен 10 %, смооф-липид 20 %.
Иммунопротективная терапия — пентаглобин в/в.
Вазопрессорная терапия — инфузия допамина 5 мкгр/ кг/мин.
Фототерапия.
Энтеральное кормление через зонд каждые 3 часа смесью Пре-Нан.
Дальнейшее динамическое клинико-лабораторное наблюдение пациента с учетом анамнестических данных развития беременности позволило поставить клинический диагноз основной: другие нетравматические кровоизлияния новорожденного (Р52.8); ишемия мозга (Р91.0); резус-изоиммунизация плода и новорожденного (Р55.0) бактериальный сепсис новорожденного неуточненный (Р36.9); осложнения: водянка плода, обусловленная изоиммунизацией (Р56.0), двухсторонняя пневмония, ДВС- синдром, полиорганная недостаточность; сопутствующий диагноз: другие случаи недоношенности в сроке гестации 32 недели и 6 дней (Р07.3).
Результаты
На фоне проводимой терапии состояние пациента стабилизировалось; отмечена положительная динамика заболевания. 4.02.2019, на 12-е сутки госпитализации в ОРИТ, пациент экстубирован и переведен на спонтанное дыхание через назальные канюли методом СРАР На 20-е сутки решением консилиума для дальнейшего лечения ребенок переведен в отделение патологии новорожденных (рис. 3). Пациент выписан из ОПН 07.03.2019 под наблюдение участкового педиатра в удовлетворительном состоянии.

Рисунок 3. Внешний вид пациента при переводе из отделения реанимации.
Figure 3. Patient’s appearance when transferred from the intensive care unit.
Известно, что современная медицина располагает единственным эффективным методом терапии тяжелой гемолитической болезни плода — внутриматочное внутрисосудистое переливание отмытых лейкофильтрованных эритроцитов (ЭМОЛТ) донора 0(I) Rh(-) группы крови [4]. Операция внутриутробного переливания позволяет стабилизировать показатели «красной крови»
плода и максимально пролонгировать беременность [4][5]. Показанием для проведения операции является степень анемии плода. В нашем случае внутриматочное внутрисосудистое переливание ЭМОЛТ проводилось трижды, что указывало на крайне тяжелое исходное состояние плода.
Согласно существующим клиническим рекомендациям, кесарево сечение остается предпочтительным методом ведения родов в случае развития отечной формы гемолитической болезни и внутриутробными переливаниями ЭМОЛТ плоду в анамнезе [4][5]. Таким образом, правильность выбора оперативной тактики родоразрешения в представленном нами клиническом случае не вызывает сомнения.
Выводы ряда проанализированных научных исследований, посвященных обсуждаемой теме, утверждают, что внутриутробное внутрисосудистое переливание ЭМОЛТ плоду снижает необходимость или частоту проведения ОЗПК в раннем неонатальном периоде [6][7][8]. В настоящем случае трехкратное внутриматочное переливание ЭМОЛТ плоду не привело к снижению частоты ОЗПК в раннем неонатальном периоде. При этом не вызывает сомнения, что крайне тяжелое исходное состояние новорожденного определяло врачебную тактику. В соответствии с клиническими рекомендациями, операция частичного ОЗПК нашему пациенту была проведена в первые часы жизни с заменой 45 - 90 мл/ кг крови пациента на аналогичный объем эритроцитарной массы O(I) резус-отрицательной группы [8]. В дальнейшем было выполнено еще 2 операции обменно-заменного переливания крови в стандартном объеме двух объемов циркулирующей крови (ОЦК).
Таким образом, благоприятный исход отечной формы гемолитической болезни в нашем случае был обусловлен последовательным проведением повторных внутриматоч- ных внутрисосудистых переливаний ЭМОЛТ плоду; выбором оперативного метода ведения родов; повторных ОЗПК в раннем неонатальном периоде в сочетании с применением современных методов интенсивной, в том числе, респираторной, антибактериальной, инфузионно-трансфузионной терапии и парентерального питания.
Выводы
Представленное клиническое наблюдение подтверждает, что на современном этапе благоприятный исход отечной формы гемолитической болезни плода и новорожденного возможен в случае сочетанного оказания высокотехнологичной акушерско-гинекологической, неонатальной и реанимационной помощи.
Список литературы
1. Савельева Г.М., Курцер М.А., Панина О.Б., Сичинава Л.Г., Коноплянников А.Г. Гемолитическая болезнь плода у беременных с резус-сенсибилизацией. Диагностика, лечение, профилактика. Методическое письмо Минздравсоцразвития, 2012.
2. Коноплянников А.Г., Павлова Н.Г. Изосерологическая несовместимость крови матери и плода. Гемолитическая болезнь плода и новорожденных. В кн.: Акушерство. Национальное руководство. – 2015. - С. 324-334.
3. Qureshi H., Massey E., Kirwan D., Davies T., Robson S., et al. BCSH guideline for the use of anti-D immunoglobulin for the prevention of haemolytic disease of the fetus and newborn. // Transfusion medicine. - 2014. – V.24. – P. 8- 20. doi: 10.1111/tme.12091
4. Bennardello F., Coluzzi S., Curciarello G., Todros T., Villa S. et al. Recommendations for the prevention and treatment of haemolytic disease of the foetus and newborn. // Blood Transfus. - 2015. – V.13. – P.109-134. doi: 10.2450/2014.0119-14
5. Bennardello F., Curciarello G. Survey of the prevention and incidence of haemolytic disease of the newborn in Italy. // Blood Transfus. – 2013. – V.14. – P. 518-527. doi: 10.2450/2013.0179-12
6. Байбарина Е.Н., Дегтярева Д.Н. Избранные клинические рекомендации по неонатологии. - М.: ГЕОТАР-Медиа, 2016.
7. Бойко Н.В., Модель Г.Ю., Алехина В.И. Особенности адаптации новорожденных, перенесших внутриутробные гемотрансфузии. // Кубанский научный медицинский вестник. – 2018. - № 25(3). – С. 34-39.
8. Иванова А.В., Захарова С.Ю., Косовцова Н.В., Павличенко М.В., Генералов А.Е. Особенности течения неонатального периода у новорожденных, получивших внутриутробное внутрисосудистое переливание крови по поводу гемолитической болезни плода. // Российский вестник перинатологии и педиатрии. – 2015. - № 60(1). – С. 44-48.
Об авторах
М. Г. Пухтинскаяд.м.н., в.н.с.,
Ростов-на-Дону
В. В. Эстрин
Россия
профессор, д.м.н., руководитель,
Ростов-на-Дону
Ю. А. Порутчикова
Россия
главный врач,
Ростов-на-Дону
А. В. Симонова
Россия
к.м.н., заведующая отделением реанимации,
Ростов-на-Дону
Рецензия
Для цитирования:
Пухтинская М.Г., Эстрин В.В., Порутчикова Ю.А., Симонова А.В. Отечная форма гемолитической болезни плода и новорожденного. Медицинский вестник Юга России. 2019;10(4):105-110. https://doi.org/10.21886/2219-8075-2019-10-4-105-110
For citation:
Pukhtinskaya M.G., Estrin V.V., Porutchikovа Yu.A., Simonovа A.V. Edematous form of the Hemolytic Disease of the Fetus and Newborn. Medical Herald of the South of Russia. 2019;10(4):105-110. (In Russ.) https://doi.org/10.21886/2219-8075-2019-10-4-105-110







































