Перейти к:
Нейропсихиатрические особенности детей с системной соматовегетативной патологией (на примере атопического дерматита, бронхиальной астмы и гастроэзофагеальной рефлюксной болезни)
https://doi.org/10.21886/2219-8075-2019-10-3-40-48
Аннотация
Цель: установление клинических нейропсихиатрических и нейропсихологических особенностей детей, страдающих системной соматовегетативной патологией.
Материал и методы: в исследовании приняли участие дети от 5 до 12 лет с установленным диагнозом бронхиальной астмы – 108 детей; атопического дерматита – 105 детей; гастроэзофагеальной рефлюксной болезни – 112 детей; контрольную группу составили 60 относительно здоровых детей того же возраста. Всем детям проводилось клинико-анамнестическое, неврологическое, психопатологическое и нейропсихологическое исследование.
Результаты: в группе детей с системной соматовегетативной патологией обнаружена достоверно высокая встречаемость патогенных факторов поражения центральной нервной системы на ранних этапах онтогенеза (патология беременности и родов). Ранняя сенсорная и двигательная депривация из-за соматического страдания усугубляет нейропсихиатрический дефицит. Нейропсихологические нарушения, преимущественно были представлены нарушением восприятия своего тела, несформированностью кинестетических и двигательных функций, пространственных и квазипространственных представлений.
Заключение: клиническая динамика нейропсихиатрических расстройств у детей с системной соматовегетативной патологией соответствует динамике резидульной церебральной органической недостаточности с характерной сменой синдромов на этапах нервно-психического реагирования. Выявленные нейропсихологические нарушения соответствуют преимущественному повреждению первого (энергетического) функционального блока мозга.
Ключевые слова
Для цитирования:
Петренко Т.С., Ретюнский К.Ю., Боровских М.Д., Девяткина Д.Р., Перешитова А.В., Пашинина И.Ю., Гурьева А.К. Нейропсихиатрические особенности детей с системной соматовегетативной патологией (на примере атопического дерматита, бронхиальной астмы и гастроэзофагеальной рефлюксной болезни). Медицинский вестник Юга России. 2019;10(3):40-48. https://doi.org/10.21886/2219-8075-2019-10-3-40-48
For citation:
Petrenko T.S., Retyunskiy K.Yu., Borovskikh M.D., Devyatkina D.R., Pereshitova A.V., Pashinina I.Yu., Gurieva A.K. Neuropsychiatric features of children with systemic somatovegetative disorders (by the example of atopic dermatitis, bronchial asthma and gastroesophageal reflux disease). Medical Herald of the South of Russia. 2019;10(3):40-48. (In Russ.) https://doi.org/10.21886/2219-8075-2019-10-3-40-48
Введение
Забота о полноценном и гармоничном нервнопсихическом и физическом развитии подрастающего поколения в России должна приобрести первостепенное значение. Особая актуальность обозначенной проблемы связана с высокой распространенностью отклонений психического развития, достигающей 27 % от популяции детей младшего школьного возраста [1].
Не менее значимой представляется ситуация с хронической соматической патологией, выявляемой в раннем детском возрасте и обычно компенсирующейся к подростковому периоду. Ее нередко обозначают как системную соматовегетативную патологию (ССВП). К ним традиционно относят атопический дерматит (АтД), бронхиальную астму (БА), гастроэзофагеальную рефлюксную болезнь (ГЭРБ) и ряд других расстройств [2][3][4].
Указанным заболеваниям нередко сопутствуют легкие психоневрологические (нейропсихиатрические) нарушения. Так, у детей с АтД в 95 % случаев наблюдается несформированность высших психических функций, обусловливая дефицит развития [5]; у детей с ГЭРБ болезнью обнаруживаются психоневрологические нарушения церебрального органического генеза [6]; при БА отмечается нарушение внимания, памяти и навыков самоконтроля [7].
Основной причиной нервно-психической патологии в детском возрасте является резидуально-органическое поражение центральной нервной системы (ЦНС), обусловленное влиянием патогенных факторов на ранних этапах онтогенеза [8]. Ряд авторов отмечает повышенную готовность развития ССВП у детей с перинатальным поражением ЦНС [9] Однако низкая диагностическая ценность методов нейровизуализации у детей не позволяет установить локализацию микроскопических очагов повреждения в нервной ткани. Клиническое наблюдение зачастую является единственным средством диагностики нервно-психических расстройств и прогнозирования их последствий в детском возрасте. Одним из мощных инструментов, помогающих клиницисту на данном пути, является нейропсихологическое исследование, преследующее цель установления локализации и степени тяжести нарушений формирования высших психических функций [10]. Своевременная нейропсихологическая диагностика в раннем возрасте позволяет обосновать план коррекционных и профилактических мероприятий по восстановлению нейропсихических функций и, как следствие, привести к компенсации системных соматовегета- тивных нарушений [11].
Детскому возрасту присуща незрелость мозговых структур и тенденция к постоянному росту и изменению. Проявления нервно-психических расстройств являются динамическими, зависят от возраста ребенка. Так, на первом году жизни (грудной и младенческий возраст) чаще всего нервно-психические нарушения проявляется криками, ударами головой, чрезмерной плаксивостью, нарушениями кормления; от 1 до 3 лет (ранний возраст) отмечаются частые ночные пробуждения, реагирование в форме упрямства, аллергические реакции, диатезы, нарушения работы эндокринной системы; в возрасте с 4 до 6 лет (дошкольный) присоединяются ночные страхи, гиперактивность, энурез, заикание, тревожность, эмоциональная нестабильность и аффективные вспышки; у детей школьного возраста часто возникает синдром дефицита внимания с гиперактивностью, снижен самоконтроль эмоциональных реакций, становятся заметны проблемы в усвоении школьной программы [8][12].
Все обозначенные психоневрологические (нейропсихиатрические) нарушения не являются резко выраженными, но соответствуют субклиническому (непсихотическому) уровню реагирования с индивидуальной клинической динамикой и соответствующими механизмами компенсации и декомпенсации [8].
Цель исследования — установление клинических нейропсихиатрических и нейропсихологических особенностей детей, страдающих системной соматовегетатив- ной патологией, на примере бронхиальной астмы, атопического дерматита и гастроэзофагеальной рефлюксной болезни.
Материалы и методы
Исследование проведено на клинической базе кафедры психиатрии Уральского государственного медицинского университета в период с 2016 по 2018 гг. (протокол одобрения локальным этическим комитетом УГМУ №6 от 24.06.2016). В исследовании приняли участие дети в возрасте от 6 до 12 лет общим количеством 385 человек (203 мальчиков и 182 девочки), разделенные на несколько групп: контрольная группа — 60 детей с показателями относительного соматического и психического здоровья; основная группа — 325 детей с ССВП, включающая несколько подгрупп в зависимости от установленного диагноза (БА — 108 детей; АтД — 105 детей; ГЭРБ — 112 детей).
Клинико-анамнестическое исследование у всех детей изучаемых групп предполагало анализ основных сведений истории развития ребенка с целью выявления факторов, предрасполагающих к формированию нейропси- хиатрических и соматовегетативных нарушений. В ходе исследования проводились клинико-неврологическое и психопатологическое исследования для выявления и описания признаков нейропсихиатрических расстройств.
Модифицированная для детского возраста методика нейропсихологического исследования А.Р. Лурия была использована для установления уровня развития и отклонения высших психических функций у детей во всех случаях. Методика разработана и апробирована сотрудниками лаборатории нейропсихологии факультета психологии МГУ под руководством Т.В. Ахутиной [13]. Отличием методики является возможность определения балльной оценки работы трех блоков мозга: индекс программирования, регуляции и контроля, серийной организации действий (III блок); индекс левополушарной стратегии переработки информации (слухоречевых и кинестетических функций) (II-лев. блок); индекс правополушарной стратегии переработки информации (зрительных и зрительно-пространственных функций) (II-пр. блок); индекс регуляции активации (I блок) [14].
Для обоснования принципа синдромного анализа были избраны следующие нейропсихологические пробы:
Реципрокная координация (РК) — попеременное сжимание в кулак ладоней поднятых вверх рук, позволяет оценить межполушарное взаимодействие и уровень активации коры головного мозга.
Динамический праксис (ДП) — проба «кулак» — «ребро» — «ладонь», позволяющая оценить способность к построению программы действия и поддержанию активного внимания, формирующихся в лобной коре.
Кинестетический праксис позы пальцев (КП) — повторение фигур из пальцев для левой и правой руки, позволяет оценить тонкую моторику, формируемую в теменно-центральных отделах коры головного мозга.
Слухо-моторная координация (СМК) — воспроизведение заданного ритма (по слуховому образцу и устной инструкции), позволяет оценить состояние слухового восприятия и памяти (височная кора), взаимодействие между двигательной системой и слуховым анализатором (теменно-височные связи).
Зрительно-пространственная координация (ЗПК) — воспроизведение трехмерного изображения домика и копирование фигуры Тейлора, позволяет оценить состояние зрительной памяти (затылочная кора), взаимодействие между двигательной системой и зрительным анализатором (теменно-затылочные связи).
При проведении нейропсихологических проб оценивался ряд факторов: усвоение и удержание программы действий, способность к автоматизации и переключаемости, темп и время выполнения, характер ошибок, плавность и размах движений, гипер- или гипотонус рук. Указанные параметры были оценены в баллах следующим образом: усвоение инструкции (0-4 балла), качество выполнения (0-3 балла), снижение или повышение тонуса (0-2 балла). Минимальный балл соответствовал наилучшему выполнению, максимальный — наихудшему. Далее, проводилось суммирование стандартизированных оценок всех параметров для каждой нейропсихологической пробы согласно формуле
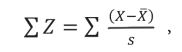
где Z — стандартизированная оценка, X — значение выбранного параметра; 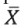 — среднее значение выбранного параметра совокупной выборки; s — стандартное отклонение выбранного параметра совокупной выборки.
— среднее значение выбранного параметра совокупной выборки; s — стандартное отклонение выбранного параметра совокупной выборки.
Ввиду существенной разницы в возрасте сравнение результатов нейропсихологического исследования проводилась в двух возрастных категориях — с 6 до 8 лет и с 9 до 12 лет.
Статистическая обработка полученных данных осуществлялась на персональном компьютере с помощью программы Statistica 12 [15]. Применялись следующие статистические методы: сравнения долей для анализа качественных признаков (критерий «Хи-квадрат» с поправкой Йейтса на непрерывность); непараметрический анализ для сравнения порядковых признаков (U-критерий Манна-Уитни). Различия расценивались как значимые при уровне достоверности p < 0,05 [16].
Результаты
В ходе клинико-анамнестического исследования были получены данные о патогенных факторах, предрасполагающих к развитию нейропсихиатрической патологии и соматовегетативных нарушений.
Отягощенность наследственности по аллергическим заболевания отмечалась среди детей всех групп (БА — 60,2 %, n = 108; АтД — 35,4 %, n = 105; ГЭРБ — 23,8 %, n = 112; Контроль — 12,7 %, n = 60).
Среди детей с ССВП достоверно чаще встречалась патология беременности (БА — 100 %, n = 108; АтД — 100 %, n = 105; ГЭРБ — 100 %, n = 112; Контроль — 41,7 %, n = 60), проявляющая в виде отягощенного акушерско- гинекологического анамнеза, угрозы прерывания беременности на разных сроках, внутриутробной гипоксии, токсикозов 1 и/или 2 половины беременности с гестоза- ми, инфекционно-вирусными заболеваниями во время беременности).
Во время родов у детей основной группы чаще устанавливали такие нарушения как недоношенность, низкая масса тела, асфиксия и перинатальная травма (БА — 90,7 %, n = 108; АтД — 97,1 %, n = 105; ГЭРБ — 97,3 %, n = 112; Контроль — 38,3 %, n = 60).
В первые три года жизни детей с ССВП доминировал синдром органической невропатии в виде повышенной возбудимости, тревожности и страха перед новыми людьми или обстановкой, игровой пассивности (БА — 60,2 %, n = 108; АтД — 81,6 %, n = 105; ГЭРБ — 67,6 %, n = 112; Контроль — 21,3 %, n = 60). В этот же период выявляюсь признаки вегетативной дизрегуляции в виде дис- сомний, гипергидроза, пароксизмальных состояний (БА — 80,6 %, n = 108; АтД — 100 %, n = 105; ГЭРБ — 77,8 %, n = 112; Контроль — 8,3 %, n = 60).
Совокупность неблагоприятных факторов, воздействовавших на ЦНС на ранних этапах онтогенеза, приобрела клиническую форму к дошкольному (4—6 лет) и младшему школьному возрасту (7—12 лет) в виде отчетливых церебрастенического и неврозоподобного синдромов.
Согласно данным анамнеза, церебрастения у детей была представлена частыми головными болями, метеозависимостью, повышенной утомляемостью и сменяющей ее раздражительностью, непереносимостью вестибулярных нагрузок (БА — 76,4 %, n = 108; АтД — 82,3 %, n = 105; ГЭРБ — 71,2 %, n = 112; Контроль — 25,0 %, n = 60).
Неврозоподбные проявления были представлены нарушениями сна, повышенной тревожностью, нарушением пищевого поведения, легкими депрессивными состояниями и истерическими реакциями (БА — 78,2 %, n = 108; АтД — 89,4 %, n = 105; ГЭРБ — 67,1 %, n = 112; Контроль — 13,3 %, n = 60).
У некоторых детей к возрасту 7-12 лет отчетливо сформировались системные психические нарушения с затяжным течением в виде тиков, заикания, энуреза, синдрома дефицита внимания с гиперактивностью, а также их сочетания (БА — 47,9 %, n = 83; АтД — 32,4 %, n = 85; ГЭРБ — 77,8 %, n = 94; Контроль — 8,3 %, n=54).
Манифестация ССВП у детей основной группы приходилась в основном на первые три года жизни. В случае АД, когда установление диагноза не вызывает трудностей, первые признаки патологического кожного процесса отмечена в возрасте до 1 года.
Установление диагноза ГЭРБ требует инструментального подтверждения. Поэтому, в амбулаторных картах диагноз ГЭРБ появляется не раньше 4—5 лет. Однако, признаки патологического гастроэзофагеального рефлюкса могут быть отчетливыми уже к возрасту 5-6 месяцев в виде систематического частого срыгивания и связанного с этим беспокойного поведения.
Наибольших усилий и ответственности требует установление диагноза БА, имеющего наибольшую стигматизацию в обществе. В тяжелых случаях и с явным наследственным фактором устанавливают диагноз в возрасте до 1 года. В случаях неявной и нерезко выраженных симптомов специалисты предпочитают диагноз — бронхо-обструктивный синдром (БОС). Ретроспективно можно говорить о манифестации БА по повторным приступам БОС, которые в большинстве случаев четко оформляются в возрасте от 1 до 3 лет.
Результаты нейропсихологического исследования в виде стандартизированных Ζ-оценок представлены в табл. 1 и 2.
Таблица / Table 1
Среднее значение суммы Ζ-оценок по нейропсихологическим пробам для детей основной группы 6—8 лет
The average value of Z-estimates sums for neuropsychological tests in 6—8 years old children
|
|
РК Reciprocal coordination |
ДП Dynamic praxis |
КП Kinesthetic praxis |
СМК Auditory-motor coordination |
ЗПК Visual-spatial coordination |
|---|---|---|---|---|---|
|
БА Bronchial asthma (n=68) |
6,1±0,63* |
6,2±2,03* |
4,9±1,62* |
4,8±1,69* |
6,0±1,73* |
|
АтД Atopic dermatitis (n=51) |
5,1±0,93* |
6,1±2,71* |
7,9±2,22* |
6,4±1,94* |
7,1±2,76* |
|
ГЭРБ Gastroesophageal Reflux Disease (n=55) |
5,9±1,41* |
5,7±2,11* |
5,3±0,97* |
5,4±0,93* |
6,9±1,00* |
|
Контроль Control group (n=26) |
1,4±0,78 |
2,1±0,81 |
1,1±0,86 |
1,3±0,90 |
2,0±0,89 |
*P < 0,05 — достоверность различий по сравнению с контрольной группой.
* P < 0.05 — significance of differences compared with the control group.
Таблица / Table 2
Среднее значение суммы Ζ-оценок по нейропсихологическим пробам для детей основной группы 9—12 лет
The average value of Z-estimates sum for neuropsychological tests in 9—12 years old children
|
|
РК Reciprocal coordination |
ДП Dynamic praxis |
КП Kinesthetic praxis |
СМК Auditory-motor coordination |
ЗПК Visual-spatial coordination |
|---|---|---|---|---|---|
|
РК Reciprocal coordination |
ДП Dynamic praxis |
КП Kinesthetic praxis |
СМК Auditory-motor coordination |
ЗПК Visual-spatial coordination |
4,2±1,42* |
|
АтД Atopic dermatitis (n=96) |
3,2±0,51* |
5,8±1,83* |
5,2±1,10* |
4,6±1,92* |
6,0±2,02* |
|
ГЭРБ Gastroesophageal Reflux Disease (n=77) |
5,2±0,63* |
3,6±1,04* |
3,6±1,87* |
3,6±0,76* |
5,8±1,93* |
|
Контроль Control group (n=34) |
1,01±0,32 |
1,0±0,69 |
0,7±0,42 |
0,7±0,20 |
1,7±1,57 |
*P <0,05 — достоверность различий по сравнению с контрольной группой.
*P < 0.05 — significance of differences compared with the control group.
Сравнение показателей нейропсихологических проб исследуемых детей согласно данным табл. 1 и 2 демонстрирует выраженные нейропсихологические нарушения в группе с ССВП.
При проведении пробы реципрокной координации было обнаружено, что среди детей с ССВП у 37,2 % в возрасте 6—8 лет (n = 174) и 12,0 % в возрасте 9—12 лет (n = 240) происходит уподобление рук (0 % в контрольной группе, n = 60). Полное формирование реципрокной координации происходит к 9 годам. Однако, более чем в половине случаев среди детей с ССВП в возрасте 9—12 лет (58,9 %; n = 240) отмечено некачественное выполнение пробы в виде невозможности ускорения движений по инструкции, повышения тонуса кистей, приведения рук к туловищу и снижения амплитуды движений до минимальной (5,9 % в контрольной группе; n = 34).
Выполнение пробы на динамический праксис представляет трудности для всех детей, особенно в возрасте до 9 лет. Однако у детей основной группы значительно хуже выглядит процесс автоматизации и плавность осуществления движений. У 37,3 % детей основной группы в возрасте 6—8 лет (n = 174) и 22,7 % детей в возрасте 9—12 лет (n = 240) отмечался быстрый «распад» серийной организации движений за счет невозможность усвоения двигательной программы или значительного повышения тонуса и «застревания» на одном элементе без возможности переключения.
Проба на кинеститический праксис при своей простате таит множество нюансов, требующих напряжения внимания ребенка. Так, у детей основной группы в возрасте 6— 8 лет отмечались многочисленные ошибки кинестетической организации, а также импульсивные и пространственные переходы на другую руку (68,3 % n = 174). Особенно плохое выполнение пробы отмечено в группе детей с АтД. У сверстников из контрольной группы подобные нарушения обнаруживались в 19,3 % случаев (n=26). Улучшение показателей этой пробы отмечается в более старшей возрастной категории 9—12 лет. При этом треть детей основной группы по-прежнему демонстрируют грубые сомато- топические и пространственные ошибки (35,7 %, n = 240). В контрольной группе сверстников грубые ошибки отмечены только в 5,9 % случаев (n = 34).
Исследование слухо-моторной координации с помощью пробы на воспроизведение ритма выявило нарушение слухового восприятия у 68,4 % детей основной группы в возрасте 6—8 лет (n = 174); 37,2 % детей в возрасте 9—12 лет (n = 240) и 13,3 % детей контрольной группы (n = 60). В указанных случаях дети не могли различить количество ударов, отличить один ритма от другого, определить структуру ритма. В результате, нередко, появлялись лишние удары, трудности при переходе от одного ритма к другому. Реже выявлялись нарушения произвольной регуляции в виде выраженных затруднений воспроизведения ритма по инструкции (6—8 лет — 17,2 %, n = 174; 9— 12 лет — 15,4 %, n = 240; контроль — 0 %, n = 60).
Оценка зрительно-пространственная координация по предложенным тестам оказалось весьма трудоемкой задачей для всех исследуемых детей. При копировании трехмерного изображения домика выявлялись грубые нарушения пространственного восприятия в виде отсутствия объемных элементов и пространственных соотношений (6—8 лет — 47,1 %, n = 174; 9—12 лет — 38,4 %, n = 240; контроль — 23,3 %, n = 60). Нарушение конструктивной деятельности выявлялось при копировании фигуры Тейлора в виде трансформации линий в знак, изменения места деталей, разделения фигуры на части, упрощения и пропуска элементов (6—8 лет — 69,2 %, n = 174; 9—12 лет — 54,8 %, n = 240; контроль — 32,4 %, n = 60).
В ряде случаев дети не завершали выполнение проб, особенно требующих концентрации произвольного внимания, что проявлялось в виде гипертонуса, приводящего к невозможности выполнения необходимой амплитуды движений и «микрографии», потери интереса, появления раздражительности и отказных реакций,
Обсуждение
Выявленные по результатам клинико-анамнестического исследования неблагоприятные для ЦНС факторы действовали на ранних этапах онтогенеза, предопределяя клиническую динамику нейропсихиатрического дефицита, соответствующего признакам резидуально-органической церебральной недостаточности.
Ранняя (до 3-х лет) манифестация ССВП в виде БА, АтД и ГЭРБ неизбежно приводит к нарушению телесного контакта с матерью, ограничению вкусовых и кинестетических ощущений, а также снижению двигательной активности, что является дополнительным депривационным фактором, оказывающим влияние на развитие нейропсихологических функций [5].
Совокупное негативное воздействие отмеченных патогенных факторов приводит к формированию обнаруженных нейропсихологических синдромов, соответствующие локальным поражениям головного мозга и внутримозговых связей. У детей с ССВП выявляются отчетливые признаки нарушения восприятия своего тела, несформированности кинестетических и двигательных функций, пространственных и квазипространственных представлений.
Согласно уровневой организации ЦНС (по А.Р. Лурия), выявленные синдромы являются следствием повреждения основных функциональных блоков головного мозга [17].
Первый функциональный блок (энергетический блок, блок регуляции активности) включает в себя подкорковые и стволовые образования, являющиеся наиболее чувствительными к действию биологических и психогенных факторов в период до 1 года, обуславливая слабость энергетического обеспечения головного мозга [18]. В совокупности с присущей детскому возрасту несбалансированностью процессов возбуждения и торможения возникают характерные нарушения блока регуляции активности, обнаруженные у детей с ССВП: в группе младшей возрастной категории (6—8 лет) в виде слабости поддержания активного внимания, быстрой истощаемости, гипертонуса кистей рук, ограничивающего выполнение задания; у детей 9—12 лет в виде заторможенности процессов фиксации и ретенции, отвлекаемости и непродуктивности, микро- и макрографии.
Второй функциональный блок (блока приема, переработки и хранения информации) отражает работу все инфраструктуры центрально-теменно-височно-затылочных связей. Дисфункция его работы у детей с ССВП была представлена нарушениями обработки кинестетической информации в форме диспраксии позы пальцев, нарушений обработки слуховой, зрительной и полимодальной информации, нарушении зрительно-пространственной координации.
Работа третьего функционального блока (блока программирования и контроля) полностью обусловлена активностью лобных отделов коры и их тормозным влиянием на низлежащие корковые и подкорковые образования. Проявления дисфункции третьего функционального блоку у детей с ССВП в ходе исследования были следующие: нарушение усвоения программы и серийной организации движений, затруднение межполушарного взаимодействия, нарушение конструктивной деятельности и пространственных соотношений в рисуночных пробах.
В ходе динамического анализа результатов клиникоанамнестического и нейропсихологического исследования прослеживается характерная для детей с ССВП последовательность патологических процессов. Повреждение действие биологических патогенных факторов на этапах внутриутробного и раннего постнатального периода приводит к нарушению работы энергетического функционального блока и симптомам органической невропатии. Происходит усиление возможных генетических предикторов ССВП. Манифестация соматического страдания изменяет природную систему отношений мать — дитя в форме ограничения телесного и эмоционального контакта; разрушается необходимое ребенку единство с телом матери [19]. Сформированный таким образом депривационный фактор способствует неполноценному развитию схемы собственного тела и координаторных представлений. Несформированность сенсомоторной базы обусловливает скудные связи кинестетических и моторных зон с корковым представительством зрительного, слухового и других анализаторов [20]. В итоге затрудняется освоение оптомануального внешнего пространства; нарушается формирование пространственно-временных матриц актуализации человека [21]. Все это приводит к серьезному ограничению потенциальных возможностей развития последующих исполнительных функций [22].
Современными нейропсихологическими исследованиями установлено, что дефицит нейродинамичесчкой регуляции встречается в трех вариантах: без выраженных признаков слабости I функционального блока мозга, с преобладанием замедленности и утомляемости и с преобладанием гиперактивности и импульсивности. Отмечена тесная связь между дефицитом I блока и трудностями в обучении, в частности, освоении школьной программы [23].
Для детей с преобладанием гиперактивности и импульсивности более характерны проявления гиперактивности-импульсивности, трудности программирования и контроля, дефицит переработки зрительнопространственной информации, а также проявления общей моторной расторможенности, в сочетании с гипертонусом мышц. В данной группе менее выражены проблемы переработки слухоречевой и кинестетической информации, серийной организации движений.
Для детей с преобладанием симптомов утомляемости-замедленности более характерны следующие нарушения в выполнении проб: низкий темп выполнения пробы на реакцию выбора; проблемы включения в работу, ухудшение качества и снижение скорости выполнения в пробе на реципрокную координацию движения, а также показатель межполушарного взаимодействия (разница выполнения двуручной пробы на реципрок- ную координацию и одноручной пробы на динамический праксис); увеличение времени самостоятельного рассказа по серии картинок (без ответов на вопросы) и рассказа с вопросами; увеличение времени выполнения пробы на свободные зрительные ассоциации, быстрая утомляемость и понижение продуктивности при выполнении ряда проб.
В ходе исследования у детей с СВВП отмечены трудности в выполнении: пробы реципрокной координации в виде невозможности ускорения движений по инструкции, повышения тонуса кистей, приведения рук к туловищу и снижения амплитуды движений до минимальной; пробы на динамический праксис в виде невозможности усвоения двигательной программы или значительного повышения тонуса и «застревания» на одном элементе без возможности переключения, пробы на воспроизведение ритма в виде нарушения слухового восприятия. В основной группе выявлены многочисленные ошибки кинестетической организации, а также импульсивные и пространственные переходы на другую руку. На основании приведённых результатов можно предположить наличие двух вариантов нейропсихологического дефицита у детей с СВВП: с преобладанием заторможенности и утомляемости (78,2 % среди детей 6—8 лет, n = 174; 80,0 % среди детей 9—12 лет, n = 240) и с преобладанием гиперактивности и импульсивности (21,8 % среди детей 6—8 лет, n = 174; 20,0 % среди детей 9—12 лет, n = 240).
Выводы
Нейропсихиатрические наращения у детей с ССВП обусловлены действием патогенных для ЦНС экзогенно-органических факторов на ранних этапах онтогенеза. Сенсорная и моторная депривация ребенка в раннем возрасте (до 3-х лет), неизбежно наступающая в силу манифестации соматического страдания, усугубляет формирование нейропсихологического дефицита и структурирование нейропсихиатрических синдромов резидуального цереброорганического круга.
Наиболее выраженные нейропсихологические нарушения у детей с БА, АтД и ГЭРБ отмечаются в работе первого (энергетического) функционального блока, проявляющиеся дефицитом нейродинамической регуляции. Работа второго и третьего функциональных блоков у детей с ССВП заторможена в силу нетренерованности, что, вероятно, обусловлено несформированностью инфраструктуры системы внутри- и межполушарных связей.
Анализ нейропсихиатрических и нейропсихологических особенностей детей с ССВП на примере рассмотренных нозологических форм, сулит перспективы эффективной нейропсихологической коррекции нейропсихиатрических нарушений с высокой вероятностью компенсации соматовегетативных функций.
Список литературы
1. Драчук Т.Э. Анализ распространенности и причинных факторов развития психических расстройств у детей // Вестник Совета молодых учёных и специалистов Челябинской области. - 2016. - Т. 1, № 1ю – С.12.
2. Дубровина Л.Н., Казначеева Л.Ф., Геращенко Н.В. Атопический дерматит у подростков: факторы риска, триггерные факторы и спектр сенсибилизации // Вестник НГУ. Серия: Биология, клиническая медицина. - 2009. - Т. 7, № 2. - С. 108–114.
3. Рыкова С.М., Погромов А.П., Дюкова Г.М., Вейн А.М. Психовегетативные нарушения у больных с функциональными расстройствами верхних отделов желудочно-кишечного тракта и гастроэзофагеальной рефлюксной болезнью // Экспериментальная и клиническая гастроэнтерология. - 2003. - № 4. - С. 21–26.
4. Дракина С.А., Перевощикова Н.К. Психо-вегетативные особенности подростков с бронхиальной астмой // Мать и дитя в Кузбассе. - 2012. - Т. 48, № 1. - С. 3–7.
5. Ретюнский К.Ю., Пашинина И.Ю. Психические функции детей дошкольного возраста, страдающих атопическим дерматитом // Уральский Медицинский Журнал. - 2016. - № 8 (141). - С. 47–51.
6. Ахпаров Н.Н., Каган А.В., Немилова Т.К. Гастроэзофагеальная рефлюксная болезнь у детей с неврологическими нарушениями // Детская хирургия. - 2015. - Т. 19, № 6. - С. 23–27.
7. Маринич В.В. Нейропсихологические механизмы фор- мирования бронхиальной астмы у детей // Здоровье Для Всех. - 2011. - № 2.- С. 15–22.
8. Ретюнский К.Ю., Буторина Н.Е. Затяжные системные расстройства в детском возрасте (клиника, патогенез, терапия). - Екатеринбург: «Экспресс-дизайн», 2005.
9. Билецкая М.П. Системный семейный подход к изучению психосоматических расстройств у детей с заболеваниями желудочно-кишечного тракта, бронхиальной астмой и семейная психотерапия // Неврологический вестник. Журнал им. В.М. Бехтерева. - 2011. - Т. XLIII, № 1. - С. 14–18.
10. Паникратова Я.Р., Ахутина Т.В. Рождение отечественной постнеклассической нейропсихологии // Конференциум АСОУ: Сборник научных трудов и материалов научно- практических конференций. - 2018. - № 2. - С. 491–501.
11. Goldberg E. The Executive Brain: Frontal Lobes and the Civilized Mind. - Oxford: «Oxford University Press», 2002.
12. Горячева Т.Г., Султанова А.С. Эмоциональные расстройства при различных нейропсихологических синдромах в детском возрасте // Альманах Института коррекционной педагогики. - 2006. - № 9. - С. 12–17.
13. Полонская Н.Н. Нейропсихологическая диагностика детей младшего школьного возраста: учеб. пособие для студ. высш. учеб. заведений. - Москва: Издательский центр «Академия», 2007.
14. Ахутина Т.В., Матвеева Е.Ю., Романова А.А. Применение луриевского принципа синдромальной анализа в обработке данных нейропсихологического обследования детей с отклонениями в развитии // Вестник Московского Университета. - 2012. - № 2. - С. 84–95.
15. STATISTICA (data analysis software system). - USA: StatSoft Inc., 2014.
16. Гланц С. Медико-биологическая статистика. - Москва: Издательский дом «Практика», 1999.
17. Лурия А.Р. Основы нейропсихологии. - Москва: «Академия», 2003.
18. Микадзе Ю.В. Нейропсихология детского возраста. - Санкт-Петербург: «Питер», 2013.
19. Семаго Н.Я. Методика формирования пространственных представлений у детей дошкольного и младшего школьного возраста: практическое пособие. - Москва: «Айрис-Пресс», 2007.
20. Семенович А.В. Нейропсихологическая диагностика и коррекция в детском возрасте. - Москва: «Академия», 2002.
21. Манелис Н.Г. Развитие оптико-пространственных функций в онтогенезе // Школа здоровья. - 1997. - Т. 4, № 3. - С. 25–37.
22. Akhutina T.V., Pylaeva N.M. Overcoming Learning Disabilities. - Cambridge: «Cambridge University Press», 2012.
23. Агрис А.Р., Ахутина Т.В., Корнеев А.А. Варианты дефицита функций I блока мозга у детей с трудностями обучения // Вестник Московского Университета. - 2014. - № 3. - С. 34–46.
Об авторах
Т. С. ПетренкоРоссия
Петренко Тимур Сергеевич - к.м.н., доцент, доцент кафедры психиатрии, психотерапии и наркологии.
ЕкатеринбургК. Ю. Ретюнский
Россия
Ретюнский Константин Юрьевич - д.м.н., профессор, профессор департамента радиоэлектроники и информационных технологий.
ЕкатеринбургМ. Д. Боровских
Россия
Боровских Мария Дмитриевна - студент 5 курса лечебно-профилактического факультета.
ЕкатеринбургД. Р. Девяткина
Россия
Диана Радиковна Девяткина, студент 5 курса лечебно-профилактического факультета.
ЕкатеринбургА. В. Перешитова
Россия
Алина Вячеславовна Перешитова - студент 5 курса лечебно-профилактического факультета.
ЕкатеринбургИ. Ю. Пашинина
Россия
Ирина Юрьевна Пашинина - руководитель.
Екатеринбург
А. К. Гурьева
Россия
Анна Константиновна Гурьева - Соискатель кафедры
теоретической и прикладной психологии.
Рецензия
Для цитирования:
Петренко Т.С., Ретюнский К.Ю., Боровских М.Д., Девяткина Д.Р., Перешитова А.В., Пашинина И.Ю., Гурьева А.К. Нейропсихиатрические особенности детей с системной соматовегетативной патологией (на примере атопического дерматита, бронхиальной астмы и гастроэзофагеальной рефлюксной болезни). Медицинский вестник Юга России. 2019;10(3):40-48. https://doi.org/10.21886/2219-8075-2019-10-3-40-48
For citation:
Petrenko T.S., Retyunskiy K.Yu., Borovskikh M.D., Devyatkina D.R., Pereshitova A.V., Pashinina I.Yu., Gurieva A.K. Neuropsychiatric features of children with systemic somatovegetative disorders (by the example of atopic dermatitis, bronchial asthma and gastroesophageal reflux disease). Medical Herald of the South of Russia. 2019;10(3):40-48. (In Russ.) https://doi.org/10.21886/2219-8075-2019-10-3-40-48







































