Перейти к:
Лечение новорожденных с родовыми переломами смешанных и длинных костей
https://doi.org/10.21886/2219-8075-2018-9-1-93-98
Аннотация
Цель: улучшение качества оказания специализированной медицинской помощи новорожденным с родовой травмой скелета. Материалы и методы: обследованы 34 доношенных новорожденных с родовыми повреждениями скелета, находившихся на лечении в отделении хирургии для новорожденных БУЗ ВО «ВОДКБ № 1» с 2012 по 2015 гг. Из них 12 (35 %) детей с переломами плечевой кости, 2 (6 %) — с переломами бедренной кости, 20 (59 %) — с переломами ключиц. Проведены оценка местного статуса, измерение артериального давления, пульса, почасового диуреза, оценка болевого синдрома по шкале боли NIPS, общих анализов крови и мочи, кислотно-щелочного равновесия, рентгенограммы пораженного сегмента опорно-двигательного аппарата, УЗИ головного мозга, ЭКГ. Результаты: доминирующие симптомы при переломах трубчатых костей — припухлость в проекции перелома, ограничение движений; при переломах ключиц — крепитация, ограничение движений верхней конечности. У 19 (56 %) пациентов отмечалось снижение систолического артериального давления; тахикардия — у 25 (74 %), брадикардия — у 3 (9 %). Снижение почасового диуреза отмечалось в одном случае у пациента с перелом бедренной кости (0,8 мл/кг/ч). Все новорожденные испытывали боль, при этом 19 (56 %) — сильную боль (7-10 баллов по шкале NIPS), 5 (15 %) — боль средней интенсивности (4-6 баллов), 10 (29 %) — слабую боль (0-3 балла). Распределительный лейкоцитоз — 13 (38 %), метаболический ацидоз — 10 (29 %) детей. При переломах ключиц на рентгенограммах у 14 (41 %) — перелом в средней трети со смещением, 1 (3 %) — двусторонний перелом ключиц без смещения, 5 (15 %) — перелом средней трети без смещения; при травме бедренной кости — 2 (6 %) перелом в средней трети правой бедренной кости со смещением по длине; при травме плечевой кости — 4 (12 %) перелом в средней трети со смещением по длине, 8 (24 %) — перелом в средней трети без смещения. По данным ЭКГ, у большинства отмечалось укорочение электрической систолы, повышение систолического показателя. Выводы: выявленные изменения со стороны сердечно-сосудистой системы, по клиническим данным центральной гемодинамики, ЭКГ, а также показатели болевого синдрома у новорожденных с родовой травмой скелета подтверждают необходимость комплексного подхода к диагностике и лечению маленьких пациентов.
Для цитирования:
Чекмарева Д.В., Вечеркин В.А. Лечение новорожденных с родовыми переломами смешанных и длинных костей. Медицинский вестник Юга России. 2018;9(1):93-98. https://doi.org/10.21886/2219-8075-2018-9-1-93-98
For citation:
Chekmareva D.V., Vecherkin V.A. The newborns treatment with birth fractures of mixed and long bones. Medical Herald of the South of Russia. 2018;9(1):93-98. (In Russ.) https://doi.org/10.21886/2219-8075-2018-9-1-93-98
Введение
По данным ВОЗ, на долю новорожденных приходится 40 % всех случаев смерти детей в возрасте до пяти лет. Основными причинами смерти новорожденных служат преждевременные роды и низкая масса тела при рождении, инфекции, асфиксия и родовые травмы [1]. Родовая травма — комплекс патологических процессов, связанный с нарушением целостности и расстройством функций тканей и органов ребенка, возникших во время родов.
Факторами риска родовой травмы являются ранний или поздний детородный возраст женщины, сужение таза, гипоплазия матки, экстрагенитальная и гинекологическая патология (заболевания сердца, эндокринной системы, мочевыделительной и т.д.), переношенная беременность, производственные вредности, вредные привычки, неблагоприятная экологическая обстановка, крупный плод, ягодичное предлежание, асфиксия плода в родах, стремительные или быстрые роды, акушерские повороты и т.д. [2][3]. К родовым повреждениям опорно-двигательного аппарата относят кефалогематомы теменных и затылочных областей, переломы трубчатых, смешанных костей, повреждения мыщц и нервных сплетений, шейного отдела позвоночника [4][5]. В современной литературе дается лишь краткое описание видов родовых повреждений, отсутствуют данные по клиническому состоянию сердечно-сосудистой системы, болевому синдрому, комплексному лечению данного контингента больных [6]. Известно, что болевой фактор в сочетании с механическим повреждением тканей и сосудов является мощным триггером функционального нарушения деятельности сердечно-сосудистой системы в условиях травмы [7][8]. До настоящего момента в современной литературе не было данных по комплексному лечению скелетной родовой травмы, не учитывается болевой синдром, не описываются показания к инфузионной терапии, при этом указываются только специальные хирургические методы лечения [5].
Цель исследования — улучшение качества оказания специализированной медицинской помощи новорожденным с родовой травмой скелета путем оптимизации алгоритма комплексной диагностики и лечения.
Материалы и методы
Обследованы 34 доношенных новорожденных с родовыми повреждениями скелета, находившихся на лечении в отделении хирургии для новорожденных БУЗ ВО «ВОДКБ № 1» с 2012 по 2015 гг. Из них 12 (35 %) детей с переломами плечевой кости, 2 (6 %) — с переломами бедренной кости, 20 (59 %) — с переломами ключиц. Самостоятельные роды отмечены в 94 % случаев, кесарево сечение — в 6 %. Первородящие женщины — 29 (85 %), повторно родящие — 5 (15 %) родильниц. Распределение по весу: 20 (59 %) — 3,6-4,0 кг, 5 (15 %) — свыше 4,0 кг, 9 (26 %) — 3,0-3,5 кг. Распределение по шкале Апгар: 8/9 баллов — 15 (44 %), 6/7баллов — 12 (35 %), 5/6 баллов — 7 (21 %) пациентов. Использованы клинические методы обследования (оценка местного статуса, пульс, почасовой диурез, оценка болевого синдрома по шкале боли NIPS), лабораторные (общий анализ крови и мочи, кислотно-щелочное равновесие), лучевые (рентгенография пораженного сегмента опорно-двигательного аппарата, УЗИ головного мозга), инструментальные (ЭКГ, прикроватный реанимационно-хирургический монитор витальных функций организма). Оценка местного статуса проводилась с помощью осмотра, пальпации, перкуссии. Частота сердечных сокращений определялась с помощью аускультации сердца. Почасовой диурез оценивался путем контрольных взвешиваний на неонатальных весах подгузников каждые 3 часа. Неинвазивное измерение артериального давления (НИАД) проводилось с использованием монитора реанимационно-хирургического «ЮМ 300» (Киев), имеющего специальный канал для НИАД методом неинвазивной оциллометрии, автоматический режим, манжета для новорожденного. Измерение проводится во время накачивания манжеты (манжета с одной трубкой, два воздуховода) с остановкой накачки при достижении систолического давления и последующим уточнением измерения при ступенчатом стравливании, что исключает избыточное давление в манжете. Это позволяет эффективно анализировать двигательные и другие артефакты. Измеряемые параметры — систолическое (АДс), диастолическое (АДд), среднее артериальное давление. Оценка болевого синдрома проводилась по шкале боли NIPS (Neonatal infant pain scale) (табл. 1). Данная шкала является одной из универсальных, доступных и широко используемых в неонатальной практике [9][10]. Согласно ей, боль у каждого конкретного больного оценивается как сумма баллов по всем критериям. Так, слабая боль: — 0-3 балла, средняя боль — 4-6 баллов, сильная боль — 7-10 баллов.
Таблица / Table 1.
Количество пациентов / The number patients (n=34) | Показатели ЭКГ/ ECG Indicators | |||||||
Отклонение ЭОС резко вправо/ Deviation EOS sharply to the right | ↓ QRS | ↑ QRS | ↓ RR | ↑ RR | ↓ QT | ↑ QT | Повышение систолического показателя / the Increase in the systolic index | |
59 % | 41 % | 18 % | 50 % | 18 % | 74 % | 15 % | 88 % | |
Примечание: ↓ — укорочение, ↑ — расширение комплекса, интервалов.
(Note: the symbol is ↓ - shortening, the symbol ↑ - expand complex, interval).
Определение кислотно-основного состояния крови проводилось на анализаторе Radiometer ABL800 BASIC для газов крови в комбинации из рН крови (норматив 7,35-7,45), рО2 (норматив 65,0-95,0 мм рт.ст.), рСО2 (норматив 32,0-48,0 мм рт.ст.). Оценка общего анализа крови осуществлялась на гематологическом анализаторе MEK- 7300 (UNIT1). Рентгенография проводилась с использованием аппарата рентгенографического цифрового АРЦ «ОКО». Ультразвуковое исследование головного мозга на аппарате LOGIQ E9. Запись элеткрокардиограммм осуществлялась «у постели больного» с использованием портативного одноканального электрокардиографа «Аксион».
Статистический анализ данных проводился с использованием программы Microsoft Office Excel (версия 2003) с пакетом «анализ данных» (методы описательной статистики, гистограмма).
Результаты
Всем поступившим в течение первых суток из родильных домов в отделение хирургии для новорожденных были осуществлены клинические методы обследования. Так, при оценке местного статуса среди пациентов с переломами ключиц: у всех 20 (100 %) детей отмечалась пальпаторная крепитация костных отломков, 18 (90 %) — ограничение движений в верхней конечности на стороне поражения, 5 (25 %) — отек мягких тканей в проекции перелома. Правостороннее поражение ключиц отмечено у 15 (75 %), левостороннее — у 4 (20 %) больных, двустороннее — у 1 (5 %) пациента. При травме плечевой кости среди 12 пациентов выявлены следующие признаки: припухлость мягких тканей — 10 (83 %), ограничение движений верхней конечности — 12 (100 %), патологическая подвижность — 2 (16 %). Правостороннее поражение плечевой кости — 11 (92 %), левостороннее — 1 (8 %) ребенок. При переломе бедренной кости ведущими клиническими симптомами среди 2-х пациентов являлись: ограничение движений в нижней конечности — 2 (100 %), выраженный отек мягких тканей в проекции перелома — 2 (100 %). Снижение почасового диуреза при поступлении (0,8 мл/кг/ч), отмечалось у одного пациента с перелом бедренной кости. Оценка пульса: тахикардия у 25 (74 %), брадикардия у 3 (9 %).
Анализ артериального давления выявил следующие изменения (рис. 1).
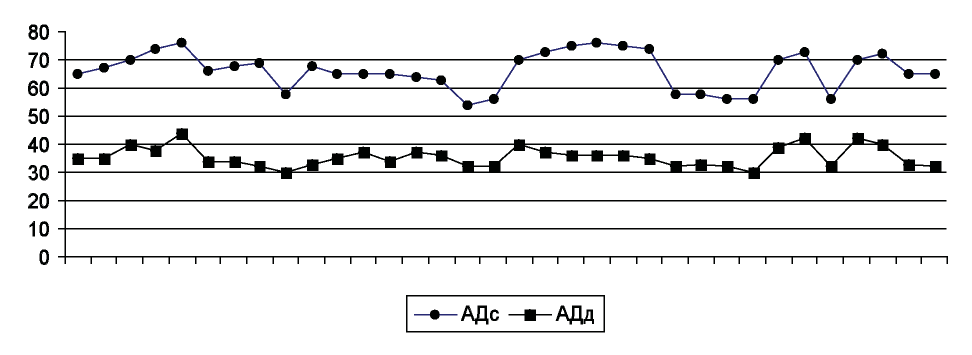
Рисунок 1.
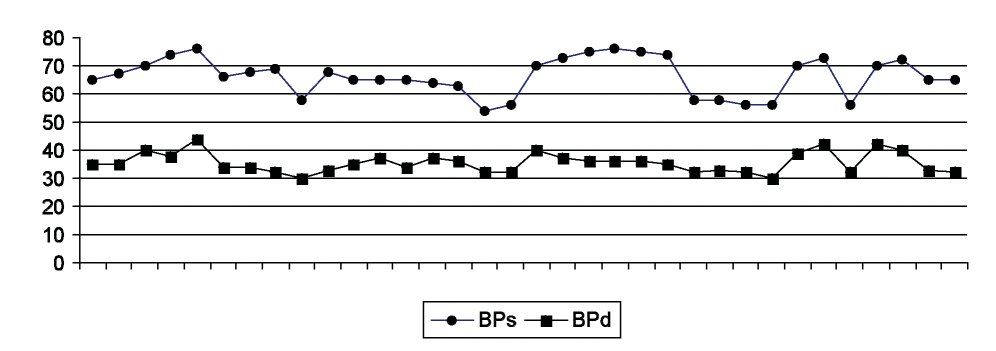
Figure 1. Analysis of blood pressure.
Как видно из рис. 1, на верхнем графике снижение АДс ниже норматива (60-80 мм рт.ст.) [11][12][13] отмечено у 8 (24 %) пациентов, на нижнем графике повышение АДд выше норматива (30-40 мм рт.ст.) [11][12][13] отмечено у 3 (9 %).
Анализ болевого синдрома по шкале NIPS показал, что все новорожденные испытывали боль, при этом 19 (56 %) — сильную боль (7-10 баллов по шкале NIPS), 5 (15 %) — боль средней интенсивности (4-6 баллов), 10 (29 %) — слабую боль (0-3 балла).
По результатам общего анализа крови в 3 (9 %) случаях определялась анемия легкой степени, распределительный лейкоцитоз в 13 (38 %). По данным кислотно-основного равновесия признаки метаболического ацидоза отмечены у 10 (29 %) новорожденных с родовой травмой.
При переломах ключиц на рентгенограммах у 14 (41 %) — перелом в средней трети со смещением, 1 (3 %) — двусторонний перелом ключиц без смещения, 5 (15 %) — перелом средней трети без смещения; травма бедренной кости — 2 (6 %) перелом в средней трети правой бедренной кости со смещением по длине; травма плечевой кости — 4 (12 %) перелом в средней трети со смещением по длине, 8 (24 %) — перелом в средней трети без смещения. По результатам УЗИ головного мозга 34 (100 %) случаев отмечались признаки гипоксии и перивентрикулярного отека головного мозга, из них в 3 (9 %) — признаки ВЖК I степени, в 1 (3 %) — признаки перивентрикулярной лей- комаляции.
Данные ЭКГ, показывающие существенные изменения, отражены в табл. 1.
Как видно из табл. 1, у большинства пациентов (74 %) отмечалось укорочение времени электрической систолы (интервал QT), повышение систолического показателя (88 %). Это свидетельствует о невыгодном режиме работы сердечной мышцы в условиях травматического воздействия на организм [11][14][15].
Всем новорожденных с родовыми повреждениями проводился комплекс лечебных мероприятий, состоящий из базисного функционального лечения (лейкопластырное вытяжение по Шеде, наложение повязки Дезо), симптоматического и патогенетического лечения (аналгезия, инфузионная терапия), саногенетического лечения с созданием лечебно-охранительного режима (назначение витамина D3 для улучшения фосфорно-кальциевого обмена, организация вскармливания, профилактика запоров и срыгиваний из-за вынужденного положения на вытяжении, комфортного пребывания ребенка в палате, защита от внешних световых и звуковых раздражителей). Целью базисной терапии являлось создание максимального покоя пораженному сегменту опорно-двигательного аппарата, способствующее снижению смещения отломков, уменьшению отека и болевого синдрома и оптимальным условиям для консолидации. Так, больным с переломами ключиц выполнялась техника иммобилизации пояса верхней конечности по Дезо на 10 суток с последующим рентгенологическим контролем. В область подмышечной впадины укладывается ватно-марлевый валик, верхнюю конечность на стороне поражения сгибают в локтевом суставе и приводят к туловищу с последующей иммобилизацией бинтовой повязкой. Для укрепления повязки иногда применяют эластичный трубчатый сетчатый бинт. В некоторых случаях использовался самоклеющийся бинт типа Peha-haft. При переломах трубчатых костей выполнялась техника лейкопластырного вытяжения по Шеде на 3-4 недели для верхних конечностей и на 4-5 недель для нижних конечностей с рентгенологическим контролем после наложения иммобилизации, на 5-е сутки и далее 1 раз в 10-14 дней по клинической ситуации. Лейкопластырное вытяжение накладывалось на 1,5-2 см. дистальнее уровня перелома. Масса груза — до 300 гр при переломе верхней конечности и до 450-500 гр при переломе нижней. Аналгезия (св. «Парацетамол 100 мг» по ½ св. 2 р/сутки, ректально 1-5 дней по клинической необходимости согласно протоколу оценки боли), при неэффективности — трамадол 5 % (0,1 мл 1 р/сут., в/в, 1-5 дней), в качестве монотерапии или в сочетании с адъювантами — димедрол 1 %, дротаверин 2 % в возрастных дозировках. При тяжелых состояниях у детей с родовой травмой, находящихся в отделении реанимации и интенсивной терапии, согласно протоколу оценки боли, проводится обезболивание наркотическими аналгетиками промедолом 1 %, фентанилом 0,005 % в возрастных дозировках. Инфузионная терапия проводится с целью поддержания суточного объема жидкости при снижении АДС, гемоконцентрации, полицитемии. Назначается 5-10 % глюкоза, 0,9 % физиологический раствор из расчета 50- 150 мл/сутки в зависимости от массы тела, в/в, №1-3 по клинической ситуации. Пациентам с переломами трубчатых костей, находящихся в вынужденном положении на иммобилизации по Шеде, организовывается питание сцеженным грудным молоком из рожка или, при его отсутствии, кормление адаптированной молочной смесью (формула 1) из рожка. При срыгиваниях, возникающих вследствие постоянного вынужденного положения ребенка в горизонтальном положении, уменьшали объем сцеженного грудного молока и назначали докорм антирефлюксной молочной смесью (первая ступень, или формула 1). В отдельных случаях назначали прокинетики. В создании лечебно-охранительного режима предусматривались следующие моменты: предохранение ребенка от чрезмерного освещения и шума, поддержание соответствующего уровня теплового режима в палате, избежание чрезмерных рутинных осмотров и процедур, гигиена и уход за новорожденным ребенком, увеличение периодов отдыха между болезненными процедурами, нежное пеленание, поддержка удобного ребенку положения тела валиками, осуществление инвазивных процедур только подготовленным персоналом, осуществление инъекций через однократно установленный периферический венозный доступ после поверхностной анестезии мазью «ЭМЛА». Дети с переломами ключиц выписывались на 11-12-е сутки, с переломами плечевой кости, в среднем — на 24-25-е сутки, с переломами бедренной кости — на 28-30-е сутки. Осложнений не было.
Обсуждение
- В структуре родовых повреждений скелета преобладают переломы ключиц, далее — переломы плечевых костей и реже — переломы бедренных костей.
- В ходе проведенного исследования у новорожденных с родовой травмой выявлены существенные изменения центральной гемодинамики (снижение АДс, повышение АДд, тахикардия и брадикардия), идентифицированы показатели болевого синдрома, проведен анализ рентгенограмм, отражающий преимущественную локализацию перелома в средней трети сегмента трубчатой и смешанной кости, а также обнаружены патологические отклонения на ЭКГ в виде укорочения интервала QT, повышения систолического показателя.
- Лечение родовых повреждений должно быть комплексным. Оно должно состоять из адекватной функциональной иммобилизации, аналгезии, инфузионной терапии, симптоматического лечения с учетом показателей ЭКГ, центральной гемодинамики, болевого синдрома.
Таким образом, выявленные изменения указывают на тяжесть родовых повреждений скелета, что обусловливает назначение не только специальных методов лечения (иммобилизация, вытяжение), но и коррекцию гемодинамических нарушений, купирование болевого синдрома.
Заключение
Выявленные со стороны сердечно-сосудистой системы по клиническим данным центральной гемодинамики, ЭКГ изменения, а также показатели болевого синдрома у новорожденных с родовой травмой скелета подтверждают необходимость комплексного подхода в диагностике и лечении маленьких пациентов. Указанные в работе принципы лечения родовых переломов при современном уровне жизни и развитии здравоохранения в целом способствуют оптимальному течению процессов консолидации, поддерживают спокойный и доброжелательный психологический настрой матери.
Список литературы
1. http://who.int/mediacentre/factsheets/fs333/ru
2. Власюк В.В. Родовая травма и перинатальные нарушения мозгового кровообращения. - СПб., 2009.
3. Володин Н.Н., Байбарина Е.Н., Буслаева Г.Н., Дегтярев Д.Н. Национальное руководство «Неонатология». – М.: «ГЭОТАР-Медиа»; 2009.
4. Мокрушина О.Г. Родовые повреждения. - М.: ГЭОТАР-Медиа, 2011.
5. Исаков Ю.Ф., Разумовский А.Ю. Детская хирургия. – М.: «ГЭОТАР-Медиа», 2015.
6. Агаджанян Н. А., Смирнов В. М. Нормальная физиология: Учебник для студентов медицинских вузов. — М.: ООО «Издательство «Медицинское информационное агентство», 2009.
7. Амиров А.Ж., Кайбасова Д.Ж. Неинвазивные методы диагностики заболеваний сердца у новорожденных и детей раннего возраста // Молодой ученый. — 2015. — №21. — С. 244-247.
8. Лили Л.С. Патофизиология сердечно-сосудистой системы. – М.: «Бином. Лаборатория знаний», 2015.
9. Оценка и ведение болевого синдрома у детей: Краткий курс компьютерного обучения, включающий рекомендации ВОЗ 2012 года по обезболиванию. – М.: Р.Валент, 2014.
10. Backus A.L. Validation of the Neonatal Infant Pain Scale. - Masters Th eses, 1996.
11. Прахов А.В. Клиническая электрокардиография в практике детского врача: руководство для врачей. – Н. Новгород: НижГМА, 2009.
12. Царегородцев А.Д., Белозеров Ю.М., Брегель Л.В. Кардиология детского возраста. - М.: ГЭОТАР-Медиа, 2014.
13. Школьникова М.А. Нормативные показатели ЭКГ у детей и подростков. – М., 2010.
14. Климовицкий В.Г., Калинкин О.Г. Травматическая болезнь с позиций представлений о системном ответе на травму. // Травма. – 2003. – T. 4, № 2. – с.123-130.
15. Кравченко Е.Н. Родовая травма: акушерские и перинатальные аспекты. - М.: ГЭОТАР-Медиа, 2009.
Об авторах
Д. В. ЧекмареваРоссия
аспирант кафедры детской хирургии ВГМУ им. Н.Н. Бурденко, врач детский хирург отделения хирургии для новорожденных Воронежской областной детской клинической больницы №1
В. А. Вечеркин
Россия
д.м.н., профессор, заведующий кафедрой детской хирургии
Рецензия
Для цитирования:
Чекмарева Д.В., Вечеркин В.А. Лечение новорожденных с родовыми переломами смешанных и длинных костей. Медицинский вестник Юга России. 2018;9(1):93-98. https://doi.org/10.21886/2219-8075-2018-9-1-93-98
For citation:
Chekmareva D.V., Vecherkin V.A. The newborns treatment with birth fractures of mixed and long bones. Medical Herald of the South of Russia. 2018;9(1):93-98. (In Russ.) https://doi.org/10.21886/2219-8075-2018-9-1-93-98







































