Перейти к:
Клинический случай трехэтапного хирургического лечения пациента с нейроишемической формой синдрома диабетической стопы
https://doi.org/10.21886/2219-8075-2026-17-1-97-104
Аннотация
Синдром диабетической стопы остаётся одной из ведущих причин нетравматических ампутаций в мире, при этом нейроишемическая форма отличается наиболее тяжёлым течением и неблагоприятным прогнозом. Несмотря на развитие методов реваскуляризации, частота высоких ампутаций достигает 40–60%, а послеоперационная летальность остаётся высокой. Существует острая необходимость в оптимизации тактики ведения таких пациентов для преодоления последствий ишемии и постреперфузионных осложнений, что делает поиск эффективных комплексных подходов критически важным для современной хирургии. В статье продемонстрировано собственное клиническое наблюдение пациента с нейроишемической формой синдрома диабетической стопы с критической ишемией, приведшей к образованию обширной, длительно не заживающей раны правой стопы. Представлен разработанный авторский трёхэтапный способ лечения, в котором терапия локальным отрицательным давлением рассматривается как обязательный элемент, включённый в единую тактику лечения непосредственно после восстановления магистрального кровотока и некрэктомии. В клиническом примере показано, что одномоментное применение терапии локальным отрицательным давлением и пластики мягких тканей стопы в пост-реваскуляризационном периоде достоверно улучшает результаты лечения.
Ключевые слова
Для цитирования:
Трандофилов А.М., Сапронова Н.Г., Калинина А.А., Саркисян В.А. Клинический случай трехэтапного хирургического лечения пациента с нейроишемической формой синдрома диабетической стопы. Медицинский вестник Юга России. 2026;17(1):97-104. https://doi.org/10.21886/2219-8075-2026-17-1-97-104
For citation:
Trandofilov A.M., Sapronova N.G., Kalinina A.A., Sarkisyan V.A. A clinical case of three-stage surgical treatment of a patient with a neuroischemic form of diabetic foot syndrome. Medical Herald of the South of Russia. 2026;17(1):97-104. (In Russ.) https://doi.org/10.21886/2219-8075-2026-17-1-97-104
Введение
Актуальность помощи больным с сахарным диабетом (СД) обусловлена значительным ростом заболеваемости. В Российской Федерации 3,42% населения состоит на диспансерном учёте по СД, из них 92,3% — СД 2 типа [1]. С каждым годом прирост количества выявляемых больных с СД увеличивается на 5–7%. По данным экспертов Всемирной организации здравоохранения (ВОЗ), каждые 10–15 лет встречаемость СД увеличивается вдвое и к 2030 г. будет составлять 600 млн человек. СД является одним из основных причин ранней инвалидизации и смертности больных трудоспособного возраста1 [2].
Синдром диабетической стопы (СДС) — одно из жизнеугрожающих осложнений СД, которое представляет собой комплекс патологических изменений стоп, развивающихся у пациентов вследствие поражения периферической нервной системы, сосудистого русла, кожных покровов, мягких тканей, костей и суставов. Клинически СДС манифестирует острыми и хроническими язвенными дефектами, костно-суставными деструкциями и гнойно-некротическими процессами. Распространённость данного синдрома среди больных СД варьируется от 4 до 10%. В основе патогенеза СДС лежит сложный комплекс взаимосвязанных и потенцирующих друг друга патологических процессов, включающий полинейропатию, диабетическую остеоартропатию, микро- и макроангиопатию [3].
Возникшие гнойно-некротические осложнения приводят более чем в 85,3% наблюдений к ампутации на уровне голени и бедра с высокой (до 25–52%) послеоперационной летальностью. Одна из причин таких неблагоприятных исходов — поздняя госпитализация больных. Несмотря на широко проводимую в последнее время профилактическую работу среди пациентов, страдающих СД, в 50–60% случаев отмечается поздняя обращаемость за хирургической помощью [4][5].
К принципам местного лечения СДС относится хирургическая обработка раны, устранение ишемии (реваскуляризация конечности), устранение отёка, очищение раны, контроль экссудации, разгрузка конечности, адьювантная терапия (местное введение факторов роста, ацеллюлярный матрикс/коллагеновые повязки), включая терапию локальным отрицательным давлением (NPWT) у пациентов с нейропатической и нейроишемической (после восстановления кровотока) формой синдрома [6][7][8].
Имеющиеся рекомендации по использованию метода локального отрицательного давления в лечении пациентов с СДС оставляют нерешёнными вопросы о чётких показаниях к методу в зависимости от сроков проведения, последовательности действий, техники выполнения и режимов метода. Использование метода должно быть только в комплексном хирургическом лечении раневых дефектов при СДС, что может продемонстрировать его преимущества и снизить частоту высоких ампутаций, сохранить опорную функцию стопы и повысить качество жизни пациентов.
Цель исследования — демонстрация клинического случая пациента с гнойно-некротическими осложнениями СДС, которому был применён авторский трёхэтапный подход в хирургическом лечении (патент РФ на изобретение №2853429)2.
Клинический случай
Больной У., 56 лет, поступил 25.10.2024 г. в отделение сосудистой хирургии Ростовского государственного медицинского университета с жалобами на выраженные боли в покое, обширную, длительно незаживающую рану на передней поверхности правой стопы. Из анамнеза было известно, что болеет в течение 30 дней, когда после травмы образовалась незаживающая рана по подошвенной поверхности в области головки пятой плюсневой кости. За медицинской помощью сразу не обратился, лечился самостоятельно. Страдает сахарным диабетом в течение 9 лет, из них пять лет состоит на диспансерном учёте у эндокринолога. Строгой диеты не соблюдал, регулярно отмечал эпизоды гипергликемии до 15–18 ммоль/л, курсы метаболической терапии не получал. Состояние ухудшилось три недели назад, когда отметил подъём температуры тела до 39°C, потемнение и затем почернение 4-го и 5-го пальцев правой стопы, появление выраженных распирающих болей в области её переднего отдела. В хирургическом стационаре по месту жительства по экстренным показаниям была выполнена некрэктомия с ампутацией 4-го и 5-го пальцев, дренирование флегмоны левой стопы. Несмотря на проводимую терапию (антибактериальную, вазотропную, коррекцию гипергликемии (Метформин 1000 мг 2 раза в сутки, Вилдаглиптин (Галвус) 50 мг 2 раза в сутки, Дапаглифлозин (Форсига) 10 мг 1 раз в сутки утром), перевязки, положительной динамики в раневом процессе не было достигнуто. С учётом вовлечения в некроз близлежащих тканей дополнительно была выполнена этапная некрэктомия, ампутация 3-го пальца правой стопы, пациент направлен на консультацию к сосудистому хирургу. Результаты лабораторного обследования приведены в таблице 1.
Таблица / Table 1
Результаты анализа крови пациента У., 56 лет до операции (составлено авторами)
Results of blood analysis of patient U., 56 years old, before surgery (complied by the authors)
Показатель (норма) Indicator (norm) | Результат Result | Показатель (норма) Indicator (norm) | Результат Result |
Лейкоциты, *10⁹/л White blood cells, *10⁹/l (4,0–9,0) | 7,39 | Протромбиновое время, сек. Prothrombin time, sec. (10–13) | 11,3 |
Эритроциты, *10¹²/л Red blood cells, *10¹²/l (3,7–5,0) | 4,08 | Протромбин по Квику, % Prothrombin by Quick? % (70–120) | 10,7 |
Тромбоциты, *10⁹/л Platelets, *10⁹/l (155–366) | 218 | МНО INP (0,8–1,2) | 0,99 |
Гемоглобин, г/л Hemoglobin, g/l (105–161) | 133 | АЧТВ, сек APTT, sec (21,1–36,5) | 23,4 |
Гематокрит, % Hematocrit, % (36–46) | 41,0 | Фибриноген, г/л Fibrinogen, g/l (1,7–5,1) | 4,8 |
Эозинофилы, % Eosinophils, % (2–5) | 2 | Общий билирубин, мкмоль/л Total bilirubin, mkmol/l (0–21) | 7,2 |
Юные, % The young ones, % (0–1) | 0 | Прямой билирубин, мкмоль/л Direct bilirubin, mkmol/l (0–5) | 1,9 |
Палочкоядерные, % Rod–shaped, % (3–5) | 2 | Непрямой билирубин, мкмоль/л Indirect bilirubin, mkmol/l (3,5–12) | 4,2 |
Сегментоядерные, % Segment–core, % (50–70) | 56 | Общий белок, г/л Total protein, g/l (62–85) | 70 |
Лимфоциты, % Lymphocytes, % (17–48) | 32 | С–пептид C–peptide (160–1100) | 821 |
Моноциты, % Monocytes, % (4–10) | 8 | Креатинин Creatinine (44–124 мкмоль/л) | 91 |
Базофилы, % Basophils, % (0–1) | 0 | Мочевина, ммоль/л Urea, mmol/l (2,1–8,2) | 6,2 |
СОЭ ESR (0–15 мм/час) | 10 | ||
Глюкоза натощак, ммоль/л Fasting glucose, mmol/l | 8,7 | Глюкоза через 2 часа, ммоль/л Glucose after 2 hours, mmol/l | 9,1 |
Глюкоза через 4 часа, ммоль/л Glucose after 4 hours, mmol/l | 8,1 | Гликированный гемоглобин (HbA1c), % Glycated hemoglobin (HbA1c), % (< 6,0) | 8,2 |
Примечание: СОЭ — скорость оседания эритроцитов, МНО — международное нормализованное отношение, АЧТВ — активированное частичное тромбопластиновое время.
Note: ESR — erythrocyte sedimentation rate, INR — international normalized attitude, APTT — activated partial thromboplastin time.
При ультразвуковом исследовании отмечена проходимость подвздошных, общих бедренных, глубоких, поверхностных бедренных подколенных артерий с обеих сторон, окклюзия артерий голени и тыла стопы справа (рис. 1 (а, б)).
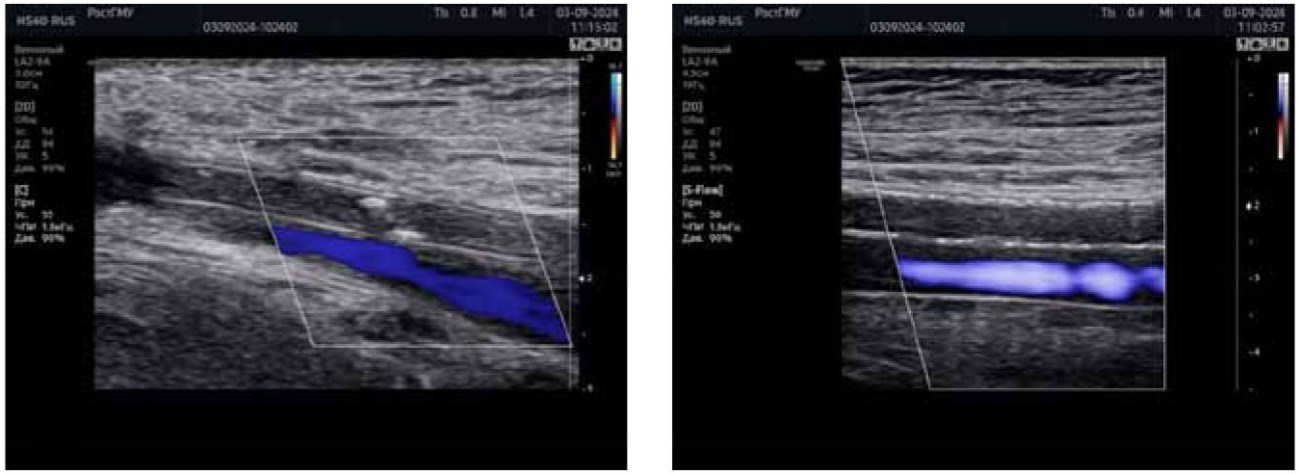
Рисунок 1 (а, б). Фотография ультразвукового исследования артерий правой нижней конечности пациента У., 56 лет. А — признаки окклюзии задней большеберцовой артерии. Б — признаки окклюзии передней большеберцовой артерии. (изображение авторов)
Figure 1 (a, b). Ultrasound image of the arteries of the right lower limb of patient U., 56 years old. A — signs of posterior tibial artery occlusion. B — signs of anterior tibial artery occlusion. (Photograph of the authors)
При поступлении в стационар измерение ТсрО2 на тыльной поверхности стопы показало значение 7,2 мм рт. ст., что соответствовало критической ишемии.
Пациенту был поставлен диагноз. Основной: (Е11.5) инсулиннезависимый сахарный диабет с нарушениями периферического кровообращения. Сахарный диабет 2 типа. Целевой уровень HbA1c < 8,5%. Осложнение основного: синдром диабетической стопы, смешанная форма с критической ишемией правой нижней конечности, длительно не заживающая обширная рана правой стопы. Диабетическая дистальная полинейропатия, сенсорная форма. Диабетическая ангиоретинопатия сетчатки обоих глаз, непролиферативная. Сопутствующие заболевания: ИБС. стенокардия напряжения, ФК II. Атеросклероз коронарных артерий, многососудистое незначимое поражение. ХСН 1, ФК II. Артериальная гипертензия 2 стадии, степень АГ 2, риск 4. Энцефалопатия сложного генеза (смешанная) 2 ст. с астено-цефалгическим синдромом. Хронический гастродуоденит.
Согласно классификации WIFi больной имел следующий статус при поступлении:
- W (Wound (характеристика раны)) — 3 степень;
- I (Ischemia (состояние кровоснабжения в нижней конечности)) — 3 степень;
- Fi (Foot Infection (выраженность инфекционного процесса)) — 2 степень.
Таким образом, у пациента имелась 100%-ная угроза потери конечности в течение года и абсолютные 100%-ные показания к реваскуляризации пораженной конечности.
После проведенной в течение суток предоперационной подготовки, которая включала антибактериальную (амоксиклав 1000+200мг 2 раза в сутки в/м) — дезинтоксикационную (реамберин 1.5% 400 мл в/в капельно 1 раз в сутки), двойную дезагрегантную терапию (ацетил салициловая кислота 100 мг 1 раз в сутки, клопидогрел 75 мг 1 раз в сутки), коррекцию гипергликемии (Апидра («Восток ЗАО») 4 раза подкожно по 4–6 ед, Левимир «NOVO NORDISK (Дания) 10 ед п/к утром, 10 ед п/к вечером) выполнена периферическая артериография (рис. 2).

Рисунок 2. Артериограмма пациента У., 56 лет (изображение авторов)
Figure 2. Arteriogram of patient U., 56 years old (Photograph of the authors)
С учётом локального статуса, данных периферической артериографии, высокого риска потери конечности выполнена эндоваскулярная реканализация в объёме транслюминальной балонной ангиопластики передней, задней, малоберцовой артерий, артерий тыла правой стопы (рис. 3 (а, б)).

Рисунок 3 (а, б). Артериограмма пациента У., 56 лет после баллонной ангиопластики. А — малоберцовые артерии, Б — артерии тыла стопы (изображения авторов)
Figure 3 (a, b). Arteriogram of patient U., 56 years old, after balloon angioplasty. A — tibial arteries, B — arteries of the sole of the foot (Photographs of the authors)
В послеоперационном периоде была продолжена антибактериальная, дезагрегантная, вазотропная, симптоматическая терапия. На первые сутки после реваскуляризации при контрольном УЗИ артерий нижних конечностей отмечен магистральный кровоток на всех артериях голени и тыла стопы. Измерение ТсрО2 на тыльной поверхности стопы показало значение 25,6 мм рт. ст.
Вторым этапом на первые сутки после этапа реваскуляризации выполнено пластическое закрытие дефекта мягких тканей стопы с одномоментным наложением системы лечения ран локальным отрицательным давлением согласно предложенному авторскому способу (рис. 4 (а–г)).

Рисунок 4 (а, б, в, г). Этапы хирургического лечения пациента У., 56 лет. А — вид конечности после некрэктомии. Б — вид конечности после второго этапа лечения. В — этап наложения инцизной пленки на конечность. Г — этап наложения порта для воздействия локального отрицательного давления. (изображения авторов)
Figure 4 (a, b, c, d). Stages of surgical treatment of patient U., 56 years old. A — view of the limb after necrectomy. B — view of the limb after the second stage of treatment. C — stage of applying an incisional film to the limb. D — stage of applying a port for local negative pressure. (Photographs of the authors)
На первые стуки после выполнения 2-го и 3-го этапа лечения показатель ТсрО2 на тыльной поверхности стопы составило 31,2 мм рт. ст., что соответствовало допустимым цифрам для успешного заживления раны. При повторном измерении на пятые сутки значение ТсрО2 составило 35,7 мм рт. ст. Было выполнено отключение аппарата, снятие повязки с портом. При осмотре отмечена состоятельность швов, отсутствие признаков нагноения раны (рис. 5 (а, б)).
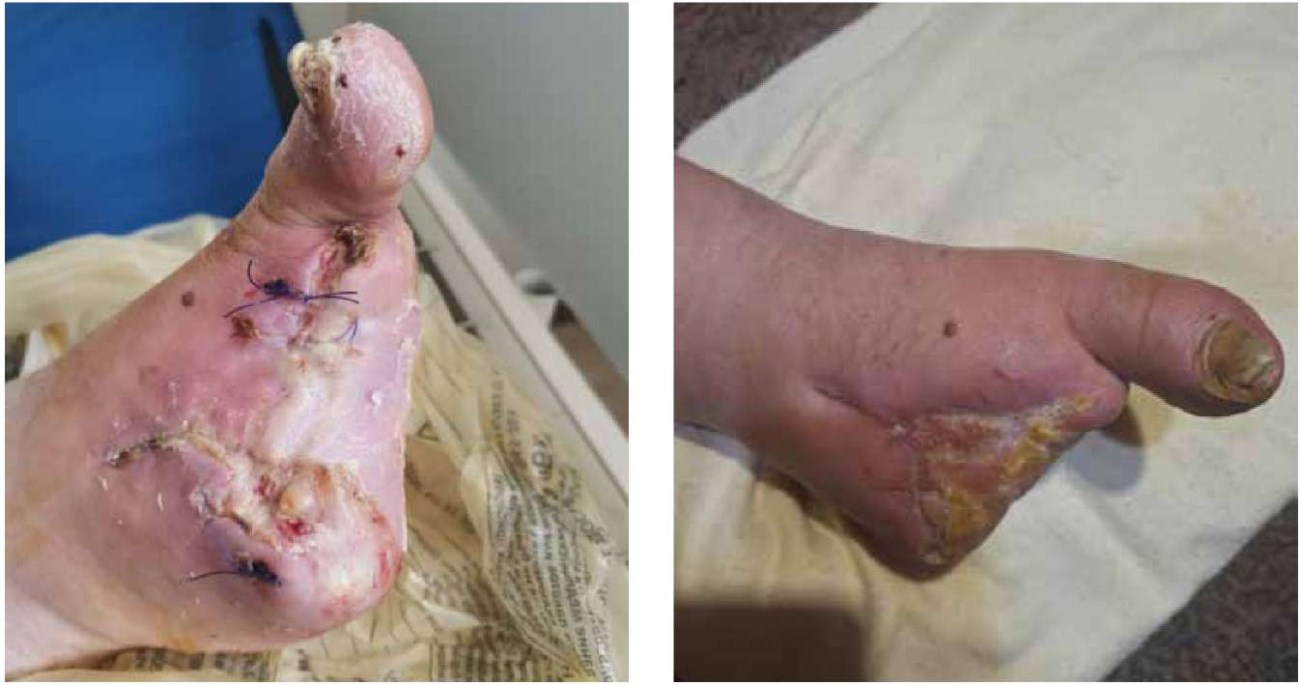
Рисунок 5 (а, б). Внешний вид оперированной конечности пациента У., 56 лет после снятия повязки и отключения системы локального отрицательного давления А — на 5-е сутки после операции. Б — на 12-е сутки после операции. (изображения авторов)
Figure 5 (a, b). Appearance of the operated limb of patient U., 56 years old, after removing the bandage and turning off the local negative pressure system. A — on the 5th day after surgery. B — on the 12th day after surgery. (Photographs of the authors)
Были продолжены перевязки. Швы с послеоперационной раны сняты на 12-е сутки, после чего больной выписан с рекомендациями на амбулаторное лечение.
Обсуждение
Несвоевременное обращение за медицинской помощью у пациентов с нейроишемической формой СДС является одним из основных факторов образования тяжёлых, необратимых поражений стопы. Причиной поздней обращаемости является отсутствие самокритики к оценке своего состояния у пациентов. Современный арсенал хирургических методов лечения включает широкий спектр средств для местной терапии. В тоже самое время терапия локальным отрицательным давлением занимает одно из ведущих мест, демонстрируя высокую эффективность. Данный метод способствует активному дренированию раны, стимуляции грануляции и улучшению микроциркуляции в тканях, что в свою очередь ускоряет процессы заживления и снижает риск развития осложнений.
Применению терапии локальным отрицательным давлением у пациентов с СДС, осложнённой атеросклерозом артерий нижних конечностей, должна предшествовать тщательная оценка состояния магистрального кровотока в поражённом сегменте.
Первым этапом необходимо выполнять реконструктивные вмешательств на сосудах (открытые или эндоваскулярные), а терапия локальным отрицательным давлением может быть использована сразу после восстановления адекватной перфузии конечности (реваскуляризации), что и было продемонстрированно в данном клиническом примере.
По данным литературных источников, терапия локальным отрицательным давлением демонстрирует наибольшую эффективность в первой фазе раневого процесса [8]. При переходе во вторую фазу возможно продолжение вакуумной терапии, которая является высокоэффективной как для подготовки раневой поверхности к пластическому закрытию, так и в качестве средства длительного применения при обширных и глубоких дефектах стопы. Она стимулирует репаративные процессы и обеспечивает защиту тканей от вторичной инфекции госпитальной флоры [7][10].
Использование предложенного авторского метода можно расценивать как агрессивный подход в лечении данного пациента. Но такие действия прежде всего основаны на чётком научном подходе опирающимся на исследовательскую базу. Проводимый нами контроль ТсрО2 до этапа реваскуляризации и ежедневно в послеоперационном периоде позволил определить срок второго (пластического) и третьего этапа (наложения аппарата для локального отрицательного давления), а также оценить уровень жизнеспособности тканей. Всё это в конечном итоге повлияло на сроки лечения пациента.
Заключение
Таким образом, в данном клиническом наблюдении продемонстрировано позднее обращение пациента за специализированной помощью. Прежде всего, это обусловлено отсутствием должного внимания к пациенту на амбулаторном этапе лечения, приведшее к затягиванию сроков оказания помощи, что в свою очередь привело к образованию обширного поражения стопы. Также необходимо отметить наличие комплексной проблемы лечения пациентов с СДС, а именно отсутствие в стационарах междисциплинарной команды (эндокринолог, кардиолог, хирург, сердечно-сосудистый хирург, травматолог-ортопед, реабилитолог). Разработанный и применённый нами авторский способ трёхэтапного лечения позволил в кротчайшие сроки купировать явления критической ишемии, выполнить санацию обширной гнойно-некротической раны и выполнить пластическое закрытие обширного дефекта стопы. В заключение хочется отметить, что накопленный опыт комплексного лечения более 1200 пациентов с СДС в Ростовском государственном медицинском университете командой врачей хирургического и терапевтического направлений улучшают результаты помощи пациентам с тяжелейшей хронической патологией.
1. Хамнуева Л.Ю., Андреева Л.С., Грязнова М.А. Поздние осложнения сахарного диабета: патогенез, клинические проявления, диагностика, лечение: учебное пособие. Иркутск: ИГМУ, 2024.
2. Трандофилов А.М., Сапронова Н.Г., Простов И.И., Косовцев Е.В., Калинина А.А. Способ трехэтапного хирургического лечения пациентов с гнойно-некротическими осложнениями синдрома диабетической стопы // Патент на избретение РФ №2853429. Опубл. 23.12.2025. Бюл. № 36. 11с.
Список литературы
1. Аметов А.С., Салухов В.В., Баранова Е.И., Бакулина Н.В., Тыренко В.В., Лискер А.В. Резолюция Междисциплинарного совета экспертов: место ингибиторов натрийглюкозного котранспортера 2 типа в лечении пациентов с сахарным диабетом 2 типа. Эндокринология: новости, мнения, обучение. 2025;14(1):63–73. https://doi.org/10.33029/2304-9529-2025-14-1-63-73
2. Куденцова Л.А., Давыдов Д.В., Чернавский С.В., Стремоухов А.А. Классификация сахарного диабета: новый взгляд на проблему. Лечащий Врач. 2022;(5-6):84-90. https://doi.org/10.51793/OS.2022.25.6.015
3. Белик Б.М., Чумбуридзе И.П., Штильман М.Ю., Явруян О.А., Савченко Ю.П. Комплексное лечение больных с гнойно-некротическими осложнениями при нейропатической форме синдрома диабетической стопы. Хирургия. Журнал им. Н.И. Пирогова. 2020;(4):81-87. https://doi.org/10.17116/hirurgia202004181
4. Степанченко О.А., Баринов Е.Х., Хохлова Т.Ю., Горбачев А.В. Основные причины смертности у лиц с сахарным диабетом. Факторы риска и клинические ошибки. Здравоохранение Югры: опыт и инновации. 2022;(3):43-55. eLIBRARY ID: 49572227 EDN: GCCTRZ
5. Трандофилов А.М., Сапронова Н.Г., Калинина А.А., Ерошенко О.Л., Оганесян М.Г. Роль терапии локальным отрицательным давлением в комплексном хирургическом лечении пациентов с гнойно-некротическими осложнениями синдрома диабетической стопы. Главный врач Юга России. 2025;(2):23-26. eLIBRARY ID: 82267398 EDN: KZUSBE
6. Ниязов Б.С., Эраалиев Б.А., Ниязова С.Б., Апсаматов Н.Т., Маматов А.А. Комплексное лечение гнойнонекротических осложнений синдрома диабетической стопы (обзор литературы). Бюллетень науки и практики. 2024;10(4):234-256. https://doi.org/10.33619/2414-2948/101/32
7. Долгих Ю.А., Вербовой А.Ф., Мадянов И.В., Косарева О.В., Вербовая Н.И. Синдром диабетической стопы: клиническая картина и возможности лечения. Фарматека. 2018;(11):97-103. https://doi.org/10.18565/pharmateca.2018.11.97-103
8. Корейба, К.А. Деструктивные формы диабетической остеоартропатии. Хирургические аспекты. Вестник современной клинической медицины. 2019;12(5): 35–40. https://doi.org/10.20969/VSKM.2019.12(5).35-40.
9. Оболенский В.Н., Ермолов А.А. Метод локального отрицательного давления в профилактике и лечении раневых инфекций (обзор литературы). Медицинский алфавит. 2017;1(5):49-52.
10. Герасимчук П.А., Шидловский А.В., Фира Д.Б., Павлышин А.В. Изучение влияния вакуумной терапии на течение раневого процесса у больных с синдромом диабетической стопы. Вестник РАМН. 2019;74(4):283–288. https://doi.org/10.15690/vramn1067
Об авторах
А. М. ТрандофиловРоссия
Трандофилов Андрей Михайлович, аспирант кафедры хирургических болезней №1
Ростов-на-Дону
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
Н. Г. Сапронова
Россия
Сапронова Наталия Германовна, д.м.н., профессор, заведующий кафедрой хирургических болезней No1
Ростов-на-Дону
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
А. А. Калинина
Россия
Калинина Анастасия Андреевна, аспирант кафедры хирургических болезней №1
Ростов-на-Дону
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
В. А. Саркисян
Россия
Саркисян Ваган Арамович, д.м.н., профессор кафедры хирургических болезней №1
Ростов-на-Дону
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
Рецензия
Для цитирования:
Трандофилов А.М., Сапронова Н.Г., Калинина А.А., Саркисян В.А. Клинический случай трехэтапного хирургического лечения пациента с нейроишемической формой синдрома диабетической стопы. Медицинский вестник Юга России. 2026;17(1):97-104. https://doi.org/10.21886/2219-8075-2026-17-1-97-104
For citation:
Trandofilov A.M., Sapronova N.G., Kalinina A.A., Sarkisyan V.A. A clinical case of three-stage surgical treatment of a patient with a neuroischemic form of diabetic foot syndrome. Medical Herald of the South of Russia. 2026;17(1):97-104. (In Russ.) https://doi.org/10.21886/2219-8075-2026-17-1-97-104
JATS XML







































