Перейти к:
Современные особенности инфекционного мононуклеоза у детей
https://doi.org/10.21886/2219-8075-2026-17-1-63-70
Аннотация
Цель: выявить современные клинико-лабораторные особенности течения инфекционного мононуклеоза у детей. Материалы и методы: в работе представлен анализ 50 клинических случаев инфекционного мононуклеоза у детей, госпитализированных в Оренбургскую областную клиническую инфекционную больницу в 2025 г. Для подтверждения диагноза проводилось исследование крови и слюны методом полимеразно-цепной реакции на определение ДНК вирусов семейства Herpes, исследование мазка из носоглотки методом ПЦР на респираторные вирусы, SARS-CoV-2, а также бактериологическое исследование слизи из ротоглотки на условно-патогенную флору. Результаты: установлено, что инфекционный мононуклеоз протекал с развитием типичных синдромов (интоксикационного, лимфопролиферативного, гепатолиенального), однако в дебюте заболевания превалировали синдром интоксикации и изменения в ротоглотке, что нередко приводило к неверной диагностике и отсутствию корректного этиотропного лечения на догоспитальном этапе (100%) и поздней госпитализации детей (66%). Заключение: у подавляющего большинства (78%) пациентов регистрировалось поражение печени с развитием синдрома цитолиза. У более, чем половины (56%) детей была выявлена микст-инфекция — вирусно-вирусная (26%) и вирусно-бактериальная (30%), — что усугубляло тяжесть течения инфекционного мононуклеоза и требовало назначения комплексной этиотропной терапии. Сравнительный анализ течения инфекционного мононуклеоза у детей с моно- и микст-инфекциями выявил достоверные отличия выраженности синдрома цитолиза у детей с вирусной микст-инфекцией с длительным восстановлением показателей АсАТ и АлАТ (14–28-е сутки), что необходимо учитывать в программе реабилитации таких пациентов.
Для цитирования:
Ковалева О.В., Литяева Л.А., Величко В.В., Губарева А.Д., Губарева Е.Д. Современные особенности инфекционного мононуклеоза у детей. Медицинский вестник Юга России. 2026;17(1):63-70. https://doi.org/10.21886/2219-8075-2026-17-1-63-70
For citation:
Kovaleva O.V., Lityaeva L.A., Velichko V.V., Gubareva A.D., Gubareva E.D. Contemporary features of infectious mononucleosis in children. Medical Herald of the South of Russia. 2026;17(1):63-70. (In Russ.) https://doi.org/10.21886/2219-8075-2026-17-1-63-70
Введение
Инфекционный мононуклеоз является одной из наиболее частых клинических форм герпесвирусной инфекции и представляет собой неспецифическую клинически манифестную реакцию ретикулоэндотелиальной системы на инфекционный процесс, развивающуюся при взаимодействии макроорганизма с различными патогенами. Возбудитель — вирус Эпштейна — Барр (ВЭБ) — относится к подсемейству γ-герпесвирусов и отличается широкой распространённостью и способностью к пожизненной персистенции в организме человека [1][2]. В настоящее время доказано, что этиологическими факторами инфекционного мононуклеоза являются также цитомегаловирусы (вируса герпеса человека 5-го типа) и вирус герпеса человека 6 типа (ВГЧ-6), а также вирусы герпеса человека 7-го, 1-го и 2-го типов [1][3]. ВЭБ инфицирует В-лимфоциты, вызывая их пролиферацию и атипичную трансформацию. В ответ на это в организме активируются Т-цитотоксические клетки, что приводит к иммунному ответу, лихорадке, лимфоаденопатии, гепатоспленомегалии и выраженным изменениям в периферической крови1,2 [1][4][5]. Заболевание чаще протекает доброкачественно. В тяжёлых случаях могут развиться осложнения со стороны печени, лёгких и селезёнки. [6]. Особенно уязвимыми к ВЭБ-инфекции являются дети с недозревшей или ослабленной иммунной системой, включая детей раннего возраста, а также с иммунодефицитными состояниями. После перенесённого заболевания возможно развитие долгосрочных последствий нарушения регуляции иммунной системы, развитие астеноневротического синдрома, повышенной восприимчивости к другим инфекциям2 [5][7].
За последние пять лет отмечается повышение частоты встречаемости инфекционного мононуклеоза в Оренбургской области. Заболеваемость в 2022 г. выросла в 2 раза по сравнению с 2021 г. и в 4,4 раза в 2023 и 2024 гг. — по сравнению с 2022 г. (рис. 1).

Рисунок 1. Заболеваемость инфекционным мононуклеозом за январь–декабрь 2020–2024 гг. по территории Оренбургской области (составлено авторами)
Figure 1. Incidence of infectious mononucleosis for January–December 2020–2024 in the Orenburg region (complied by the authors)
Следует отметить, что абсолютное большинство заболевших инфекционным мононуклеозом — это дети до 17 лет. Тенденция роста частоты встречаемости регистрируется и в 2025 г. Так, за 2024 г. в ГАУЗ «Оренбургская областная клиническая инфекционная больница» (ООКИБ) были пролечены 88 пациентов с инфекционным мононуклеозом (из них 82 ребенка до 17 лет), за 9 месяцев 2025 г. — 97 человек (из них 94 — дети до 17 лет).
Повышение частоты встречаемости инфекционного мононуклеоза в педиатрической практике, сложность ранней диагностики, особенно у детей младшего возраста, цитопатический эффект вируса на клетки ретикулоэндотелиальной системы, обусловливающий системное воздействие на организм ребенка, делают инфекционный мононуклеоз актуальной проблемой [1].
Цель исследования — выявление современных клинико-лабораторных особенностей течения инфекционного мононуклеоза у детей.
Материалы и методы
Проведён анализ 50 клинических случаев инфекционного мононуклеоза у детей в возрасте от 1 года до 15 лет, находящихся на стационарном лечении в ГАУЗ «ООКИБ» за период с января по апрель 2025 года.
Диагноз устанавливали на основании клинико-лабораторных данных. Были проведены клинический анализ крови с определением атипичных мононуклеаров, общий анализ мочи, биохимический анализ крови, ультразвуковое исследование органов брюшной полости.
Для выявления этиологии заболевания использовался молекулярно-генетический метод полимеразно-цепной реакции (ПЦР) с определением ДНК вирусов семейства Herpes в крови и слюне.
Всем детям выполнено исследование мазка из носоглотки методом ПЦР на респираторные вирусы, SARS-CoV-2, а также бактериологическое исследование слизи из ротоглотки на условно-патогенную флору и на выявление Corynebacterium diphtheriae.
Детям с кишечным синдромом проводилось бактериологическое исследование кала для исключения шигеллёза и сальмонеллёза, а также исследование фекалий методом ПЦР для верификации РНК рота- и норовирусов.
Статистическая обработка полученных данных проводилась с использованием программы MS Excel 2007. Высчитывались средние показатели и стандартные отклонения. Для выявления достоверности отличий применялся критерий Манна-Уитни.
Результаты
Под наблюдением находились 50 детей, госпитализированных в ГАУЗ «ООКИБ» с диагнозом «Инфекционный мононуклеоз» (ИМ). Большинство из них (60%) было школьного возраста. Среди заболевших детей раннего возраста (1–3 лет) было 24%, дошкольников 4–6 лет — 16%. Мальчиков — 25, девочек — 25. Организованным было 78% наблюдаемых детей.
У большинства пациентов (90%) заболевание началось остро, с повышения температуры тела до фебрильных цифр (в среднем 38,5±0,5°C), вялости и недомогания, болей в горле (84%), серозного отделяемого из носа и сухого кашля (18%). У остальных 10% детей заболевание развивалось постепенно, с появления субфебрильной температуры, недомогания, снижения аппетита. На 5–7-е сутки отмечалось присоединение лимфопролиферативного синдрома (84%) в виде увеличения подчелюстных лимфоузлов, нёбных и аденоидной миндалин. Гепатолиенальный синдром развивался постепенно: на первой неделе у 50% детей печень увеличилась в размерах и пальпировалась на 2–4 см ниже края реберной дуги, у 28% детей гепатомегалия отмечалась со второй недели болезни. Спленомегалия была выявлена у 50% детей с максимальным увеличением до 4 см из-под края реберной дуги. На амбулаторном этапе все дети были осмотрены участковым педиатром, в 30% случаев был выставлен диагноз «Острая инфекция верхних дыхательных путей» (ОИВДП), остальные 70% наблюдались с диагнозом «Острый тонзиллит». Почти все пациенты (49 из 50) получали лечение на догоспитальном этапе в виде жаропонижающих и симптоматических средств, с 3–4-го дней была назначена антибиотикотерапия (64%) (преимущественно амоксициллин). На 5–7-е сутки у 14% наблюдаемых пациентов регистрировалось появление синдрома экзантемы пятнисто-папулезного характера, у части детей (12%) отмечалось появление диареи и болей в животе. Состояние детей не улучшалось, в связи с чем они были направлены на госпитализацию в ООКИБ.
Следует отметить поздние сроки поступления детей в стационар: на первой неделе болезни поступило 34% ребенка, на второй неделе — 54%, на третьей неделе — 12%.
При поступлении состояние детей было средней (80%) и тяжёлой (20%) степени тяжести. Тяжесть состояния была обусловлена преимущественно интоксикацией (100%), лимфопролиферативным синдромом (90%).
Синдром интоксикации проявлялся в слабости, повышенной утомляемости, сонливости (100%). Отмечалось увеличение подчелюстных (90%), заднешейных (75%) лимфатических узлов до 1,5–2 см в диаметре. Лимфоузлы были мягкоэластичными, умеренно болезненными, не спаянными с окружающей тканью.
Изменения в зеве характеризовались разлитой гиперемией задней стенки глотки, дужек, гипертрофией и гиперемией небных миндалин, мягкого неба, зернистостью слизистой задней стенки глотки (100%). У 44% детей определялись налёты на небных миндалинах. У подавляющего большинства пациентов (94%) отмечалась заложенность носа, «храпящее» дыхание по ночам (4%), кашель и серозное отделяемое из носа (18%). У 8% пациентов отмечались отёк век и пастозность лица. У 12% — регистрировались диарея и боли в животе. У 14% детей имели место пятнисто-папулезные высыпания на теле, располагающиеся преимущественно на лице, груди и спине. Увеличение печени и селезёнки было у 50% детей, только увеличение печени — у 28% (рис. 2).

Рисунок 2. Клинические проявления инфекционного мононуклеоза у детей (составлено авторами)
Figure 2. Clinical manifestations of infectious mononucleosis in children (complied by the authors)
В гемограмме у большинства пациентов (78%) выявлен лейкоцитоз (в среднем 15,8 ±6,3 ×10⁹/л) с максимальным значением 30×10⁹, лимфоцитоз — у 26% (в среднем 51,7 ± 17,69%) с максимальным увеличением до 69%, атипичные мононуклеары (72%) (в среднем 8,1±9,59%) с максимальным показателем 32%. Повышение СОЭ наблюдалось у 74%, (в среднем 21,7±20,05 мм в час) с максимальным ускорением до 68 мм/час. У 16% детей регистрировалась анемия легкой степени тяжести.
Следует отметить, что у 78% детей в биохимическом анализе крови имел место синдром цитолиза: увеличение уровня АЛАТ (в среднем до 81,5±95,6 Ед/л) с максимальным увеличением до 330 Ед/л, АСАТ (в среднем до 90,85±209,51 Ед/л) максимально — 685 Ед/л; щелочной фосфатазы — у 24% (в среднем 470±220ЕД/л) с максимальным увеличением до 902,65 Ед/л. У половины пациентов отмечалось увеличение С-реактивного белка (46,1±59,76 нмоль/л). с максимальным увеличением до 200,2 нмоль/л (табл. 1).
Таблица / Table 1
Лабораторные показатели, регистрируемые у детей с инфекционным мононуклеозом (составлено авторами)
Laboratory parameters recorded in children with infectious mononucleosis (complied by the authors)
Показатели Indicators | Средние значения Average values | % / Количество детей % / Number of children |
Лейкоцитоз Leukocytosis | 15,8±6,3×10⁹/л | 78% / n=39 |
Лимфоцитоз Lymphocytosis | 51,7±17,69% | 26% / n=13 |
Атипичные мононуклеары Atypical mononuclear cells | 8,1±9,59% | 72% / n=36 |
Ускорение СОЭ Acceleration of ESR | 21,7±20,05 мм в час | 74% / n=37 |
Повышение АЛАТ Increased alanine aminotransferase | 81,5±95,6 Ед/л | 78% / n=39 |
Повышение АСАТ Increased aspartate aminotransferase | 90,88±209 Ед/л | 78% / n=39 |
Повышение щелочной фосфатазы Increased alkaline phosphatase | 470±220 Ед/л | 24% / n=12 |
Повышение С-реактивного белка Increased C-reactive protein | 46,1±59,76 нмоль/л | 50% / n=25 |
По результатам УЗИ органов брюшной полости, выявлено увеличение печени и селезенки у 25 человек (50%), увеличение печени — у 18 (36%), изменения размеров паренхиматозных органов не отмечены у 7 (14%).
При исследовании слюны и крови методом ПЦР у 76% выявлена ДНК ВЭБ, из них в крови — у 66%, в слюне — у 30%. Одновременное обнаружение ДНК ВЭБ и в крови, и в слюне было у 20%. ДНК цитомегаловируса (ЦМВ) выявлена у 14%, из них в крови — у 8%, в слюне — у 6%. У 20 % детей выделена ДНК вируса простого герпеса 1,2 типов (ВПГ 1,2): в крови — 10 %, в слюне — 10 %.
У части пациентов (26%) диагностирована микст-инфекция: обнаружены ДНК ВЭБ и ВПГ 1, 2 типов (8%), ВЭБ и ЦМВ (12%), ВЭБ и аденовирусная инфекция (2%). У 4% детей с кишечным синдромом, помимо ДНК ВЭБ в слюне, в кале была обнаружена РНК ротавируса (4%) (рис. 3).

Рисунок 3. Частота встречаемости смешанных вирусно-вирусных инфекций при инфекционном мононуклеозе у детей (составлено авторами)
Figure 3. Frequency of occurrence of mixed viral-viral infections in infectious mononucleosis in children (complied by the authors)
У 30% при проведении бактериологического исследования слизистой ротоглотки отмечался рост условно-патогенных микроорганизмов: Neisseria flava — 8%, Streptococcus epidermidis — 6%, Neisseria mucosa — 4%, Staphylococcus aureus — 4%, Streptococcus parasanguinis — 2%, Candida albicans — 2%, Neisseria sicca — 2%, Enterococcus formacheli — 2%.
Проведено сопоставление клинических и лабораторных показателей у детей с моноинфекцией (ВЭБ) и микст-инфекцией (ВЭБ и ЦМВ; ВЭБ и ВПГ 1,2 типов). Выявлены достоверные различия выраженности синдрома цитолиза у детей с моно- и микст-инфекциями. У детей с ИМ, вызванном ВЭБ, средние показатели повышения АлАТ и АсАТ были 59,9 ±9,26 Ед/л и 50,7±1,63 Ед/л соответственно, тогда как в группе детей с микст-инфекцией эти показатели были выше: АлАТ — 98,64±19,02 Ед/л и АсАТ — 97,47±4,96 Ед/л соответственно (p<0,001) (рис. 4).
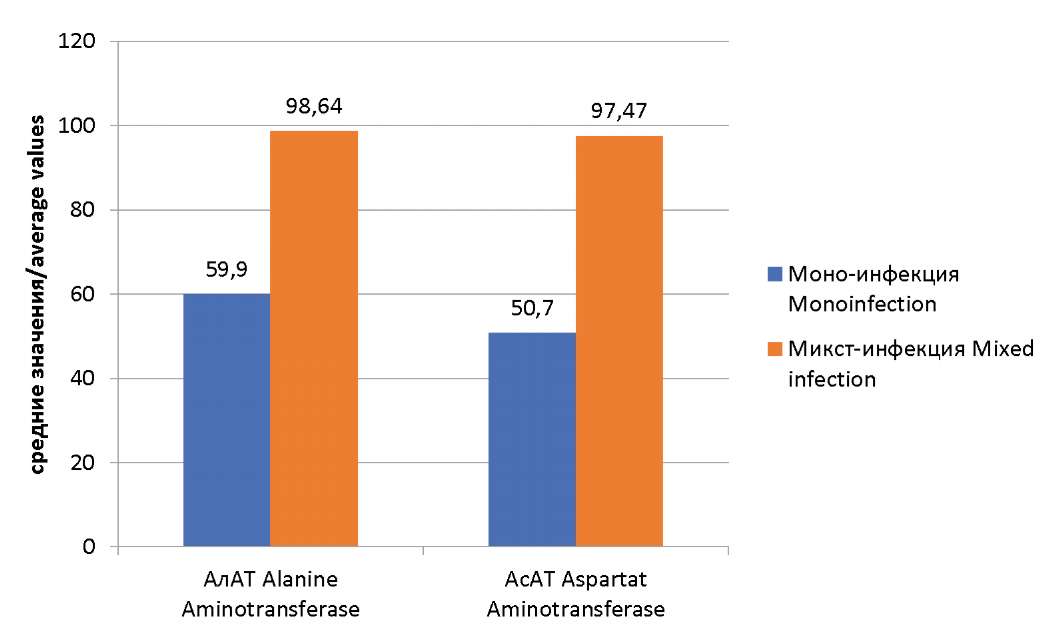
Рисунок 4. Средние показатели синдрома цитолиза у детей с моно- и микст-инфекцией (составлено авторами)
Figure 4. Average rates of cytolysis syndrome in children with mono- and mixed infections (complied by the authors)
Сопоставление возрастной структуры детей показало, что микст-инфекция регистрировалась чаще у детей школьного возраста 7–15 лет.
При поступлении в стационар всем детям было назначено лечение, включающее постельный режим, щадящую диету. С учётом клинико-лабораторных данных 68% получало противовирусное лечение (внутривенно ацикловир (28%), ректально — интерферон альфа-2b (40%)), 74% получало антибактериальные препараты (цефалоспорины третьего поколения). Комбинированная этиотропная терапия применялась у 54%. Проводились дезинтоксикационные пероральная (90%) и инфузионная (10%) терапии, применялись жаропонижающие средства (92%), местно-сосудосуживающие препараты (ксилометазолин) (60%). На фоне проводимого лечения состояние детей было с положительной динамикой: синдром интоксикации купирован в среднем на 3–4-е сутки, лимфопролиферативный синдром сохранялся в течение двух недель, изменения в слизистой задней стенки ротоглотки нормализовались к 4–5-м суткам, гепатолиенальный синдром сохранялся до 10–15 дней.
Дети были выписаны в среднем на 12±5-й день госпитализации. Пациенты со средней степенью тяжести провели в среднем 12 койко-дней, с тяжёлой — от 12 до17 койко-дней.
Повторное проведение общего анализа крови показало нормализацию показателей лейкоцитов, лимфоцитов, СОЭ — на 7–10-е сутки. В биохимическом анализе крови показатели цитолиза были купированы на 14–28-е сутки.
Наблюдение в катамнезе детей, перенёсших инфекционный мононуклеоз, показало, что за 6 месяцев после выписки 84% из них перенесли ОИВДП 2 раза, 16% 3 и более раз переболело ОИВДП, что свидетельствует о выраженном нарушении функционирования иммунной системы у детей, перенёсших ИМ.
Обсуждение
Проведённое исследование показало, что в Оренбургской области за последние годы отмечается повышение частоты встречаемости ИМ с преобладанием среди заболевших детей школьного возраста (60%). ИМ на современном этапе протекает с развитием типичных синдромов (интоксикационного, лимфопролиферативного, гепатолиенального), однако в дебюте заболевания превалируют синдром интоксикации и изменения в ротоглотке. Позднее появление (на 5–7-е сутки) лимфопролиферативного и гепатолиенального синдромов приводит к поздней диагностике заболевания. К тому же у части детей (18%) присутствует катаральный синдром в виде насморка и кашля, а также регистрируются кишечные дисфункции (12%), что не характерно для ИМ. Затруднённая диагностика ИМ ведет к отсутствию корректного этиотропного лечения, поздней госпитализации детей и расхождению диагнозов на амбулаторном и госпитальном этапах. Эти данные согласуются с авторами1, утверждающими, что необходимость изучения особенностей современного течения ИМ диктуется не только его распространённостью, но и недостаточной выявляемостью ИМ врачами первичного звена.
Наше исследование показало, что у части детей (14%) ИМ сопровождается развитием синдрома экзантемы. Известно, что кожная сыпь при инфекционном мононуклеозе, вызванном ВЭБ, появляется после воздействия противомикробных препаратов. Это связано с тем, что ВЭБ вызывает преходящую гиперчувствительность к β-лактамам, что приводит к появлению сыпи у 90–100% пациентов, которым случайно назначили производные пенициллина. Однако синдром экзантемы может быть самостоятельным при ИМ и не связанным с предшествующим применением препаратов ампициллина или амоксициллина [8]. Среди наших пациентов с синдромом экзантемы приём амоксициллина был у 10%.
Следует отметить, что в дебюте заболевания у 8% детей регистрировались отёк век и пастозность лица. Этот симптом встречается и в описании клинических проявлений ИМ у других авторов, проводимых ранее исследования клинических особенностей ИМ: пастозность век и одутловатость лица наблюдались у 20,6% человек [3]. По мнению группы авторов [9], при инфекционном мононуклеозе, вызванном ВЭБ, может наблюдаться безболезненный двусторонний отёк верхнего века, иногда с опущением его боковой части. Этот симптом, известный как симптом Хогланда, практически не упоминается в обзорах и учебниках [9].
В показателях гемограммы у большинства детей отмечаются типичные изменения (лейкоцитоз, наличие атипичных мононуклеаров, ускорение СОЭ), характерные для ИМ.
У более половины (56%) детей с ИМ была выявлена микст-инфекция (вирусно-вирусная (26%) и вирусно-бактериальная (30%)), что может усугублять тяжесть течения ИМ и требовать назначения комплексной этиотропной терапии. Полученные результаты согласуются с данными проведённых ранее исследований, где было выявлено, что ИМ, вызванный ВЭБ в сочетании с цитомегаловирусом, регистрировался у 39,2% детей [3].
При сопоставлении клинико-лабораторных данных было выявлено, что у детей с катаральным синдромом (кашель, насморк) на фоне клинических проявлений ИМ регистрировалась микст-инфекция (ВЭБ и аденовирус (2%)), (ВЭБ и ЦМВ (12%)). У 4% детей с кишечным синдромом на фоне ИМ также была выявлена микст-инфекция (ВЭБ и ротавирус). В современной литературе встречаются единичные данные о микст-инфекциях ВЭБ и вирусах, вызывающих кишечные инфекции. В частности, в работе авторов [3] указан случай микст инфекции ВЭБ и норовируса.
У подавляющего большинства (78%) пациентов с ИМ регистрируется поражение печени с развитием синдрома цитолиза. Частота поражения печени при ИМ, по мнению разных ученых, разнится от 40% до 90% [10, 11]. В нашем исследовании мы провели сравнительный анализ течения ИМ у детей с моно- и микст-вирусно-вирусными инфекциями и выявили достоверные отличия в проявлении синдрома цитолиза, наиболее выраженном у детей с микст вирусной (ВЭБ и ЦМВ, ВЭБ и ВПГ 1, 2) инфекциями. Это согласуется с данными авторов [10], которые утверждают, что проявления гепатита более выражены у детей со смешанной этиологией ИМ (ЦМВ+ЭБВ). Изучая механизмы поражения печени при ИМ, авторы выяснили, что как для ВПГ 1–2-го типов, так и для ЦМВ, характерно прямое цитопатическое действие на клетки печени. Этими же авторами высказано предположение, что в отличие от ЦМВ и ВПГ 1,2 типов ВЭБ не обладает прямым цитопатическим действием на гепатоциты [10]. Другие исследователи считают, что развитие гепатита, вызванного ВЭБ, сопровождается Т-клеточной реакцией формирования иммунного ответа, а Т-цитотоксические лимфоциты осуществляют цитолиз инфицированных гепатоцитов1.
У наших пациентов отмечалось длительное восстановление показателей АсАТ и АлАТ (14–28-е сутки) после клинического выздоровления. Длительность синдрома цитолиза при ИМН, по данным литературы, составляет в среднем 4 недели. [10] Согласно литературным источникам, гепатиты при ИМН протекают нетяжело, хотя случаи хронического течения ЭБВ гепатитов возможны [10].
Заключение
Таким образом, проведённое исследование показало, что ИМ у детей остается актуальной проблемой и, несмотря на типичное течение заболевания, требует внимательного подхода к клинической и усовершенствованию лабораторной диагностики на догоспитальном этапе наблюдения.
У половины детей ИМ протекает как микст-инфекция (вирусно-вирусная (26%) и вирусно-бактериальная (30%)), что усугубляет тяжесть заболевания с увеличением выраженности синдрома цитолиза и продолжительности сроков нормализации показателей АлАт и АсАТ в постклинический период относительно таковых при моноинфекции.
Длительное восстановление показателей АсАТ и АлАТ после клинического выздоровления, а также частые эпизоды ОИВДП в катамнезе у детей, перенёсших ИМ, необходимо учитывать в программе реабилитации таких пациентов.
1. Герпесвирусные инфекции человека: руководство для врачей. Под ред. Исакова В.А. . 2-е изд., перераб. и доп. СПб.: СпецЛит, 2013. 670
2. Тимченко В.Н., Хмилевская С.А. Болезни цивилизации (корь, ВЭБ,мононуклеоз) в практике педиатра: руководство для врачей. СПб.: СпецЛит; 2017. 527
Список литературы
1. Мартынова Г.П., Иккес Л.А., Богвилене Я.А. Клинические особенности инфекционного мононуклеоза у детей в зависимости от этиологического фактора. Тихоокеанский медицинский журнал. 2019;(4):70-73. https://doi.org/10.34215/1609-1175-2019-4-70-73
2. Kikuchi K, Inoue H, Miyazaki Y, Ide F, Kojima M, Kusama K. Epstein-Barr virus (EBV)-associated epithelial and non-epithelial lesions of the oral cavity. Jpn Dent Sci Rev. 2017;53(3):95-109. https://doi.org/10.1016/j.jdsr.2017.01.002
3. Кузьмина М.Н., Ешмолов С.Н., Климовицкая Е.Г., Ситников И.Г. Современные аспекты инфекционного мононуклеоза у детей. Детские инфекции. 2025;24(3):15-19. https://doi.org/10.22627/2072-8107-2025-24-3-15-19
4. Демина О.И., Чеботарева Т.А., Мазанкова Л.Н., Тетова В.Б., Учаева О.Н. Инфекционный мононуклеоз у детей: клинико-лабораторная характеристика в зависимости от этиологии и фазы инфекционного процесса. Инфекционные болезни. 2020;18(3):62–72. https://doi.org/10.20953/1729-9225-2020-3-62-72
5. Постаногова Н.О., Софронова Л.В., Мелехина Е.В., Усенко Д.В. Влияние Эпштейна–Барр вирусной и цитомега-ловирусной инфекции на состояние противоинфекционной резистентности детей. Возможности медикаментозной коррекции. Вопросы практической педиатрии. 2018;13(6):24–30. eLIBRARY ID: 36946780 EDN: POGOZZ
6. Перепелица С.А., Перминова Л.А., Степанян И.А., Захар Е.В. Ультразвуковая характеристика иммунных органов у детей с инфекционным мононуклеозом. Журнал инфектологии. 2020;12(5):78-84. https://doi.org/10.22625/2072-6732-2020-12-5-78-84
7. Грешнякова В.А., Горячева Л.Г., Никифорова А.О. Инфекционный мононуклеоз: нетипичная манифестация. Детские инфекции. 2022;21(1):62-65. https://doi.org/10.22627/2072-8107-2022-21-1-62-65
8. Akiyama Y, Ishikane M, Ohmagari N. Epstein-Barr virus induced skin rash in infectious mononucleosis. IDCases. 2021;26:e01298. https://doi.org/10.1016/j.idcr.2021.e01298
9. Bronz G, Zanetti BPESM, Bianchetti MG, Milani GP, Lava SAG, et al. Bilateral upper eyelid swelling (Hoagland sign) in Epstein-Barr infectious mononucleosis: prospective experience. Infection. 2023;51(2):471-474. https://doi.org/10.1007/s15010-022-01932-6
10. Халиуллина С.В., Якупова Ф.М., Насырова Э.И., Михайлова К.В., Раимова Ю.А., и др. Поражение печени при инфекционном мононуклеозе у детей. Журнал инфектологии. 2023;15(4):54-61. https://doi.org/10.22625/2072-6732-2023-15-4-54-61
11. Гамаюнова Ю.А., Цека Ю.С., Чудакова Т.К., Тарасов В.С., Фоменко Д.А. Механизм поражения печени у больных инфекционным мононуклеозом различной этиологии. Тенденции развития науки и образования. 2021;(7):17-22. https://doi.org/10.18411/trnio-12-2021-312
Об авторах
О. В. КовалеваРоссия
Ковалёва Оксана Васильевна, к.м.н., доцент кафедры эпидемиологии и инфекционных болезней
Оренбург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
Л. А. Литяева
Россия
Литяева Людмила Алексеевна, д.м.н., профессор кафедры эпидемиологии и инфекционных болезней
Оренбург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
В. В. Величко
Россия
Величко Валерия Валерьевна, студентка 6 курса педиатрического факультета
Оренбург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
А. Д. Губарева
Россия
Губарева Анастасия Дмитриевна, студентка 6 курса педиатрического факультета
Оренбург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
Е. Д. Губарева
Россия
Губарева Елизавета Дмитриевна, студентка 6 курса педиатрического факультета
Оренбург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов.
Рецензия
Для цитирования:
Ковалева О.В., Литяева Л.А., Величко В.В., Губарева А.Д., Губарева Е.Д. Современные особенности инфекционного мононуклеоза у детей. Медицинский вестник Юга России. 2026;17(1):63-70. https://doi.org/10.21886/2219-8075-2026-17-1-63-70
For citation:
Kovaleva O.V., Lityaeva L.A., Velichko V.V., Gubareva A.D., Gubareva E.D. Contemporary features of infectious mononucleosis in children. Medical Herald of the South of Russia. 2026;17(1):63-70. (In Russ.) https://doi.org/10.21886/2219-8075-2026-17-1-63-70
JATS XML







































