Перейти к:
Проблемы выбора антимикробной терапии у детей раннего возраста с внебольничной пневмонией
https://doi.org/10.21886/2219-8075-2025-16-1-74-80
Аннотация
Цель: провести анализ назначаемой антимикробной терапии у детей раннего возраста с внебольничной пневмонией. Материалы и методы: сформирована выборка из 219 детей раннего возраста с внебольничной пневмонией, поступивших в педиатрическое отделение ГДКБ №17 г. Уфы за период с сентября 2022 г. по август 2023 г. Результаты: описана клинико-анамнестическая характеристика детей с внебольничной пневмонией. Анализ антимикробной терапии на амбулаторном этапе выявил в 51,24% случаев её соответствие клинической рекомендации. Отмечался большой удельный вес парентеральных препаратов (73,97%) при лечении внебольничной пневмонии в условиях стационара. Предпочтение отдавалось цефтриаксону (43,38%) из-за удобства способа применения. Ингибиторозащищенные аминопенициллины назначались в два раза реже (23,29%). Заключение: хорошо спланированные образовательные мероприятия повысят эффективность антимикробной терапии внебольничной пневмонии у детей.
Ключевые слова
Для цитирования:
Шангареева З.А., Файзуллина Р.М., Санникова А.В., Мананова А.Ф., Березина О.Л., Исламгулова О.В., Перерва Л.В., Ларина А.В. Проблемы выбора антимикробной терапии у детей раннего возраста с внебольничной пневмонией. Медицинский вестник Юга России. 2025;16(1):74-80. https://doi.org/10.21886/2219-8075-2025-16-1-74-80
For citation:
Shangareeva Z.A., Faizullina R.M., Sannikova A.V., Mananova A.F., Berezina O.L., Islamgulova O.V., Pererva L.V., Larina A.V. Problems of choosing antimicrobial therapy in young children with community-acquired pneumonia. Medical Herald of the South of Russia. 2025;16(1):74-80. (In Russ.) https://doi.org/10.21886/2219-8075-2025-16-1-74-80
Введение
Рациональная антимикробная терапия (АМТ) «в реальной клинической практике по-прежнему вызывает много вопросов и нареканий» [1–3]. В последней версии клинической рекомендации по внебольничной пневмонии (ВП) «отражена ведущая роль Streptococcus pneumoniae в 70–88% случаев в развитии заболевания у детей старше 3 месяцев» [1–3] и «оптимальным препаратом выбора упоминается амоксициллин» [1][3]. По мнению экспертов, «бета-лактамные антимикробные препараты (АМП) проявляют высокую активность в отношении инфекции, вызванной Streptococcus pneumoniae» [1][3]. «Высокий уровень резистентности Streptococcus pneumoniae к 14- и 15-членным макролидам» [1][3] приводит к «нецелесообразности применения азитромицина и кларитромицина у детей до 5 лет» [3]. Макролидные антибиотики рассматриваются как «препараты выбора при доказанной/предполагаемой атипичной этиологии ВП» [1][3]. Многочисленные исследования демонстрируют «рост до 40–45% резистентности Streptococcus pneumoniae к макролидам, линкозамидам и классическим антипневмококковым бета-лактамам» [2][3]. Среди детей с факторами риска наличия возбудителей, продуцирующих β-лактамазы (Haemophilus influenzae, Staphylococcus aureus, Escherichia coli) препаратами выбора являются ингибиторозащищенные аминопенициллины, цефалоспорины II–III поколения, карбапенемы [1][4].
Таким образом, по мнению экспертов при АМТ внебольничной пневмонии «выбор препаратов следует осуществлять с учётом региональной ситуации антимикробной резистентности, снижающей эффективность терапии» [1][3]. «Феномен антимикробной резистентности» [1–3] затрудняет выбор эмпирической терапии ВП у пациентов и объясняет пристальное внимание исследователей к данной проблеме.
Цель исследования — провести анализ назначаемой антимикробной терапии у детей раннего возраста с внебольничной пневмонией на амбулаторном и госпитальном этапах.
Материалы и методы
Была cформирована выборка из 219 детей с внебольничной пневмонией средней степени тяжести. Дети проходили обследование и лечение на базе педиатрического отделения ГБУЗ РБ Городская детская клиническая больница №17 г. Уфы с сентября 2022 г. по август 2023 г. Все данные анамнеза, обследования и лечения были выкопированы из медицинской документации (медицинской карты стационарного больного, истории развития ребенка).
Критерии включения: 1) возраст детей от 3 месяцев до 5 лет; 2) подтверждённый рентгенологически диагноз «ВП»; 3) согласие родителей на госпитализацию, обследование и лечение ребенка.
Критерии исключения: 1) возраст пациента младше 3 месяцев и старше 5 лет; 2) отсутствие подтверждённого рентгенологически диагноза «ВП»; 3) отсутствие согласия родителей на госпитализацию, обследование и лечение ребенка.
У госпитализированных детей с подозрением на пневмонию или установленным диагнозом «Пневмония» перед назначением эмпирической антимикробной терапии проводилось микробиологическое (культуральное) исследование отделяемого с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы с определением чувствительности возбудителя к антибиотикам и другим лекарственным препаратам, согласно СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней» Глава XL. Профилактика внебольничных пневмоний – п. 3065 [5].
С помощью программы Statistica 10,0 (StatSoft, США) была проведена статистическая обработка данных. Все результаты приведены в виде медианы и 25%-ного и 75%-ного квартилей: Ме [Q1; Q3 с учётом отсутствия нормальности распределения переменных.
Результаты
Число детей с ВП, госпитализированных в педиатрическое отделение №1 ГБУЗ РБ ГДКБ №17, было максимальным в декабре–апреле и минимальным в июне–сентябре соответственно (рис. 1).
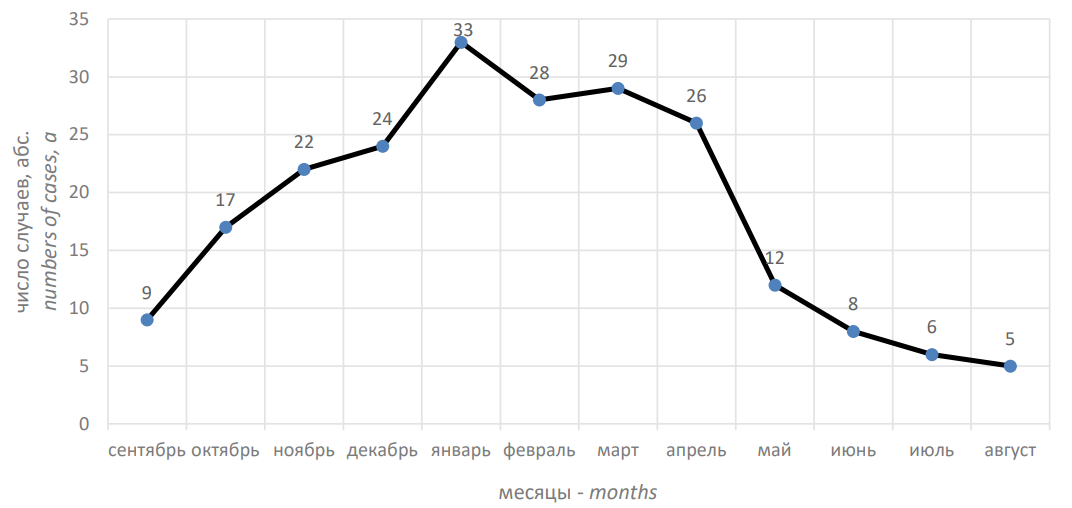
Рисунок 1. Число детей с внебольничной пневмонией за 12 месяцев
Figure 1. Number of children with community-acquired pneumonia over 12 months
Основные параметры изученной выборки пациентов представлены в таблице 1.
Таблица / Table 1
Клинико-анамнестическая характеристика детей
Clinical and anamnestic characteristics of children
|
Параметры детей Children's parameters |
Медиана и значения 25% и 75%-квартилей: Ме [Q1; Q3] Median and 25% and 75% quartile values: Me [Q1; Q3] |
Количество детей (абс./%) Amount of children (abs./%) |
|
Демографические Demographic |
|
|
|
возраст age |
2,2 [ 8 мес.; 3,0 года] года |
|
|
пол sex |
|
|
|
мальчики boys |
|
114 / 52,05 |
|
девочки girls |
|
105 / 47,95 |
|
Перинатальный анамнез Perinatal history |
|
|
|
срок родов due date |
40 [ 37;40] недель |
|
|
вес при рождении birth weight |
3305 [ 2890; 3850] г |
|
|
естественный способ родов natural way of childbirth |
|
152 / 69,41 |
|
роды путем кесарева сечения birth by cesarean section |
|
67 / 30,59 |
|
грудное вскармливание breast-feeding |
|
172 / 78,54 |
|
искусственное вскармливание artificial feeding |
|
47 / 21,46 |
|
Сопутствующие заболевания Accompanying illnesses |
|
|
|
дефицитная анемия различной степени тяжести deficiency anemia of varying severity |
|
57/ 26,03 |
|
отит otitis |
|
31 / 14,16 |
|
риносинусит rhinosinusitis |
|
25/ 11,42 |
|
синдром прорезывания зубов teething syndrome |
|
14 / 6,39 |
|
ГИП ЦНС GIP CNS |
|
12 / 5,48 |
|
атопический дерматит atopic dermatitis |
|
11 /5,02 |
|
ВПС без нарушений гемодинамики CHD without hemodynamic disturbances |
|
6 / 2,74 |
|
Данные рентгенографии (инфильтрация лёгочной ткани) органов грудной клетки X-ray data (infiltration of pulmonary tissue) of the chest organs |
|
|
|
очаговая focal |
|
65 / 29,68 |
|
сегментарная segmental |
|
92 / 42,01 |
|
полисегментарная polysegmental |
|
55 / 25,11 |
|
долевая shared |
|
7 / 3,19 |
|
Наличие бронхообструктивного синдрома Presence of broncho-obstructive syndrome |
|
25 / 11,41 |
|
Результаты микробиологического (культурального) исследования отделяемого с миндалин и задней стенки глотки Results of microbiological (cultural) examination of discharge from the tonsils and posterior pharyngeal wall |
|
|
|
Микст бактерий Mixed bacteria |
|
27 / 12,33 |
|
Staphylococcus aureus |
|
25 / 11,42 |
|
Klebsiella pneumoniae |
|
8 / 3,65 |
|
Streptococcus pneumoniae |
|
5 / 2,28 |
|
Pseudomonas aeruginosa |
|
5 / 2,28 |
|
Escherichia coli |
|
5 / 2,28 |
|
Moraxella catarrhalis |
|
5 / 2,28 |
|
Serratia marcescens |
|
5 / 2,28 |
|
Enterobacter aerogenes |
|
5 / 2,28 |
|
Acinetobacter baumannii |
|
5 / 2,28 |
|
Candida albicans |
|
10 / 4,57 |
|
Neisseria perflava |
|
56 / 25,57 |
|
Streptococcus oralis |
|
53 / 24,21 |
|
Staphylococcus epidermidis |
|
5 / 2,28 |
Этиологическая структура, по результатам микробиологического (культурального) исследования отделяемого с миндалин и задней стенки глотки, представлена в таблице 1.
Эмпирическая антимикробная терапия внебольничной пневмонии у детей
Согласно собранному на амбулаторном этапе анамнезу, до 73,97% (n=162) детей получало АМТ в течение 5 [ 3; 6] суток. Эмпирическая антимикробная терапия ВП у детей приведена в таблице 2.
Таблица / Table 2
Эмпирическая антимикробная терапия у детей с внебольничной пневмонией
Empirical antimicrobial therapy in children with community-acquired pneumonia
|
Группы антимикробных препаратов Groups of antimicrobial drugs |
Частота назначения Prescription frequency |
||
|
Абс. (n) Abs. (n) |
Относ. (%) Rel. (%) |
||
|
Амбулаторный этап лечения (n=162) Outpatient stage of treatment (n=162) |
|||
|
Перорально Orally |
Амоксициллин/клавуланат Amoxicillin/clavulanate |
57 |
35,19 |
|
Цефиксим Cefixime |
34 |
20,98 |
|
|
Амоксициллин Amoxicillin |
26 |
16,05 |
|
|
Азитромицин Azithromycin |
23 |
14,20 |
|
|
Кларитромицин Clarithromycin |
5 |
3,09 |
|
|
Парентерально Parenterally |
Цефтриаксон Ceftriaxone |
17 |
10,49 |
|
Госпитальный этап лечения (n=219) Hospital stage of treatment (n=219) |
|||
|
Перорально Orally |
Амоксициллин/клавуланат Amoxicillin/clavulanate |
47 |
21,46 |
|
Амоксициллин Amoxicillin |
12 |
5,48 |
|
|
Парентерально Parenterally |
Цефтриаксон Ceftriaxone |
98 |
44,75 |
|
Ампициллин/сульбактам Ampicillin/sulbactam |
51 |
23,29 |
|
|
Цефепим Cefepime |
6 |
2,74 |
|
|
Амикацин Amikacin |
3 |
1,37 |
|
|
Меропенем Meropenem |
2 |
0,91 |
|
Анализ стартовой антимикробной терапии показал (табл. 2), что до обращения в стационар лишь половина пациентов с ВП (51,24%) получала рациональную терапию в виде пероральных форм аминопенициллинов (в том числе ингибиторозащищённых). Остальные 48,76% случаев лечения ВП на амбулаторном этапе требуют критического пересмотра.
Антимикробная терапия в стационарных условиях проводилась в течение 8 [ 7; 10] дней. Эмпирическая антимикробная терапия на госпитальном этапе также нуждается в критическом переосмыслении (табл. 2).
Обсуждение
«Этиологическая структура ВП у детей разнообразна и тесно связана с возрастом ребенка» [1][4]. У детей в возрасте до 3 месяцев ВП чаще ассоциированы с респираторными вирусами и бактериями (Escherichia coli, Chlamydophyla trachomatis, Haemophilus influenzae, Staphylococcus aureus) [1][4]. В возрасте от 3 месяцев до 5 лет доминирует Streptococcus pneumoniae, реже ВП вызывают Haemophilus influenzae и «атипичные бактерии» (Mycoplasma pneumoniae, Chlamydophyla pneumoniae) [1][4]. В возрасте старше 5 лет Streptococcus pneumoniae главенствует, увеличивается роль «атипичных бактерий» [1][4].
В клинической рекомендации по ВП «не рекомендуется проводить микробиологическое (культуральное) исследование отделяемого из полости рта, слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы детям с пневмонией», так как, «во-первых, велика частота носительства Streptococcus pneumoniae, которая может составлять 20–93,4% (у здоровых детей младше 5 лет), а во-вторых, результат этих исследований не всегда коррелирует с этиологическим агентом, вызвавшем ВП» [1]. Однако по требованиям Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека (Роспотребнадзора), согласно СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней» Глава XL. Профилактика внебольничных пневмоний – п. 3065, данное обследование проводилось всем детям с внебольничной пневмонией на момент их госпитализации. Этиологическая структура по результатам микробиологического (культурального) исследования отделяемого с миндалин и задней стенки глотки представлена в табл. 1. В упомянутом СанПиНе указывается, что «предпочтительно исследовать клинический материал из нижних дыхательных путей (мокрота, аспираты), при невозможности их получения исследуется объединённый мазок со слизистой оболочки носоглотки и задней стенки глотки»1. Для некоторых микроорганизмов не характерно развитие бронхолёгочного воспаления. Их выделение из мазков не свидетельствует об их этиологической значимости в развитии ВП. К таким микроорганизмам относятся Neisseria perflava, Streptococcus oralis, Staphylococcus epidermidis.
Эмпирическая антимикробная терапия назначается с учётом предполагаемых возбудителей внебольничной пневмонии у детей [1–3][5]. К сожалению, «довольно часто специалисты неправильно выбирают стартовый антимикробный препарат, назначают в дозах ниже рекомендуемых, не соблюдают сроки назначения при инфекциях дыхательных путей, вызванных атипичной флорой» [4].
Поскольку «в большинстве случаев возбудителем ВП у детей является Streptococcus рneumoniae» [1, 4], «стартовым АМП, согласно клинической рекомендации, у детей с 3-месячного возраста является амоксициллин в пероральной форме и в стандартной дозировке 45–55 мг/кг/сут., разделенной на 2–3 приёма» [4].
В проведённом нами исследовании лишь 16,05% пациентов с ВП получало рациональную терапию в виде пероральных форм аминопенициллинов до госпитализации (табл. 2).
У детей с ВП при выявлении возбудителей, продуцирующих β-лактамазы или при неэффективности стартовой терапии амоксициллином предпочтительны ингибиторозащищенные аминопенициллины (амоксициллин/клавуланат, амоксициллин/сульбактам), цефалоспорины II–III поколения, карбапенемы [1][4]. «В амбулаторных условиях чаще назначают перорально амоксициллин/клавуланат в дозировке 45–60 мг/кг/сут. по амоксициллину, разделённых на 2–3 приёма» [4].
В нашем исследовании амоксициллин/клавуланат на амбулаторном этапе был назначен 35,19% детей при наличии АМТ в течение 3 предыдущих месяцев в анамнезе, что дополнительно следует расценить как рациональную терапию.
Остальные 48,76% случаев нуждались в пересмотре в соответствии с клинической рекомендацией. Например, достаточно частое назначение цефиксима (20,98%) для лечения респираторной патологии является нецелесообразным в связи с его «узким спектром активности (отсутствие антипневмококковой активности) и широким распространением резистентности возбудителей» [1][6]. Назначение таких макролидных антибиотиков, как азитромицин (14,20%) и кларитромицин (3,09%), в качестве стартовой терапии нецелесообразно из-за «высокого уровня резистентности пневмококка к 14- и 15-членным макролидам» [1-3][5].
На госпитальном этапе (табл. 2) пероральные формы аминопенициллинов (в том числе и ингибиторозащищенные) назначались лишь в четверти случаев ВП (26,94%) при отсутствии антибактериальной терапии в анамнезе до обращения в стационар и в схемах «ступенчатой терапии». Отмечается большой удельный вес парентеральных препаратов (73,97%), и предпочтение, к сожалению, отдавалось цефтриаксону (43,38%) из-за удобства способа применения. Ингибиторозащищенные аминопенициллины назначались в два раза реже (23,29%). При недостаточной эффективности АМТ проводилась замена или комбинированное лечение цефепимом (n=6), амикацином (n=3), меропенемом (n=2). Вместе с тем надо учитывать «устойчивость пневмококков к аминогликозидам» [6], поэтому применение амикацина при ВП является нерациональным. «Амикацин наиболее предпочтителен для терапии нозокомиальных пневмоний» [3][6].
Кроме клинических рекомендаций по лечению ВП, существуют специализированные интернет-ресурсы для мониторинга состояния антибиотикорезистентности на территории Российской Федерации [5-7], а также для подбора антимикробной терапии2. Удобные веб-продукты — онлайн-платформы «AMRmap»3 и «AMRbook». Данные платформы можно активно применять как при обучении, так и в реальной практике врача-педиатра «для грамотного выбора АМТ в условиях возрастающей антимикробной резистентности» [2][5-7].
Функциональные возможности онлайн-платформ «AMRmap» и «AMRbook» очень велики, но без краткого пояснения принципа работы сложно донести мысль о значимости их применения на практике.
Выбирая вкладку «Внебольничная пневмония» на онлайн-платформе «AMRbook» можно просмотреть этиологию и эмпирическую АМТ пациентов разных возрастных групп. Haemophilus influenza, Staphylococcus aureus, Streptococcus pneumoniae являются «основными возбудители ВП в возрасте от 6 месяцев до 5 лет». Далее описана АМТ в виде «перорального назначения амоксициллина или амоксициллина с клавулановой кислотой» [1] или «альтернативная терапия цефотаксимом, цефтаролина фосфамилом, цефтриаксоном парентерально в комбинации с азитромицином» [1].
Работая с платформой, вы можете просмотреть (рис. 2) «природную чувствительность предполагаемых возбудителей к АМП».
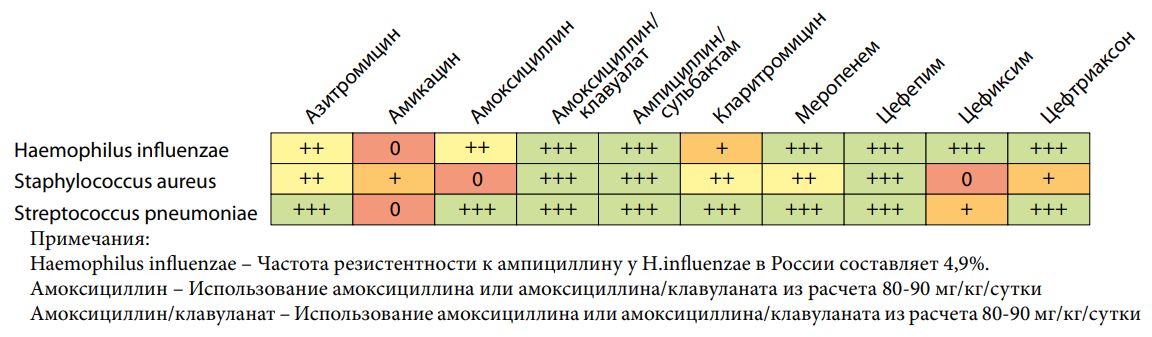
Рисунок 2. AMRbook: Природная чувствительность Haemophilus influenza, Staphylococcus aureus, Streptococcus pneumoniae к антимикробным препаратам, https://amrbook.ru (дата обращения — 04.05.2024)
Figure 2. AMRbook: Natural sensitivity of Haemophilus influenza, Staphylococcus aureus, Streptococcus pneumoniae to antimicrobial drugs, https://amrbook.ru (access date 05.04.2024)
Необходимо помнить, что Streptococcus pneumoniae не чувствителен к амикацину, цефиксиму, поскольку препараты применяются в «схемах терапии ВП у детей нерационально» [1][3], то есть без учёта данного обстоятельства.
Выбор интересующих параметров на карте антимикробной резистентности (AMRmap) поможет наглядно продемонстрировать резистентность Streptococcus pneumoniae к различным АМП (рис. 3).
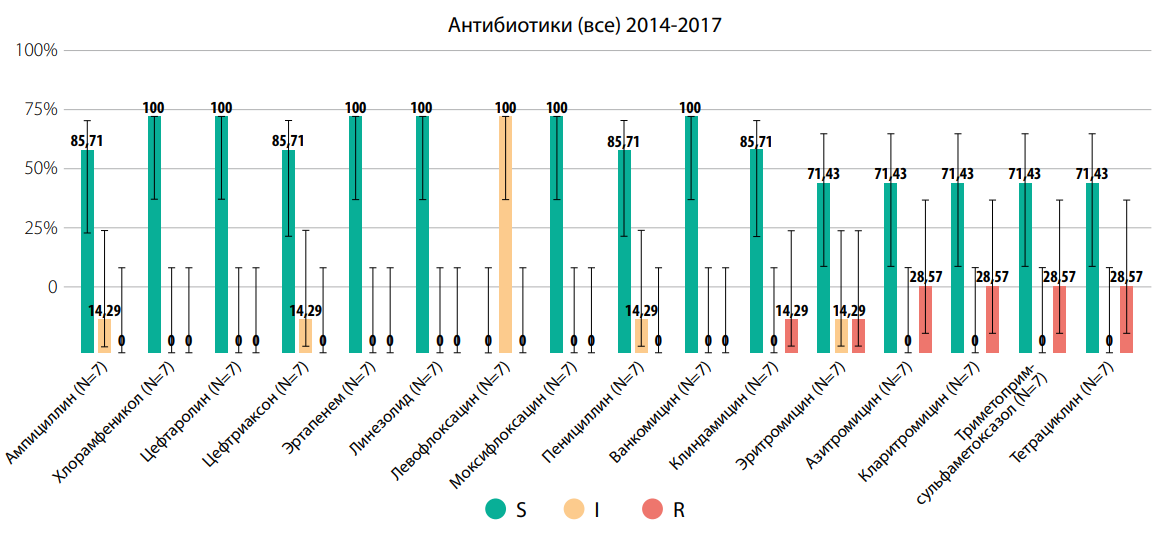
Рисунок 3. AMRmap: Резистентность Streptococcus pneumoniae к антимикробным препаратам на примере детского населения с внебольничной пневмонией г. Пермь Пермского края, https://map.antibiotic.ru (дата обращения — 04.05.2024)
Figure 3. AMRmap: Resistance of Streptococcus pneumoniae to antimicrobial drugs using the example of the child population with community-acquired pneumonia in Perm, Perm region, https://map.antibiotic.ru (access date — 05.04.2024)
На диаграмме (рис. 3) представлена резистентность Streptococcus pneumoniae детского населения с ВП Пермского края к азитромицину и кларитромицину по 28,57%, а также к эритромицину и клиндамицину по 14,29% соответственно. Высокая резистентность Streptococcus pneumoniae, к сожалению, «не позволяет использовать макролиды в качестве препаратов выбора» [1][3]. Поэтому они рассматриваются экспертами как «препараты выбора при доказанной/предполагаемой атипичной этиологии ВП» [1][3].
По мнению авторов, применение онлайн-платформ «AMRmap» и «AMRbook» в практике врача-педиатра, а также хорошо спланированные образовательные мероприятия повысят эффективность антимикробной терапии внебольничной пневмонии у детей.
Заключение
Анализ стартовой антимикробной терапии на амбулаторном этапе показал, что назначение аминопенициллинов (16,05%) и ингибиторозащищенных аминопенициллинов (35,19%) следует расценить как рациональную терапию. Остальные 48,76% случаев назначения АМП на амбулаторном этапе требуют критического пересмотра. Нецелесообразным следует считать назначение цефиксима (20,98%) в связи с отсутствием антипневмококковой активности и макролидных антибиотиков (азитромицин, кларитромицин) в связи с широким распространением резистентности пневмококка.
Пероральные формы антимикробных препаратов на госпитальном этапе назначались только у четверти пациентов с ВП (26,94%) лишь при отсутствии антибактериальной терапии в анамнезе или в схемах «ступенчатой терапии». Отмечался большой удельный вес парентеральных препаратов (73,97%) с предпочтением цефтриаксона (43,38%) из-за удобства способа применения. Ингибиторозащищенные аминопенициллины назначались в два раза реже (23,29%).
Проблемы выбора АМП у детей с ВП формируют запросы специалистов на дополнительные образовательные программы. Хорошо спланированные образовательные мероприятия, в том числе и с использованием онлайн-платформы «AMRmap» и «AMRbook», их широкое применение в практике врача-педиатра, по мнению авторов, повысят эффективность антимикробной терапии внебольничной пневмонии у детей.
1. Постановление Главного государственного санитарного врача РФ от 28.01.2021 N 4 "Об утверждении санитарных правил и норм СанПиН 3.3686-21 "Санитарно-эпидемиологические требования по профилактике инфекционных болезней"
2. AMRbook: Справочник по антимикробной терапии. [Электронный ресурс]. https://amrbook.ru/ (дата обращения 04.05.2024).
3. AMRmap: онлайнплатформа анализа данных резистентности к антимикробным препаратам в России. [Электронный ресурс]. http://map.antibiotic.ru/ (дата обращения 04.05.2024).
Список литературы
1. Пневмония (внебольничная). Клинические рекомендации. М.; 2022. Pnevmoniya (vnebol`nichnaya).
2. Иванчик Н.В., Чагарян А.Н., Сухорукова М.В., Козлов Р.С., Дехнич А.В. и др. Антибиотикорезистентность клинических штаммов Streptococcus pneumoniae в России: результаты многоцентрового эпидемиологического исследования «ПеГАС 2014–2017». Клиническая микробиология и антимикробная химиотерапия. 2020; 22(1):40-45 https://doi.org/10.36488/cmac.2020.1.40-45
3. Файзуллина Р.М., Шангареева З.А., Санникова А.В., Мухаметзянов А.М., Зайцев С.В., и др. Особенности внебольничной пневмонии у детей первых пяти лет жизни. Практическая пульмонология. 2019;(4):30-36 eLIBRARY ID: 42699180 EDN: CFONYD
4. Зайцева С.В., Зайцева О.В. Современные рекомендации по выбору антибактериального препарата у детей с внебольничными пневмониями. Медицинский Совет. 2022;(6):158-165. https://doi.org/10.21518/2079-701X-2022-16-6-158-165
5. Кузьменков А.Ю., Виноградова А.Г., Трушин И.В., Эйдельштейн М.В., Авраменко А.А., и др. AMRmap – система мониторинга антибиотикорезистентности в России. Клиническая микробиология и антимикробная химиотерапия. 2021;23(2):198-204. https://doi.org/10.36488/cmac.2021.2.198-204
6. Страчунский Л.С., Козлов С.Н. Современная антимикробная химиотерапия. Руководство для врачей. М.: Боргес; 2002.
7. Виноградова А.Г., Кузьменков А.Ю. Практическое применение AMRmap: элементы подхода «от общего к частному» на примере Klebsiella pneumoniae. Клиническая микробиология и антимикробная химиотерапия. 2019;21(2):181-186. https://doi.org/10.36488/cmac.2019.2.181-186
Об авторах
З. А. ШангарееваРоссия
Шангареева Зилия Асгатовна, к.м.н., доцент кафедры факультетской педиатрии и неонатологии
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Р. М. Файзуллина
Россия
Файзуллина Резеда Мансафовна, д.м.н., профессор кафедры факультетской педиатрии и неонатологии
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
А. В. Санникова
Россия
Санникова Анна Владимировна, к.м.н., доцент кафедры факультетской педиатрии и неонатологии
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
А. Ф. Мананова
Россия
Мананова Альбина Фаритовна, заведующая педиатрическим отделением
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
О. Л. Березина
Россия
Березина Олеся Леонидовна, ординатор 2 года кафедры факультетской педиатрии и неонатологии
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
О. В. Исламгулова
Россия
Исламгулова Ольга Викторовна, ординатор 2 года кафедры факультетской педиатрии и неонатологии
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Л. В. Перерва
Россия
Перерва Людмила Вадимовна, ординатор 2 года кафедры факультетской педиатрии и неонатологии
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
А. В. Ларина
Россия
Ларина Анна Владимировна, ординатор 1 года кафедры факультетской педиатрии и неонатологии
Уфа
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Рецензия
Для цитирования:
Шангареева З.А., Файзуллина Р.М., Санникова А.В., Мананова А.Ф., Березина О.Л., Исламгулова О.В., Перерва Л.В., Ларина А.В. Проблемы выбора антимикробной терапии у детей раннего возраста с внебольничной пневмонией. Медицинский вестник Юга России. 2025;16(1):74-80. https://doi.org/10.21886/2219-8075-2025-16-1-74-80
For citation:
Shangareeva Z.A., Faizullina R.M., Sannikova A.V., Mananova A.F., Berezina O.L., Islamgulova O.V., Pererva L.V., Larina A.V. Problems of choosing antimicrobial therapy in young children with community-acquired pneumonia. Medical Herald of the South of Russia. 2025;16(1):74-80. (In Russ.) https://doi.org/10.21886/2219-8075-2025-16-1-74-80







































