Перейти к:
Первичная лимфангиома, лимфедема нижней конечности плода в практике УЗИ
https://doi.org/10.21886/2219-8075-2022-13-3-188-192
Аннотация
Научно обоснованные и экспериментально подтверждённые данные о морфогенезе лимфатической системы необходимы для уточнения критических периодов развития, характеризующихся повышенным риском возникновения врожденных аномалий лимфатической системы, чтобы планировать и осуществлять эффективную профилактику, диагностику и коррекцию связанных с этим отклонений. Среди изученных аномалий лимфатических сосудов наиболее часто упоминается лимфангиома — врождённая доброкачественная опухоль, состоящая из множества кист различных размеров. Обнаружение первичной лимфангиомы плода на ранних сроках внутриутробного развития встречается крайне редко. Цель исследования — сообщение о случае ранней диагностики врожденной кистозной лимфангиомы и лимфедемы левой нижней конечности плода. Врождённая (первичная) периферическая лимфедема, лимфангиома конечностей связана с пороком развития лимфатической системы. Учитывая тот факт, что оперативные методы коррекции всех видов первичных лимфедем считаются необоснованными и неэффективными, основного внимания требует своевременное выявление данного врожденного порока развития в ходе скриннинговых исследований плода и выдача рекомендаций по ведению беременности, вплоть до прерывания по медицинским показаниям. Необходимо ставить вопрос о генетическом консультировании пары и проведении необходимых генетических исследований. Использование современных методов диагностики позволяет проводить профилактику и лечение отклонений в развитии лимфатической системы на более ранних сроках внутриутробного периода.
Для цитирования:
Аксенова О.А., Чаплыгина Е.В., Каплунова О.А., Бедарев В.Г., Бедарев Г.В., Вартанова О.Т. Первичная лимфангиома, лимфедема нижней конечности плода в практике УЗИ. Медицинский вестник Юга России. 2022;13(3):188-192. https://doi.org/10.21886/2219-8075-2022-13-3-188-192
For citation:
Aksenova O.A., Chaplygina E.V., Kaplunova O.A., Bedarev V.G., Bedarev G.V., Vartanova O.T. Primary lymphangioma, lymphedema of the lower limb of the fetus in the practice of ultrasound. Medical Herald of the South of Russia. 2022;13(3):188-192. (In Russ.) https://doi.org/10.21886/2219-8075-2022-13-3-188-192
Введение
Патология лимфатической системы у новорожденных детей — малоизученная проблема в неонатологии, представляющая сложность в дифференциальной диагностике. Наиболее известные аспекты этой проблемы находятся на пересечении учений об иммунитете, инфекциях, врождённых и приобретенных иммунодефицитных состояниях, патологии лимфоидных органов. Однако патология лимфатического русла, в том числе врождённые аномалии лимфатических сосудов у новорождённых считаются редким отклонением, и практические врачи зачастую незнакомы с особенностями их диагностики и патогенеза [1].
Лимфатическая система, по классическим представлениям, изложенным в отечественной и иностранной учебной литературе, состоит из лимфатических сосудов и узлов, являясь частью сосудистой системы. Она дополняет венозную систему, участвуя в дополнительном дренаже жидкости [2].
С точки зрения онтогенеза, в настоящее время благодаря современным генетическим и иммунологическим методикам, а также возможности проводить live-исследования на биологических моделях in vivo окончательно утвердилась смешанная модель происхождения лимфатической системы (из эндотелиальных клеток кардинальной вены и других ангиобластов мезенхимы с отличительным набором маркеров, из пока неустановленных источников). Это говорит о гораздо большей сложности эмбриогенеза лимфатической системы, чем считалось ранее [3][4][5].
Среди изученных аномалий лимфатических сосудов наиболее часто упоминается лимфангиома — врождённая доброкачественная опухоль, состоящая из множества кист различных размеров, встречается значительно реже, чем гемангиома, и составляет не более 10–12% от всех доброкачественных новообразований у детей, наиболее часто располагается в области шеи (95%) [6]. По другим данным (N. Anderson и J. Kennedy, 1991), 75% лимфангиом располагается в области шеи, 20% — в подмышечной области, 2% — в брюшной полости и ретроперитонеально, 2% поражают конечности и кости и 1% — средостение [7].
По данным J. E. Losanoff и I. Wani, частота указанной патологии составляет от 1 на 20 тыс. до 1 на 250 тыс. поступлений в хирургический стационар [8][9]. Обычно лимфангиома возникает в конце первого и (или) начале второго триместра беременности. В 62% случаев она ассоциирована с хромосомными аномалиями плода и новорождённого, чаще с синдромом Тернера. Происхождение этой опухоли до конца не выяснено. Считается, что этиологическим фактором может являться травма или аномалия развития лимфатической системы [10].
Лимфедема — это хроническое заболевание лимфатической системы, приводящее к стойкому и прогрессивному увеличению размеров поражённого органа за счёт скопления жидкости с высоким содержанием белка в интерстициальном пространстве, преимущественно в подкожно-жировой клетчатке, вследствие нарушения транспорта лимфы по лимфатическим сосудам [11]. Согласно этиологической классификации [12], лимфедема может быть первичной и вторичной. Причиной первичной лимфедемы являются врождённые аномалии строения лимфатической системы, такие как аплазия, гипо- или гиперплазия сосудов. В 80% случаев причиной первичной лимфедемы является облитерация дистальных лимфатических сосудов, в 10% случаев — окклюзия проксимальных лимфатических сосудов брюшной полости и малого таза, а в 10% отмечается несостоятельность клапанов лимфатических сосудов. Чаще при первичной лимфедеме поражается одна конечность. При поражении обеих конечностей отмечается асимметрия. Встречается она чаще у девочек — 70–80% случаев [12]. Есть мнение [3], что такая закономерность локализации первичной лимфедемы объясняется частичным происхождением лимфатичекой системы из бипотенных ангиобластов мезенхимы: обнаружены факты, свидетельствующие об уменьшении вовлечённости в эмбриогенез лимфатической системы невенозных источников развития в каудальных отделах плода по сравнению с краниальными отделами. Это является возможным объяснением того факта, что в начальном периоде первичные лимфедемы почти исключительно поражают нижние конечности [3][5].
Первичная лимфедема может проявиться как при рождении ребенка (врождённая первичная лимфедема), так и в любом возрасте, но чаще всего в пубертатный период. Известно, что первичную лимфедему лечить оперативными методами по меньшей мере неэффективно, а методы иссечения мягких тканей (липодерматофасцэктомия) рассматриваются как членовредительство [11]. Молекулярные механизмы развития лимфатической системы являются звеньями патогенеза многих заболеваний из группы первичных лимфедем, и влияние на эти звенья с помощью генной терапии в данный момент считается наиболее целесообразным подходом [3]. В таких условиях особую значимость приобретает своевременное выявление врожденной лимфопатологии с применением неинвазивных или малоинвазивных методов исследования. Ультразвуковые методики относятся к методам первой диагностической линии, это простой, доступный метод, позволяющий определить протяжённость и размер поражения, оценить структуру, локализацию, определить наличие или отсутствие кровотока в зоне поражения, что позволяет дифференцировать лимфатическую мальформацию от мальформации кровеносных сосудов [10][13][14].
Скрининговое ультразвуковое исследование в РФ в соответствии с приказом МЗ РФ от 1 ноября 2012 г. № 572н проводится трёхкратно: при сроках беременности 11–14 недель, 18–21 неделю и 30–34 недели1.
Главной целью рутинного ультразвукового исследования в середине второго триместра беременности является обеспечение точной диагностической информации для оптимального ведения беременности и наилучшего исхода для матери и плода. Другой целью является обнаружение врожденных пороков развития и многоплодной беременности [13].
Хотя большинство врождённых пороков выявляются при ультразвуковом исследовании, надо иметь в виду, что некоторые аномалии могут быть пропущены даже при использовании новейшего оборудования специалистами высокого профессионального уровня. Кроме того, некоторые пороки могут манифестировать в более поздние сроки беременности [14].
Эффективность использования метода эхографии в диагностике врождённых аномалий составляет 70–80%. Данный метод визуализации позволяет обнаружить анатомические изменения у плода и на основании выявленной картины ставить диагноз. Однако определённая группа врождённых аномалий не сопровождается грубыми анатомическими отклонениями, либо эти изменения не столь выражены, и на них не обращают должного внимания при рутинном ультразвуковом исследовании (стигмы дисэмбриогенеза) [13].
Нами был проанализирован следующий клинический случай.
Описание клинического случая
Пациентка М., 37 лет, обратилась в клинику при сроке беременности 20–21 недель для проведения скринингового ультразвукового исследования. Данная беременность — пятая, предыдущие беременности закончились срочными родами без особенностей. Акушерский, соматический, эпидемиологический, аллергологический анамнез не отягощён.
Исследование проводилось на аппарате SonoAce R7 (компании Samsung Medison) высокого класса, конвексным датчиком 2–8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода — мужской.
При исследовании у плода выявлен отёк левой нижней конечности. Обнаружено кистозное образование. Толщина области голени левой нижней конечности составила 2,3 см с множественными кистозными включениями; толщина области бедра левой нижней конечности — 2,3 см с кистозными включениями. Обнаружен выраженный отёк левой стопы плода, толщина стопы — 1,8 см, также с кистозными включениями (рис. 1). Толщина правой нижней конечности не изменена, голень — 1,4 см, бедро — 2 см, стопа — 1,1 см (рис. 2а, б). В тазу слева определялись множественные кистозные включения. Пациентка была направлена на консультацию в ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. ак. В. И. Кулакова» Министерства здравоохранения РФ, где было выдано следующее заключение: плод в поперечном положении, его размеры соответствуют 21-й неделе беременности, у плода кистозная лимфангиома левой нижней конечности с вовлечением таза, бедра, голени и стопы. Ультразвуковая картина патогномонична для кавернозной лимфангиомы. Рекомендовано проведение врачебного консилиума и консультация перинатального хирурга.
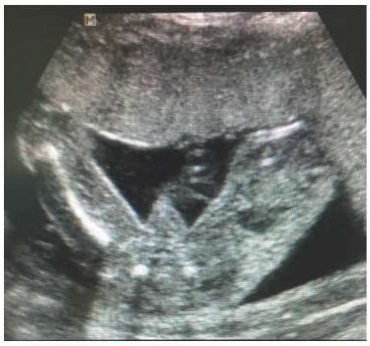
Рисунок 1. Сонограмма плода с лимфедемой левой нижней конечности, вид снизу.
Figure 1. Sonogram of a fetus with lymphedema of the left lower limb, bottom view.
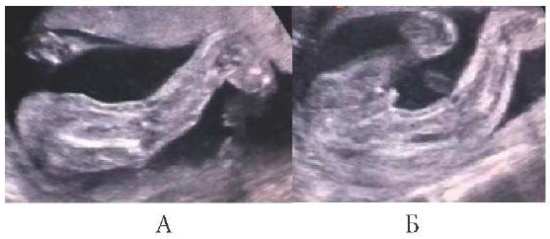
Рисунок 2. Сонограмма плода с лимфедемой левой нижней конечности, вид слева
(А — левая нижняя конечность с лимфедемой; Б — левая нижняя конечность с лимфедемой и правая неизменённая конечность плода)
Figure 2. Sonogram of a fetus with lymphedema of the left lower limb, left view
(A — left lower limb with lymphedema; B — the left lower limb with lymphedema and the right unmodified limb of the fetus).
Для уточнения диагноза была проведена внутриутробная МР-томография тела плода с заключением: беременность (21-я неделя), МР-картина забрюшинного жидкостного образования справа (лимфангиома?) с возможным вовлечением ягодичной области и правой нижней конечности (следует дифференцировать с лимфостазом и отёком плода). Рекомендована консультация детского хирурга.
После всех консультаций был назначен врачебный консилиум, который провели специалисты ФГБУ «НЦАГиП им. В. И. Кулакова». Предварительно выполнено повторное УЗИ плода со следующим заключением: прогрессирующая беременность (20–21-я неделя), врождённый порок развития плода, в забрюшинном пространстве справа визуализируется жидкостное многокамерное образование размерами 34/20 мм, кровоток не регистрируется (лимфангиома), отёк мягких тканей левой нижней конечности. По итогам консилиума поставлен диагноз «Врождённый порок развития плода, кистозная лимфангиома, лимфедема левой нижней конечности (с вовлечением таза, бедра, голени, стопы). Синдром Протея».
По результатам врачебного консилиума, учитывая крайне неблагоприятный прогноз для жизни и развития плода, а также тяжесть и распространённость опухолевого процесса, рекомендовано прерывание беременности.
Диагноз «Лимфангиома кавернозная» был подтверждён при патологоанатомическом исследовании.
Заключение
Механизмы становления вариантов нормального строения и возникновения аномалий лимфатической системы человека до настоящего времени находятся в стадии изучения, выводы по результатам таких исследований зачастую спорны и противоречивы, причиной тому является сложный комбинаторный эмбриогенез лимфатических сосудов и лимфоидных органов. Научно обоснованные и экспериментально подтверждённые данные о морфогенезе лимфатической системы необходимы для уточнения критических периодов развития, характеризующихся повышенным риском возникновении врождённых аномалий лимфатической системы, чтобы планировать и осуществлять эффективную профилактику, диагностику и коррекцию связанных с этим отклонений.
Врождённая (первичная) периферическая лимфедема, лимфангиома конечностей связана с пороком развития лимфатической системы. Учитывая тот факт, что оперативные методы коррекции всех видов первичных лимфедем считаются необоснованными и неэффективными, основного внимания требует своевременное выявление данного врожденного порока развития в ходе скриннинговых исследований плода и выдача рекомендаций по ведению беременности, вплоть до прерывания по медицинским показаниям. Необходимо ставить вопрос о генетическом консультировании пары и проведении необходимых генетических исследований.
1. Скворцова В.И. Приказ Министерства здравоохранения Российской Федерации от 1 ноября 2012 г. № 572н" Об утверждении Порядка оказания медицинской помощи по профилю" акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)"
Список литературы
1. Мумладзе Э.Б., Еремеева А.В., Литвак М.М. Трудности диагностики отёчного синдрома у детей раннего возраста. Трудный пациент. 2007;5(2):17-18.
2. Шведавченко А.И., Оганесян М.В. Некоторые аспекты анатомии лимфатической системы. Журнал анатомии и гистопатологии. 2015;4(3):137-138. DOI: 10.18499/2225-7357-2015-4-3-137-138
3. Дудников А.В., Байтингер В.Ф., Курочкина О.С. Развитие лимфатической системы в естественно-историческом аспекте. Часть 2. Вопросы реконструктивной и пластической хирургии. 2019;22(2):79-88. DOI: 10.17223/1814147/69/10
4. Петренко, Е.В. Начальные этапы развития лимфатической системы в онтогенезе. История исследований в России. Бюллетень науки и практики. 2018;4(2):73–109. DOI 10.5281/zenodo.1173124
5. Hen G, Nicenboim J, Mayseless O, Asaf L, Shin M, et al. Venous-derived angioblasts generate organ-specific vessels during zebrafish embryonic development. Development. 2015;142(24):4266-78. DOI: 10.1242/dev.129247.
6. Оксеньчук Т.В., Белкова Т.Н., Кривцова Л.А., Каташова Е.Н., Храпов Д.В., и др. Случай врожденной лимфедемы в неонатальной практике. Педиатрия им. Г.Н. Сперанского. 2015;94(1):149-152.
7. Anderson NG, Kennedy JC. Prognosis in fetal cystic hygroma. Aust N Z J Obstet Gynaecol. 1992;32(1):36-9. DOI: 10.1111/j.1479-828x.1992.tb01895.x.
8. Losanoff JE, Kjossev KT. Mesenteric cystic lymphangioma: unusual cause of intra-abdominal catastrophe in an adult. Int J Clin Pract. 2005;59(8):986-7. DOI: 10.1111/j.1368-5031.2005.00554.x.
9. Wani I. Mesenteric lymphangioma in adult: a case series with a review of the literature. Dig Dis Sci. 2009;54(12):2758-62. DOI: 10.1007/s10620-008-0674-3.
10. Корбут И.А., Захаренкова Т.Н., Накамура Т., Хирома Т. Лимфангиома в практике акушера-гинеколога. Проблемы здоровья и экологии. Москва, 2016:108-112.
11. Макарова В. С. Первичная и вторичная врожденная лимфедема у детей. Вестник лимфологии. 2014;(4):29-37. eLIBRARY ID: 25029438
12. Захарова И.Н., Макарова В.С., Творогова Т.М., Мумладзе Э.Б., Андрюхина Е.Н. Лимфедемы в практике педиатра. Вопросы практической педиатрии. 2010;5(6):37-42. eLIBRARY ID: 15575832
13. Плоцкий А. Р., Драбович Т. В. Ошибки и трудности в диагностике пороков развития при ультразвуковом исследовании. Журнал Гродненского государственного медицинского университета. 2005;3(11):230-232. eLIBRARY ID: 19091778
14. Shamshirsaz AA, Stewart KA, Erfani H, Nassr AA, Sundgren NC, et al. Cervical lymphatic malformations: Prenatal characteristics and ex utero intrapartum treatment. Prenat Diagn. 2019;39(4):287-292. DOI: 10.1002/pd.5428
Об авторах
О. А. АксеноваРоссия
Аксенова Ольга Александровна - кандидат медицинских наук, доцент кафедры нормальной анатомии.
Ростов-на-Дону.
Конфликт интересов:
Конфликт интересов отсутствует
Е. В. Чаплыгина
Россия
Чаплыгина Елена Викторовна - доктор медицинских наук, профессор, заведующая кафедрой нормальной анатомии.
Ростов-на-Дону.
Конфликт интересов:
Конфликт интересов отсутствует
О. А. Каплунова
Россия
Каплунова Ольга Антониновна – доктор медицинских наук, профессор кафедры нормальной анатомии.
Ростов-на-Дону.
Конфликт интересов:
Конфликт интересов отсутствует
В. Г. Бедарев
Россия
Бедарев Василий Григорьевич - обучающийся педиатрического факультета.
Ростов-на-Дону.
Конфликт интересов:
Конфликт интересов отсутствует
Г. В. Бедарев
Россия
Бедарев Григорий Васильевич - главный врач МЦ «Рождение», врач акушер-гинеколог, УЗД.
Волгодонск Ростовская область.
Конфликт интересов:
Конфликт интересов отсутствует
О. Т. Вартанова
Россия
Вартанова Ольга Тарасовна – кандидат медицинских наук, доцент кафедры нормальной анатомии.
Ростов-на-Дону.
Конфликт интересов:
Конфликт интересов отсутствует
Рецензия
Для цитирования:
Аксенова О.А., Чаплыгина Е.В., Каплунова О.А., Бедарев В.Г., Бедарев Г.В., Вартанова О.Т. Первичная лимфангиома, лимфедема нижней конечности плода в практике УЗИ. Медицинский вестник Юга России. 2022;13(3):188-192. https://doi.org/10.21886/2219-8075-2022-13-3-188-192
For citation:
Aksenova O.A., Chaplygina E.V., Kaplunova O.A., Bedarev V.G., Bedarev G.V., Vartanova O.T. Primary lymphangioma, lymphedema of the lower limb of the fetus in the practice of ultrasound. Medical Herald of the South of Russia. 2022;13(3):188-192. (In Russ.) https://doi.org/10.21886/2219-8075-2022-13-3-188-192







































