Перейти к:
Манифестация электрокардиографических признаков синдрома Бругада на фоне терапии антиаритмическим препаратом Iс класса Этацизином
https://doi.org/10.21886/2219-8075-2021-12-4-62-66
Аннотация
Представлено клиническое наблюдение пациента с манифестированным синдромом Бругада на фоне лечения антиаритмическим препаратом Iс класса этацизином. Особенностью этого случая является полное исчезновение ЭКГ-признаков синдрома Бругада и нормализация ЭКГ после отмены препарата. Врачу функциональной диагностики важно своевременно обращать внимание на Бругада-паттерн ЭКГ и рассматривать подобные изменения не только в связи с субэпикардиальной ишемией и возможным повреждением миокарда.
Для цитирования:
Сазонова Ю.Н. Манифестация электрокардиографических признаков синдрома Бругада на фоне терапии антиаритмическим препаратом Iс класса Этацизином. Медицинский вестник Юга России. 2021;12(4):62-66. https://doi.org/10.21886/2219-8075-2021-12-4-62-66
For citation:
Sazonova Yu.N. Manifestation of electrocardiographic signs of the Brugadа syndrome in the setting of therapy with class Ic antiarrhythmic drug Ethacizine. Medical Herald of the South of Russia. 2021;12(4):62-66. (In Russ.) https://doi.org/10.21886/2219-8075-2021-12-4-62-66
Введение
«Синдром Бругада (СБ) — одно из заболеваний с крайне высоким риском внезапной сердечной смерти (ВСС) в молодом возрасте»1. Основным диагностическим проявлением СБ служит формирование типичного паттерна на электрокардиограмме (ЭКГ) в правых прекордиальных отведениях (V1–V3), иногда в сочетании с блокадой правой ножки пучка Гиса. Особенность СБ заключается в том, что типичный паттерн ЭКГ, лежащий в основе диагноза, часто носит транзиторный характер или выявляется непосредственно перед развитием угрожающих жизни аритмий, индуцируется лекарственными препаратами или физическими факторами (гипертермия). В настоящем наблюдении мы приводим случай проявления СБ (ЭКГ 1 типа) на фоне терапии антиаритмическим препаратом Iс класса этацизином.
Синкопальные пациенты со спонтанной ЭКГ 1 типа потенциально должны быть отнесены к группе высокого риска, а бессинкопальные пациенты со спонтанной ЭКГ 1 типа — к группе промежуточного риска.
«Клинический мониторинг частоты спонтанного подъёма сегмента ST и изменения его морфологии целесообразно проводить как у симптомных пациентов, так и у пациентов без клинических проявлений заболевания, а также у их ближайших родственников, особенно в тех случаях, когда подъём сегмента ST развивается только в результате выполнения провокационных фармакологических проб или на фоне приёма антиаритмических препаратов»1.
Клинический случай
Больная К., 61 год, обратилась в клинику 31.10.2019 с жалобами на перебои в работе сердца, чувство нехватки воздуха, колющие боли в груди без связи с нагрузкой, повышение АД 150\90 мм рт.ст. (раб. 120\80).
Анамнез. Такие жалобы беспокоят с июля 2019 г. Принимает индап 2,5 мг/сутки, вамлосет 5/160 мг/сутки, ливазо 2 мг/сутки, этацизин 50 мг 1/2 таб. 3 раза в день. Хронические заболевания — сахарный диабет 2 типа. Со слов пациентки, пароксизм желудочковой тахикардии в анамнезе. Наследственность: у матери инфаркт миокарда (ИМ), у отца ишемическая болезнь сердца (ИБС).
Объективный осмотр. Рост — 170 см, вес — 73 кг, ИМТ — 27, АД — 120\80 мм рт.ст., частота сердечных сокращений (ЧСС) — 85 в минуту, частота дыхательных движений (ЧДД) — 18 в минуту. Состояние больной — удовлетворительное. В лёгких дыхание везикулярное, проводится во все отделы, хрипов нет. Тоны сердца приглушены. Симптом поколачивания — отрицательный с обеих сторон. Физиологические отправления в норме. Голени пастозны.
Обследование. УЗИ сердца — уплотнение стенки аорты, коэффициент атерогенности (КА). Увеличение массы миокарда. Диастолическая дисфункция левого желудочка (ДДЛЖ) — 1 ст. На ЭКГ в покое ритм синусовый с частотой сердечных сокращений (ЧСС) 79 в мин., признаки гипертрофии левого желудочка (ГЛЖ), PQ = 180 мс, QRS = 92 мс, QT = 400 мс. Патологических изменений сегмента ST нет. Регистрируются частые вентрикулярные экстрасистолы по типу блокады левой ножки пучка Гиса. Холтер ЭКГ: ритм синусовый с ЧСС 43–87, частая желудочковая экстрасистолия (ЖЭ) — 1134.
Диагноз — «Ишемическая болезнь сердца (ИБС). Аритмический вариант. Нарушение ритма сердца (НРС) по типу частой ЖЭ. Градация по Лауну IVа. Гипертоническая болезнь III ст., достигнутая 2 ст., риск 4. Хроническая сердечная недостаточность (ХСН) 2а фунционального класса (ФК) 2. Код в международной классификации болезней (МКБ) — 10 20.8».
Больной было рекомендовано следующее лечение:
- Индап — 2,5 мг утром.
- Этацизин — 50 мг (1 таб.) 3р./сутки.
- Вамлосет — 5\160 мг днем.
- Ливазо — 2 мг вечером.
- Кардиомагнил — 75 мг утром.
- Омакор —1 кап. 1 раз в день, 1 мес.
При повторном обращении в клинику 14.11.2020 г. было выявлено следующее: пациентка продолжает предъявлять жалобы на сердцебиения, повышение АД 170\90 мм рт.ст. (раб. 120\80). Принимает индап 2,5, вамлосет 5\160 мг, Ливазо 2 мг, этацизин 50 мг (1 таб.) 3 раза в сутки.
Объективный осмотр. Рост — 170 см, вес — 73 кг, ИМТ — 27, АД — 130\80 мм рт.ст, ЧСС — 85 в минуту, ЧДД — 18 в минуту. Состояние удовлетворительное. В лёгких дыхание везикулярное, проводится во все отделы, хрипов нет. Тоны сердца приглушены. Симптом поколачивания — отрицательный с обеих сторон. Физиологические отправления в норме. Отёков нет. При обследовании выявлено: УЗИ сердца (14.11.2020) — ГЛЖ, ДДЛЖ 1 типа, фракция выброса (ФВ) 62%.
ЭКГ (14.11.2020): ритм синусовый с ЧСС 80 в мин. Электрическая ось сердца (ЭОС) — горизонтальная. ЭКГ — признаки синдрома Бругада. Дифференцировать с очаговыми изменениями, субэпикардиальной ишемией передне-перегородочной области ЛЖ. Единичная ЖЭ. АВ-блокада 1 ст. PQ = 276 мс, QRS = 180 мс, QT = 420 мс, QTc = 485 мс. Рекомендовано ЭКГ в динамике, троп-тест. На момент снятия ЭКГ жалоб на боли в области сердца пациентка не предъявляла.

Рисунок 1. ЭКГ Пациент К., 62 г. Синдром Бругада.
Figure 1. EСG Patient K, 62 yr. Brugada syndrome.
Изменения на ЭКГ соответствуют I типу синдрома Бругада (рис. 1).
Холтер ЭКГ (16.11.2020): ритм синусовый с ЧСС-мин. 52, макс. 99 в мин. ЖЭ — 44, в том числе ранние. Градация по Lown-Wolf-Ryan — V класс. Нарушение атриовентрикулярной (АВ) проводимости (QRS 180 мс). Преходящий подъём ST до 2,5 мм. Нарушение внутрижелудочковой проводимости. Манифестированный синдром Бругада? (рис. 2).

Рисунок 2. Холтер-ЭКГ. Пациент К., 62 г. Признаки синдрома Бругада. Частая ранняя вентрикулярная экстрасистолия.
Figure 2. Holter-ECG Patient K., 62 yr. Signs of Brugada syndrome. Frequent early ventricular extrasystole.
Регистрируются вентрикулярные экстрасистолы с широким комплексом QRS по типу полной блокады левой ножки пучка Гиса (возможная локализация аритмии — правый желудочек). Отмечены удлинение интервала PR до 252 мс. АВ-блокада 1 ст., увеличение длительности комплекса QRS до 0,172 с., увеличение интервала QTс до 454 мс. В правых прекордиальных отведениях (V1–V2) отмечен сводчатый подъём сегмента ST (типа coved) с отрицательной конечной частью зубца Т (паттерн ЭКГ, типичный для первого варианта СБ) (см. рис. 5).
Троп-тест (14.11.2020) — отрицательный.
Диагноз — «ИБС. Аритмический вариант. НРС по типу частой ЖЭ. Градация по Лауну V. Гипертоническая болезнь III ст., достигшая 2 ст., риск 4. ХСН 2а, ФК 2. Манифестированный синдром Бругада ? Код МКБ 10 I 49.8».
Рекомендовано следующее:
- Индап — 2,5 мг утром.
- Вамлосет — 10\160 мг днем.
- Предуктал ОД — 1 таб. 1 раз в день, 3 мес.
- Кордарон — 200 мг 1 таб. 2 раза в день 10 дней, далее по 1 таб. 1 раз в сутки 5 дней в неделю (суб., воскр. — перерыв).
- Розувастатин — 10 мг вечером.
- Клопидогрел — 75 мг утром.
При сердцебиении — бравадин 5 мг. При повышении АД — физиотенз 0,4 мг под язык.
В связи с появлением на ЭКГ признаков синдрома Бругада этацизин был отменен. Пациент переведён на приём кордарона по схеме 200 мг 1 таб. 2 раза в сутки 10 дней., далее по 1 таб. 1 раз в сутки 5 дней в неделю ( суб., воскр. — перерыв).
ЭКГ от 18.11.2020 (после отмены этацизина, на фоне приёма кордарона) синусовый ритм с ЧСС = 75 в мин. ЭОС — горизонтальная. Нарушение внутрижелудочковой проводимости. PQ = 190 мс, QRS = 100 мс, QT = 480 мс. По сравнению с ЭКГ от 14.11.2020 ЭКГ-признаки синдрома Бругада отсутствуют, нарушения ритма не зарегистрированы (рис. 3).
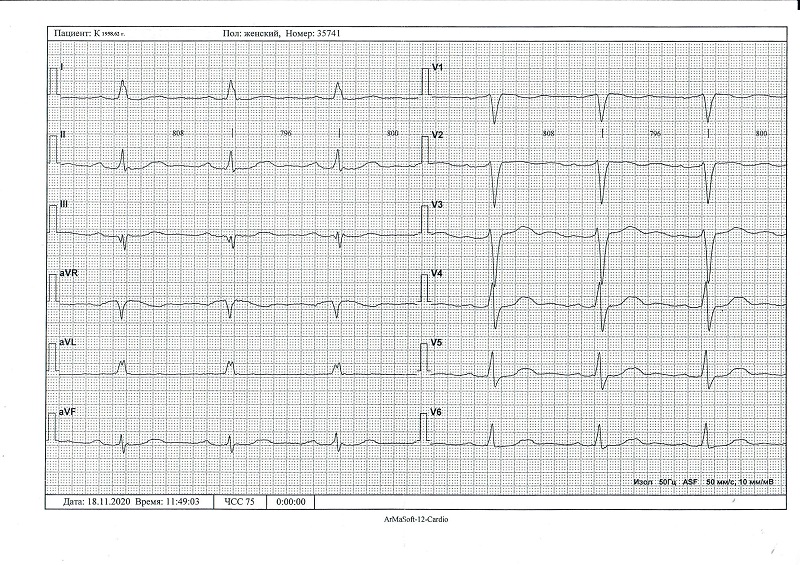
Рисунок 3. ЭКГ Пациент K.,62 г. После отмены этацизина.
Figure 3. ECG Patient K., 62 yr. After the Ethacyzin withdrawal.
Холтер-ЭКГ (15.12.2020) после отмены этацизина. ЭКГ-признаки синдрома Бругада отсутствуют (рис. 4).
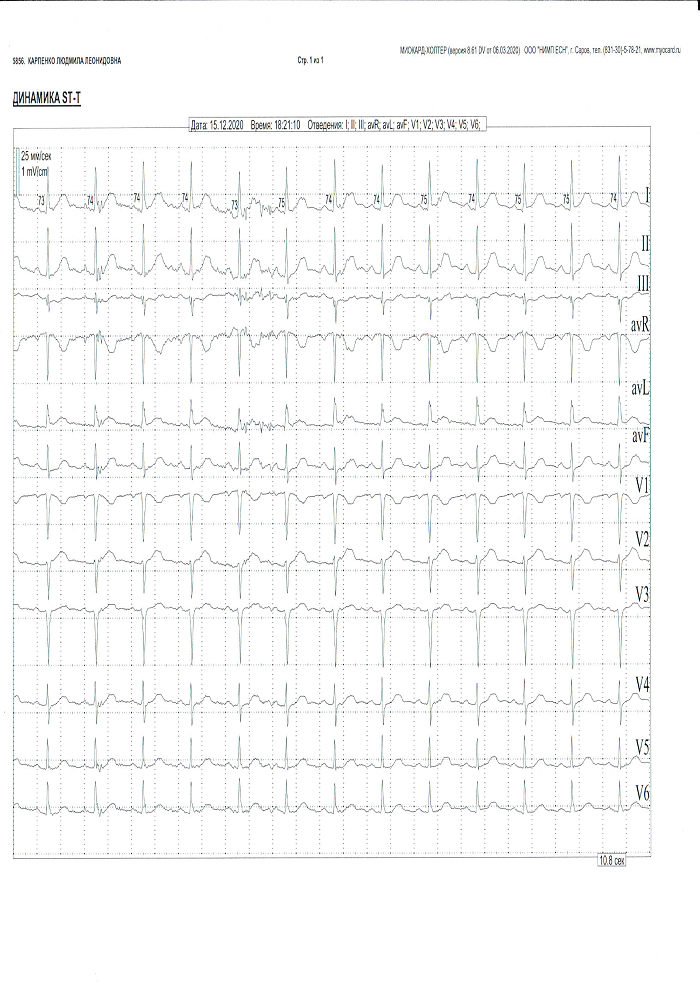
Рисунок 4. Пациент К.,62 г. Холтер-ЭКГ после отмены этацизина.
Figure 4. Patient K., 62 yr. Holter-ECG after Ethacyzin withdrawal.
Обсуждение
«СБ — гетерогенное генетическое заболевание с высоким риском ВСС» [1]. Ключевым звеном патогенеза СБ является генетически детерминированное нарушение ионных каналов кардиомиоцита, обусловленное мутациями гена SCN5A. Ген кодирует структуру α-субъединицы натриевых каналов кардиомиоцита, обеспечивающих быстрый натриевый ток потенциала действия (I Na). Основным диагностическим критерием СБ служит регистрация типичного сводчатого типа (coved) ЭКГ или «шатра» не менее, чем в двух правых прекордиальных отведениях (V1–V3) без признаков ишемических изменений в дискордантных отведениях и имеет несколько типов (табл. 1, рис. 5). Дополнительными электрокардиографическими признаками являются блокада правой ножки пучка Гиса и периодическое удлинение интервала PR .
Taблица / Table 1
Диагностические критерии синдрома Бругада. Аномалии сегмента ST в отведениях V1–V3
Criteria for the diagnosis of Brugada Syndrome ST segment anomalies in leads V1–V3
|
ЭКГ-изменения EСG-Changes |
Тип 1 Type1 |
Тип2 Type2 |
Тип 3 Type3 |
Волна J J Wave |
>2 мм >2 mm |
>2 мм >2 mm |
>2 мм >2 mm |
|
Тип сегмента ST Type of ST segment |
Сводчатый Vaulted |
Седловидный Saddleback |
Седловидный Saddleback |
|
Конечная часть ST The final ST part |
Постоянно-отриц.(-) Constantly negative |
>1 мм >1 mm |
Подъём ST <1мм Elevation ST <1 mm |
|
Зубец T T Wave |
Отриц.(-) Negative ( -) |
+или +/- + or +/- |
+ + |
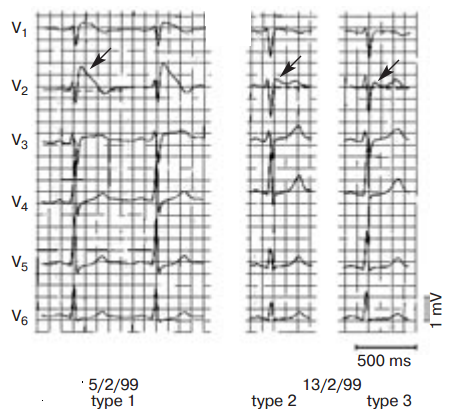
Рисунок 5. Типы синдрома Бругада.
Figure 5. Types of Brugada syndrome.
Особенностью СБ является то, что типичный паттерн ЭКГ, в отличие от синдрома удлиненного интервала QT и других врожденных аритмогенных каналопатий, является непостоянным. Характерные изменения ЭКГ более выражены в период перед развитием фибрилляции желудочков или сразу после неё, могут провоцироваться рядом лекарственных препаратов. Официальный протокол обследования больных с подозрением на СБ, рекомендованный рабочей группой Европейского кардиологического общества, включает использование проб с внутривенным введением антиаритмических препаратов I класса, таких как гилуритмал в дозе 1 мг/кг, прокаинамид в дозе 10 мг/кг и флекаинид в дозе 2 мг/кг или 400 мг перорально1. Кроме препаратов, используемых при пробах, существует ряд медикаментозных препаратов и химических соединений, способных вызывать бругадоподобные изменения на ЭКГ. Подобный эффект описан при применении антиаритмических препаратов I класса (блокаторы натриевых каналов пилсикаинид, пропафенон, лидокаин), II класса (β-адреноблокатор пропранолол), IV класса (блокаторы кальциевых каналов верапамил, дилтиазем); антиангинальных (нитросорбид, изосорбид динитрат, никорандил) и психотропных препаратов (трициклические и тетрациклические антидепрессанты, блокаторы обратного захвата серотонина); антигистаминных препаратов (блокатор гистаминовых рецепторов H1 дименгидринат); анестетиков (пропофол, бипивакаин, метадон), а также при алкогольной и кокаиновой интоксикации.
В работе J. Juntilla и соавт. [2] обобщено наблюдение 47 больных с индуцированным паттерном СБ. У 16 пациентов бругадоподобный тип ЭКГ был провоцирован гипертермией, у 26 — приёмом различных лекарственных препаратов (антидепрессантов, антиаритмических, антигистаминных, анестетиков и другими). У 24 (51%) из 47 больных имелись злокачественные желудочковые тахиаритмии, у 18 (38%) произошла ВСС или клиническая смерть, у 3 отмечены обмороки и у 3 — желудочковая тахикардия. По поводу мерцательной аритмии 9 пациентов получали антиаритмические препараты (пропафенон, флекаинид, прокаинамид).
«В мировой литературе не было описаний выяления Бругада-паттрен 1-го типа на ЭКГ на фоне приема этацизина. Это прежде всего объясняется тем, что данный отечественный препарат IС класса не используется широко в других странах (как пилсикаинид, который применяется преимущественно в Японии)» [3]. Этацизин — эффективный и достаточно безопасный препарат IС класса, широко используемый как препарат первого ряда у больных с идиопатической желудочковой экстрасистолией [3]. Однако на 9-м Конгрессе Российского холтеровского общества (РОХМИНЭ) был представлен случай, аналогичный нашему, — возникновение картины СБ на ЭКГ у женщины 56 лет с желудочковой экстрасистолией на фоне приема этацизина (также с положительным антиаритмическим эффектом)2.
«Это свидетельствует о том, что не все препараты, провоцирующие возникновение проявлений СБ на ЭКГ хорошо известны. Однако возникает ещё один очень важный, с нашей точки зрения, вопрос. Как клинически интерпретировать лекарственно индуцированные проявления СБ?» Лекарственно индуцируемое удлинение интервала QT расценивается как вторичный или приобретённый синдром удлинённого интервала QT, при котором прекращение влияния провоцирующего фактора является надёжным способом устранения риска опасных аритмий и не подразумевает последующий диагноз «синдром удлиненного интервала QT». Однако при лекарственно индуцируемом СБ такой подход не используется и выявление типичного паттерна ЭКГ не менее чем в двух правых грудных отведениях после введения терапевтических доз прокаинамида, гилуритмала или флекаинида достаточно для постановки клинического диагноза СБ [3].
В то же время появление паттерна СБ на ЭКГ при применении других препаратов (прежде всего Iс класса), которые, как видно из нашего наблюдения и данных литературы, также могут вызывать те же изменения ЭКГ, не расцениваются пока как метод валидной диагностики скрыто протекающего СБ. «Молекулярно-генетическая диагностика также не стала пока «золотым стандартом» в диагностике СБ (табл. 2). Не у всех больных с типичным клинико-электрокардиографическим паттерном СБ имеется дефект натриевых каналов, что свидетельствует о наличии молекулярно-генетической гетерогенности данного заболевания; приблизительно в 25% случаев генетика заболевания неясна, в 15% случаев у больных отсутствует характерный семейный анамнез, что может быть следствием спорадических мутаций [2]. Кроме того, проблемой широкого использования молекулярно-генетической диагностики является её высокая стоимость.
Таблица / Table 2
Гены, ответственные за развитие синдрома Бругада
Genes responsible for the development of Brugada syndrome
|
Вариант LG-TS Variant LQ-TS |
Ген Gene |
ДНК-диагноститка в России DNKdiagnostics in Russia |
|
ВrS 1 |
SCN5A |
Проводится (Conducted by) |
|
ВrS 2 |
GPD1L |
Не проводистя ( not contucted) |
|
ВrS 3 |
CACNA2b |
Не проводистя ( not contucted) |
|
ВrS 4 |
CACNA2c |
Не проводистя ( not contucted) |
|
ВrS 5 |
SCN4B |
Проводится (Conducted by) |
Я также считаю, что все лекарственно индуцируемые случаи регистрации СБ обусловливают необходимость того же подхода, что и результаты рекомендуемых рабочей группой Европейского кардиологического общества лекарственных проб. После постановки диагноза целесообразно проводить стратификацию риска на основании существующих клинических, неинвазивных и инвазивных исследований.
Выводы
Этацизин при пероральном введении может провоцировать типичные для синдрома Бругада изменения на электрокардиограмме.
При применении этацизина с антиаритмической целью необходим регулярный контроль холтеровского мониторирования ЭКГ, электрокардиограммы покоя для исключения индуцирования признаков синдрома Бругада и возможных осложнений данного синдрома (желудочковые нарушения ритма, желудочковая тахикардия, высокий риск внезапной сердечной смерти вследствие полиморфной желудочковой тахикардии или фибрилляции желудочков).
На ЭКГ пациентки К. (рис. 1) наглядно продемонстрирован Бругада-паттерн 1-го типа ЭКГ (рис. 6).
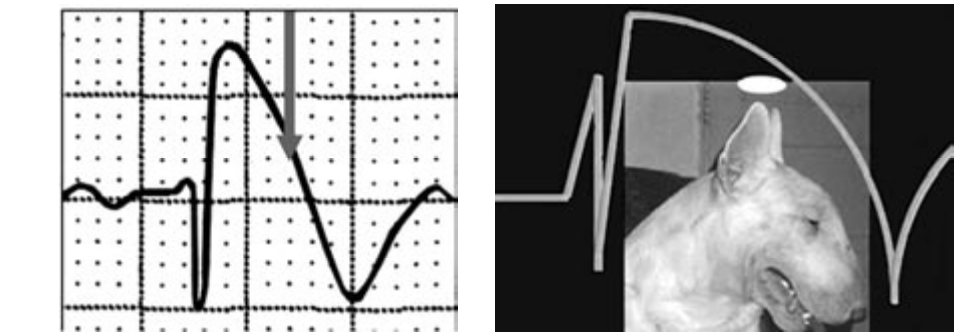
Рисунок 6. ЭКГ типа Бругада IA («тип бультерьера»).
Figure 6. Brugada IA ECG type ("bull terrier type").
Подтверждение наличия спонтанного Бругада-паттерна 1-го типа ассоциировано с более низкой кумулятивной выживаемостью, удвоенным риском аритмических событий и более коротким временем до первого аритмического события по сравнению с медикаментозно-индуцированным Бругада-паттерном 1 типа на ЭКГ. Имеется ряд затруднений в подтверждении синдрома Бругада, такие как спорадическая мутация генов, высокая стоимость генетического анализа.
Выявление Бругада-паттерна 1 типа на ЭКГ является показанием к обследованию и мониторингу ближайших родственников пациента, даже при отсутствии у них симптомов сердечно-сосудистых заболеваний.
Рекомендуется пациентам с подозрением на синдром Бругада при отсутствии спонтанного Бругада-паттерна 1-го типа на ЭКГ-проведение провокационных лекарственных проб с использованием антиаритмических препаратов (ААП) I класса (блокаторы натриевых каналов) для дифференциальной и подтверждающей диагностики. На территории Российской федерации доступен прокаинамид (ААП Iа класса, анатомо-терпевтическо-химический (АТХ) код — C01BA02).
Требует изучения вопрос использования этацизина как препарата для проведения лекарственных проб у больных с подозрением на синдром Бругада.
1. Клинические рекомендации «Синдром Бругада». Ассоциация сердечно-сосудистых хирургов России. 2020 г. Доступно по: https://racvs.ru/clinic/files/2020/brugada.pdf Дата обращения: 09.09.2021
2. Цыганков Е.В., Донецкая О.Л., Горюхина А.А. Изменения ЭКГ на фоне приема этацизина. Материалы 9-го Конгресса Российского общества холтеровского мониторирования и неинвазивной электрофизиологии (РОХМиНЭ) и 2-го Конгресса «Клиническая электрокардиология». 2008.
Список литературы
1. Ikeda T. Brugada syndrome: current clinical aspects and risk stratification. Ann Noninvasive Electrocardiol. 2002; 7(3):251-62. DOI: 10.1111/j.1542-474x.2002.tb00172.x.
2. Junttila MJ, Gonzalez M, Lizotte E, Benito B, Vernooy K, et al. Induced Brugada-type electrocardiogram, a sign for imminent malignant arrhythmias. Circulation. 2008; 117(14):1890- 3. DOI: 10.1161/CIRCULATIONAHA.107.746495.
3. Макаров Л.М., Комолятова В.Н. Появление электрокардиографических признаков синдрома Бругада на фоне терапии антиаритмическим препаратом IС класса Этацизином. Кардиология. 2011; 51(4):93-95. eLIBRARY ID: 16606257
Об авторе
Ю. Н. СазоноваРоссия
Сазонова Юлия Николаевна, врач функциональной диагностики
Ростов-на-Дону
Рецензия
Для цитирования:
Сазонова Ю.Н. Манифестация электрокардиографических признаков синдрома Бругада на фоне терапии антиаритмическим препаратом Iс класса Этацизином. Медицинский вестник Юга России. 2021;12(4):62-66. https://doi.org/10.21886/2219-8075-2021-12-4-62-66
For citation:
Sazonova Yu.N. Manifestation of electrocardiographic signs of the Brugadа syndrome in the setting of therapy with class Ic antiarrhythmic drug Ethacizine. Medical Herald of the South of Russia. 2021;12(4):62-66. (In Russ.) https://doi.org/10.21886/2219-8075-2021-12-4-62-66







































