Перейти к:
Феохромоцитома и беременность
https://doi.org/10.21886/2219-8075-2022-13-1-98-101
Аннотация
Представлено клиническое наблюдение беременной больной с гестационной артериальной гипертонией, явившейся следствием феохромоцитомы. В статье приведён алгоритм дифференциального поиска причины развития гестационной артериальной гипертензии, клинико-лабораторные данные и лечебные мероприятия, оказанные пациентке, на основании которого эндокринологи совместно с акушерами-гинекологами могут определить тактику ведения беременности и родоразрешения женщин с гормонально-активными опухолями надпочечников.
Для цитирования:
Газизова Г.Р., Валеева Ф.В., Каримуллина С.Р. Феохромоцитома и беременность. Медицинский вестник Юга России. 2022;13(1):98-101. https://doi.org/10.21886/2219-8075-2022-13-1-98-101
For citation:
Gazizova G.R., Valeeva F.V., Karimullina S.R. Pheochromocytoma and pregnancy. Medical Herald of the South of Russia. 2022;13(1):98-101. (In Russ.) https://doi.org/10.21886/2219-8075-2022-13-1-98-101
Введение
Феохромоцитома — гормонально-активная опухоль надпочечников, происходящая из мозгового слоя надпочечников и продуцирующая катехоламины (дофамин, адреналин, норадреналин). Повышение адреналина и норадреналина в крови вызывает симпатоадреналовую реакцию с повышением артериального давления (АД) в результате ангиоспазма кровеносных сосудов, активизации ренин-ангиотензин-альдостероновой системы (РААС), положительного хроно- и инотропного действия на миокард. Феохромоцитома у беременных — состояние, опасное как для самой женщины, так и для плода, так как симпатоадреналовые кризы, повышенное артериальное давление могут приводить к тяжёлым осложнениям беременности, самопроизвольным абортам, угрозе преждевременных родов и летальному исходу для матери и плода при отсутствии лечения [1]. Артериальная гипертензия приводит к нарушению фетоплацентарного кровообращения, развитию микроангиопатий плаценты, ухудшению газообмена и гипоксии плода, увеличению тонуса матки и снижению притока крови к плаценте в результате спазма артерий, преждевременной отслойке плаценты.
По мере увеличения срока беременности повышается внутрибрюшное давление за счет роста плода, увеличенная матка может сдавливать феохромоцитому, приводя к выбросу катехоламинов, симпатоадреналовым кризам или стойкому повышению артериального давления. Данная ситуация на поздних сроках беременности или непосредственно во время родов может без лечения привести к неблагоприятным исходам.
Следует отметить, что феохромоцитомы могут иметь генетическую причину развития и ассоциируются с такими патологиями, как синдром множественной эндокринной неоплазии 2 типа (мутация гена RET, сочетание с медуллярным раком щитовидной железы), нейрофиброматоз 1 типа (NF1), болезнь фон Гиппеля-Линдау (VHL), семейные параганглиомы (мутация генов SDHB, SDHD, SDHA и SDHC). В последние годы открыты новые малоизученные мутации генов EGLN1/PHD2, KIF1В, SDH5/SDHAF2, IDH1, TMEM127, MAX и HIF2А. Генетически-детерминированные феохромоцитомы отличаются мультифокальным и двусторонним поражением, чаще диагностируются у пациентов младше 40 лет [2].
Клиническая картина
Феохромоцитома, как правило, имеет характерную клиническую картину: резкое и внезапное повышение артериального давления, пульсирующая головная боль, головокружение, похолодание кистей и стоп, появление во время приступа одышки в покое или при незначительной физической нагрузке, шума в ушах, боли в животе и в области сердца, чувства страха и паники [1]. При беременности феохромоцитома может протекать в виде гипертонических кризов, подъемы АД могут быть настолько кратковременными или с периодичностью от одного криза в несколько месяцев до нескольких кризов за день. Вероятно, что их не успевают фиксировать на приёмах не только в женских консультациях, но и сами пациентки. Феохромоцитома за счёт выброса в кровь гормонов с катаболической активностью может приводить к снижению массы тела пациентов, а в случае беременности — к недостаточному набору веса.
При наличии у беременной хронической артериальной гипертонии (регистрируется до беременности или до 20-й недели беременности), гестационной артериальной гипертензии (регистрируется после 20-й недели беременности) в случаях повышения АД без значительной протеинурии, типичной клинической картины пре- и эклампсии, устойчивость артериальной гипертонии к гипотензивным препаратам обязательно должны рассматриваться эндокринные причины возникновения (тиреотоксикоз, гиперкортицизм, гиперальдостеронизм, феохромоцитома).
Диагностика
В качестве метода первичной диагностики рекомендовано определение метилированных производных катехоламинов — свободных метанефринов плазмы или фракционированных метанефринов суточной мочи методом жидкостной хроматографии с масс-спектрометрией. Чувствительность данных методов составляет 95 – 100% [1]. Ложноположительные результаты наблюдаются в среднем в 10 – 15% случаев, будучи связанными с неправильной техникой сбора материала (женщина должна находиться в положении лёжа не менее 30 минут перед забором крови), стрессом или приёмом лекарственных средств (метилдопы, β-адреноблокаторов и др.). Определённую сложность представляет визуализация феохромоцитомы во время беременности ввиду ограничения проведения рентгеновских исследований, например, компьютерной томографии (КТ), обладающей лучшим пространственным разрешением и цифровой информацией о плотности опухоли на всех фазах исследования [1]. Приоритетными методами исследования во время беременности являются ультразвуковое исследование надпочечников и магнитно-резонансная томография, не оказывающие негативного влияния на плод.
Лечение
Феохромоцитома при беременности в настоящее время не является показанием к прерыванию беременности, однако всё зависит от конкретного клинического случая, состояния беременной женщины и ребенка. При выраженной активности феохромоцитомы для дальнейшего пролонгирования беременности возможно проведение эндоскопической адреналэктомии пораженного надпочечника. Для проведения оперативного лечения, как правило, выбирается второй триместр беременности. В других случаях пациентки могут быть прооперированы после родоразрешения в плановом порядке. Пациентам с подозрением на феохромоцитому рекомендовано проведение предоперационной подготовки α-адреноблокаторами и — по показаниям — последовательного добавления β-адреноблокаторов до достижения целевых уровней артериального давления и частоты сердечных сокращений. При этом β-адреноблокаторы не должны использоваться без предварительного назначения α-адреноблокаторов, так как это может привести к критическим состояниям неуправляемой гемодинамики. С целью контроля гиповолемического синдрома, возникающего из-за избытка катехоламинов, рекомендовано внутривенное введение физиологического раствора1.
Прогноз
При своевременном обнаружении и оперативном удалении феохромоцитомы прогноз благоприятен. Необходимо генетическое тестирование пациентов с феохромоцитомой, так как большое число опухолей обусловлены наследственными мутациями, что позволит оставаться настороженным в плане возникновения опухолей других локализаций, как у самого пациента, так и у членов семьи, например, в случаях семейных параганглиом.
Клинический случай
Пациентка Н., 39 лет, в феврале 2020 г. поступила в Перинатальный центр ГАУЗ «РКБ МЗ РТ» с диагнозом «Беременность III, 38 недель. Гестационный сахарный диабет, инсулинопотребный». Жалобы при поступлении на общую слабость, головную боль и нервную возбудимость, тремор рук.
Из анамнеза заболевания: mensis с 13 лет, регулярные. Беременностей — три¸ родов — двое, абортов, выкидышей нет. Первые две беременности протекали без акушерских осложнений. Третья беременность — настоящая, гестационный диабет выявлен на сроке в 15 недель (назначена диетотерапия), с 19-й недели беременности назначена инсулинотерапия в виде подкожных инъекций ультракороткого инсулина аспарт перед едой. По данным дневника самоконтроля беременной, уровни гликемии на фоне инсулинотерапии до еды составляли 4,5–4,8 ммоль/л, через 2 часа после еды — не выше 7,0 ммоль/л, что свидетельствует о компенсации углеводного обмена.
Следует отметить, что пациентка регулярно наблюдалась у акушера-гинеколога и эндокринолога, производился регулярный контроль всех необходимых лабораторных исследований, уровней артериального давления и белка в моче. При этом набор веса за всю беременность составил всего 5 кг. До момента госпитализации у пациентки за весь период беременности не зафиксирована мочевая экскреция белка и повышение АД. Диапазон артериального давления во всех трёх триместрах в среднем составил от 108/72 до 130/80 мм рт.ст.
Из перенесённых заболеваний — ОРЗ, пиелонефрит, цистит, удаление фиброаденомы молочной железы в 2011 г. Аллергологический анамнез: на цефтриаксон в виде появления сыпи и одышки. Имеет отягощенный наследственный анамнез: у бабушки — СД 2 типа.
Объективный статус — состояние удовлетворительное. Сознание ясное, речь адекватная, t тела — 36,4°C. Рост — 166 см, вес — 60 кг. Кожные покровы чистые, физиологической окраски. Щитовидная железа не увеличена, мягкоэластичной консистенции, безболезненная при пальпации. Дыхание везикулярное, ритмичное, ЧДД — 18 в мин. Сердечные тоны ясные, ритмичные. АД — 150/95 мм рт. ст., ЧСС — 84 уд. в мин. Живот увеличен за счёт беременной матки. Печень у края реберной дуги. Стул и диурез не нарушены.
Результаты лабораторных исследований: в общем анализе крови обнаружено снижение уровня гемоглобина до 110 г/л, гемотокрита — до 32,8% (36–46%), повышение тромбоцитов до 598*109/л. Рутинные анализы общего анализа мочи, белка в суточной моче, биохимические обследования крови не выявили каких-либо клинически значимых отклонений. При проведении УЗИ почек, надпочечников в проекции левого надпочечника обнаружено округлое образование неправильной формы неоднородной эхо-структуры размером 28 × 30 мм.
При поступлении пациентка осмотрена кардиологом, выставлен диагноз «Беременность III, 38 недель. Гестационная артериальная гипертензия. Гестационный сахарный диабет. Анемия легкой степени. Тромбоцитоз». Назначение препарата метилдопа по 250 мг 3 раза в день не оказало гипотензивного эффекта, уровень АД оставался на уровне 150/90 мм рт. ст.
Консилиумом врачей принято решение о родоразрешении пациентки на сроке 39 недель путем кесаревого сечения в связи с наличием резистентной артериальной гипертонии, объёмного образования левого надпочечника. Родилась девочка, весом в 3540 г, длиной в 51 см, по шкале Апгар — 7–8 баллов, гликемия — 3,8 ммоль/л. Послеродовый период протекал на фоне кризового повышения АД до 150–160/90 мм рт. ст, сопровождающегося головными болями и общей слабостью. Уровень гликемии у пациентки нормализовался, в связи с чем инсулинотерапия была отменена.
Через 10 дней после родоразрешения пациентка с диагнозом «Роды третьи, срочные, оперативные, в 39 недель беременности. Кесарево сечение по Дерфлеру. Гестационная артериальная гипертензия. Гестационный сахарный диабет. Образование левого надпочечника. Анемия легкой степени. Тромбоцитоз» переводится в отделение эндокринологии с целью уточнения генеза артериальной гипертонии и дифференциального поиска гормональной активности образования надпочечника.
Гормональное исследование, направленное на выявление активности инциденталомы надпочечника, показало отсутствие повышения кортизола крови в ходе проведения дексаметазоновой пробы с 1 мг – 8,9 мкг/дл (6,2–19,4), нормальный уровень кортизола в суточной моче — 121 нмоль/л (<485,6). Также выявлены физиологические уровни альдостерона (5,1 нг/мл (1,88–25,6)), ренина (5,8 мкМЕ/мл (2,8–39,9)) и альдостерон-ренинового соотношения (АРС) (8,79 нг/мкМЕ (<12)). При определении мета- и норметанефринов суточной мочи выявлено пятикратное повышение уровня норметанефрина до 3177,60 мкг/сут. при норме <600 мкг/сут. и нормальный уровень метанефринов (136,3 мкг/сут (<350)).
На РКТ брюшной полости и забрюшинного пространства с контрастированием визуализировано округлое образование размером 32 × 36 мм в латеральной ножке левого надпочечника, с нативной плотностью 47 HU и накоплением контраста до 70 HU в позднюю артериальную фазу (рис.1).
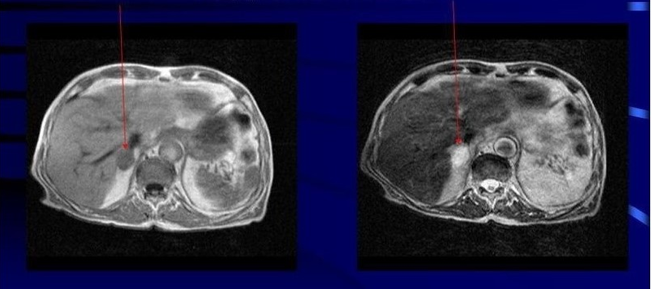
Рисунок 1. РКТ картина образования латеральной ножки левого надпочечника.
Figure 1. RCT image of the formation of the lateral pedicle of the left adrenal gland.
На основании полученных данных выставлен диагноз «Феохромоцитома. Артериальная гипертензия 2 ст., риск 3. Анемия легкой степени. Гестационный сахарный диабет в анамнезе. Состояние после оперативного родоразрешения».
Назначена предоперационная подготовка с применением доксазозина и инфузионной терапии, препаратов железа. На фоне доксазозина уровень АД стабилизировался в пределах 100/80–125/80 мм рт. ст. Планово проведена адреналэктомия левого надпочечника, послеоперационный период прошёл без осложнений. Заключение гистологического материала удалённого образования — зрелые хромаффинные клетки. Феохромоцитома.
Через месяц после левосторонней адреналэктомии самочувствие пациентки хорошее, жалоб не предъявляет, определён нормальный уровень метанефринов (37,7 мкг/сут.) и норметанефринов (105,6 мкг/сут.) в суточной моче, грудное вскармливание сохранено.
Обсуждение
Таким образом, на основании проведённых исследований (повышения артериального давления, обнаружения образования левого надпочечника по данным УЗИ и РКТ надпочечников, повышения уровней норметанефринов в суточной моче, отрицательных тестов на повышение кортизола, альдостерона и альдостерон-ренинового соотношения) пациентке была диагностирована феохромоцитома левого надпочечника. Известно, что клиническая картина феохромоцитомы при беременности чаще соответствует гипертоническим кризам [1] и женщины предъявляют жалобы на резкое и внезапное повышение АД, при этом уровень систолического давления может быть более 180–200 мм рт. ст. Приступы, как правило, сопровождаются головной болью, головокружением, похудением, одышкой, шумом в ушах, чувством страха, тошнотой и рвотой, повышенным тонусом матки и болями в животе, что может восприниматься в акушерстве признаками самопроизвольного аборта или угрозы преждевременных родов на более поздних сроках.
Интересно, что данный случай демонстрирует не совсем типичную клиническую картину феохромоцитомы: во время беременности пациентка не отмечала никаких приступов, показатели АД фиксировались максимально на уровне 150/80–160/90 мм рт. ст. лишь в последние недели беременности, несмотря на пятикратное увеличение норметанефринов в суточной моче. По мнению некоторых авторов, феохромоцитома может протекать и без кризового повышения АД или характеризоваться, наоборот, эпизодами гипотонии, или же подъёмы АД могут быть настолько кратковременными, что их не успевают фиксировать [2]. Такая симптоматика больше характерна для опухолей с норадреналиновым типом секреции, что наблюдалось и у нашей пациентки. Важным моментом в выборе тактики лечения и родовспоможения пациентки была дифференциальная диагностика между проявлениями прэклампсии и феохромоцитомы, а именно отсутствие отёков, нарушений свертывающей системы крови и протеинурии, резистентность к гипотензивной терапии препаратами центрального действия.
Так как известно, что более 30–40% случаев феохромоцитомы могут иметь генетическую причину развития и ассоциируются с такими патологиями, как синдром множественной эндокринной неоплазии 2 типа (RET), нейрофиброматоз 1 типа (NF1), болезнь фон Гиппеля-Лин-Дау (VHL), семейные параганглиомы, мутации генов EGLN1/PHD2, KIF1В, SDH5/SDHAF2, IDH1, TMEM127, MAX и HIF2А [2], пациентке рекомендовано прохождение генетического обследования.
Заключение
Таким образом, приведённый клинический случай подтверждает необходимость более тщательного комплексного обследования пациентов с гестационной артериальной гипертензией, и необходимость дифференциальной диагностики пре- и эклампсии у беременных с эндокринными артериальными гипертензиями, в том числе опухолевого генеза. Тактика ведения беременности и родоразрешения на фоне феохромоцитомы должна определяться консилиумом эндокринологов, гинекологов, кардиологов, хирургов-эндокринологов и неонатологов, в каждом конкретном случае индивидуально, что позволит улучшить прогноз для жизни и здоровья матери и ребенка.
1. Дедов И.И., Мельниченко Г.А. и др. Инциденталома надпочечника. Клинические рекомендации РАЭ, 2015, 16 с.
Список литературы
1. Купина А.Д., Петров Ю.А., Березовская К.Е. Особенности патогенеза и диагностики феохромоцитомы и параганглиомы во время беременности. Современные проблемы науки и образования. 2019;(3):182. eLIBRARY ID: 38732615
2. Юкина М.Ю., Трошина Е.А., Бельцевич Д.Г., Тюльпаков А.Н., Лысенко М.А. Феохромоцитома/параганглиома: клинико-генетические аспекты. Проблемы эндокринологии. 2013;59(3):19-26. eLIBRARY ID: 21157264
Об авторах
Г. Р. ГазизоваРоссия
Газизова Гульназ Рашидовна - кандидат медицинских наук, ассистент кафедры эндокринологии.
Казань
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Ф. В. Валеева
Россия
Валеева Фарида Вадутовна - доктор медицинских наук, профессор, заведующая кафедрой эндокринологии.
Казань
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
С. Р. Каримуллина
Россия
Сирина Р. Каримуллина - ординатор кафедры эндокринологии.
Казань
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Рецензия
Для цитирования:
Газизова Г.Р., Валеева Ф.В., Каримуллина С.Р. Феохромоцитома и беременность. Медицинский вестник Юга России. 2022;13(1):98-101. https://doi.org/10.21886/2219-8075-2022-13-1-98-101
For citation:
Gazizova G.R., Valeeva F.V., Karimullina S.R. Pheochromocytoma and pregnancy. Medical Herald of the South of Russia. 2022;13(1):98-101. (In Russ.) https://doi.org/10.21886/2219-8075-2022-13-1-98-101
JATS XML







































