Перейти к:
Суточная периодичность родов при физиологической и осложнённой беременности в зависимости от пола плода
https://doi.org/10.21886/2219-8075-2021-12-1-46-53
Аннотация
Цель: исследование характера суточной периодичности времени окончания родов, уровня мелатонина и исхода родов у женщин при физиологической и осложнённой беременности в зависимости от пола вынашиваемого плода.
Материалы и методы: для изучения суточных биоритмов времени окончания родов в зависимости от половой принадлежности плода проанализированы 1980 историй родов и историй новорождённых. Уровень мелатонина определяли по содержанию в утренней порции мочи 6-сульфатоксимелатонина (6-СОМТ).
Результаты: обнаружено, что пол плода определяет специфику плодо-материнских отношений, модулирующих функцию хронофизиологических регуляторных механизмов: для мужского пола плода наиболее характерно окончание самопроизвольных родов с раннего вечера до полуночи в условиях снижения суточной освещенности и более низком содержании 6-сульфатоксимелатонина в моче, тогда как для женского пола плода — с полуночи до раннего утра при более высокой продукции мелатонина.
Выводы: установлены особенности характера родовой деятельности и осложнений в родах, связанные с полом плода.
Ключевые слова
Для цитирования:
Боташева Т.Л., Андреева В.О., Лебеденко Е.Ю., Фабрикант А.Д., Хлопонина А.В., Железнякова Е.В., Заводнов О.П. Суточная периодичность родов при физиологической и осложнённой беременности в зависимости от пола плода. Медицинский вестник Юга России. 2021;12(1):46-53. https://doi.org/10.21886/2219-8075-2021-12-1-46-53
For citation:
Botasheva T.L., Andreeva V.O., Lebedenko E.Yu., Fabricant A.D., Khloponina A.V., Zheleznyakova E.V., Zavodnov O.P. Daily periodicity of labor in pregnant women in physiological and complicated pregnancy depending on the sex of the fetus. Medical Herald of the South of Russia. 2021;12(1):46-53. https://doi.org/10.21886/2219-8075-2021-12-1-46-53
Введение
В исследовании механизмов формирования акушерской патологии важное значение имеет детальное изучение механизмов интеграции в функциональной системе «мать — плацента — плод» (ФСМПП). Центро-периферические взаимодействия в ФСМПП играют значимую роль в патогенезе плацентарной дисфункции (ПД) [1][2][3][4][5][6].
Согласно немногочисленным данным литературы [7][8][9][10][11], одним из значимых факторов, модулирующих характер плодо-материнских взаимоотношений в ФСМПП, является половая принадлежность плода. Направление анализа этих взаимодействий связано с четким пониманием того факта, что между организмами матери и плода через маточно-плацентарный комплекс, являющийся каналом связи на протяжении всего периода гестации, осуществляется взаимный биохимический и гормональный сигналинги, определяющие формирование не просто ФСМПП, а «функциональной системы «мать — плацента — плод женского пола» и «функциональной системы мать — плацента — плод мужского пола», с характерными для каждой из них вариантами поддержания гомеостатического равновесия [8].
Имеющиеся данные о влиянии полового диморфизма на формирование акушерской патологии свидетельствуют о том, что в 2014 г. FIGO признала мужской пол плода (МПП) фактором риска угрозы преждевременных родов [9, 11]. Представлены данные о том, что отдельные формы хромосомных аберраций связаны с половым диморфизмом, что проявляется в особенностях биохимических и сонографических маркёров [12–14]. Установлено, что при вынашивании мальчиков чаще регистрируется гестационный сахарноый диабет (ГСД) [15][16]. МПП признан фактором риска плацентарной дисфункции [15][17], а женский пол плода (ЖПП) сопровождается повышением вероятности риска развития токсикоза и умеренной преэклампсии, тогда как тяжелые её формы наиболее характерны для МПП [8].
Особое значение в формировании гестационной устойчивости имеют биоритмы различной периодичности: практически все функциональные процессы в ФСМПП носят циклический характер. Наибольшее значение принадлежит циркадианному циклу «сон — бодрствование» [18][19][20].
Наибольший интерес с позиции гестационных процессов имеет суточная периодичность родов, наиболее зависимых от смены дня и ночи. Так, имеются данные о существовании чёткой зависимости между продолжительностью родового акта и длиной дня: в различные сезоны стремительные роды встречаются с большей частотой по мере прибавки продолжительности светлого времени суток [21][22][8].
В связи с вышеизложенным представляет значительный интерес изучение взаимосвязи половой принадлежности плода с течением беременности и родов с учётом хронофизиологических особенностей родового акта.
Цель исследования — изучение характера суточной периодичности родов, особенностей мелатонинового обмена и исходов родов у женщин с физиологической и осложнённой беременностью в зависимости от половой принадлежности плода.
Материал и методы
Исследования проводились на базе ФГБОУ ВО «Ростовский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Перед проведением исследований у каждой женщины получено информированное согласие («Правила проведения качественных клинических испытаний в РФ» от 29.12.1998 г.). Имеется протокол Этического комитета научно-исследовательского института акушерства и педиатрии РостГМУ, содержащий информацию об одобрении проведения настоящих исследований (Протокол №23/2 от 25 апреля 2013 г.).
Обследована 1101 женщина: 584 первобеременные женщины с физиологическим течением гестации и родов (I группа). 280 из них — с ПЖП (Iа группа) и 304 беременных — с ПМП (Iб группа). Во II группу вошли 517 первобеременных пациенток с плацентарной дисфункцией (ПД): 253 из них — с ПЖП (IIа группа), 264 — с ПМП (IIб группа). В I и II группах обследуемых все пациентки были родоразрешены в срок через естественные родовые пути без индукции и стимуляции родовой деятельности.
Критерии включения в I клиническую группу — одноплодная доношенная беременность с неосложённым её течением; возрастной диапазон 18 до 28 лет; отсутствие акушерской патологии по итогам клинических, гормональных, биохимических, ультразвуковых и допплерометрических исследований. Критериии исключения из I группы — беременности, наступившие в результате программ ВРТ; хромосомные аберрации и врождённые аномалии развития плода; врождённые пороки развития органов и систем у женщин; экстрагенитальная и эндокринная патологии; отказ женщин от участия в исследовании. Критерии включения во II группу — одноплодная доношенная беременность; возрастной диапазон от 18 до 28 лет; допплерометрические признаки нарушений кровотока в артериях маточно-плацентарного комплекса; асимметричная форма задержки роста плода; отклонения в показателях биофизического профиля плода [23][24].
Рандомизация групп проводилась при помощи метода случайных чисел и «Монета» [25].
Уровень мелатонина определялся на основании содержания в утренней порции мочи 6-сульфатоксимелатонина (6-СОМТ).
Изучение исхода родов осуществлялось на основании анализа 1980 историй родов и историй новорожденных, родившихся в период с 1 января по 31 декабря 2016 г. в родильном отделении ФГБОУ ВО РостГМУ Минздрава России. Функциональное состояние новорожденных оценивали по шкале Апгар.
Статистическая обработка данных предусматривала использование методов дескриптивной статистики (медианы и оценка 1-го и 3-го квартилей). Статистическую значимость рассчитывали исходя из доверительной вероятности 95% и точности расчета статистических данных 0,05. Межгрупповые различия определялись с помощью непараметрического критерия Краскала-Уоллиса; статистически значимые различия являлись основой для использование апостериорного анализа с помощью критерия Манна-Уитни. Обработку исходных данных проводили при помощи программ IBM SPSS 26.0.0.1, EXCEL 2016. Суточная периодичность времени окончания родов проводилась при помощи временных рядов Фурье.
Результаты
Анализ возрастного распределения беременных обследуемой выборки позволил выявить преобладание женщин возраста 23–27 лет (60,9%), что, вероятно, объясняется социально-экономическими преобразованиями. Внутригрупповой сравнительный анализ продемонстрировал аналогичное превалирование пациенток в возрасте 23–27 лет. В I группе таковых было больше на 25,4%, а во II группе — на 17,4%, чем беременных более молодого возраста (p = 0,271).
Средний возраст менархе у исследуемых пациенток I и II групп был сопоставим и составлял соответственно 11,7 ± 1,5 и 12,2 ± 1,3 лет (p = 0,402).
Анамнестические данные указывали на то, что в обеих клинических группах в большинстве случаев продолжительность менструального цикла составляла 27– 30 дней (в I группе — 29±1,2 и во II группе — 28±1,1дней) (p = 0,612).
Аномальные маточные кровотечения, характеризующиеся увеличением частоты менструаций (более 38 дней), регистрировали у 7,0% от всех исследуемых женщин (42,1 ± 2,5 день в I группе и 38,3 ± 1,9 у пациенток II группы).
У большинства обследуемых пациенток (75,0%, p = 0,021) длительность менструации составляла менее 8 дней (у беременных I группы — 4,7 ± 1,4, II группы — 4,1 ± 2,1 дня). Значимых отличий по регулярности и объёму менструаций у исследуемых женщин выявлено не было (p = 0,513).
В структуре перенесённых гинекологических заболеваний независимо от течения беременности хронические воспалительные заболевания органов малого таза (ВЗОМТ) — 73,4% случаев (p = 0,0213). Анамнез остальных женщин был отягощён аномальными маточными кровотечениями (8,0%), интраэпителиальными цервикальными неоплазиями (7,1%), генитальным эндометриозом (0,7%), а также синдромом поликистоза яичников (0,3%). Данные анализа проходили согласование с общероссийской структурой гинекологической заболеваемости женщин репродуктивного возраста, указывающей на стойкую лидирующую позицию ВЗОМТ (60–65%), невоспалительных заболеваниях генитального тракта, занимающих второе место (21%), доброкачественных новообразованиях (на третьем месте — 17%) и аномальных маточных кровотечениях (на четвертое — 7%) [2].
У пациенток II группы беременность отягощали обострения хронических ЭГЗ и гемодинамические нарушения в системе маточно-плацентарного комплекса, которые отмечены в 58,3% и 89,1% наблюдений. Состояние плацентарной системы, по данным УЗИ, демонстрировало истончение плаценты у 24,7% женщин, тромбоз межворсинчатого пространства — у 21,5%, маловодие — у 43%. Данные медицинской документации женщин II группы свидетельствовали о высокой частоте умеренной преэклампсии (33,3%), угрозы прерывания беременности (46,6%), частичной отслойки хориона (42,6%) и анемии беременных (58,6%). У 29,2% беременных с плацентарной дисфункцией (II группа) была диагностирована асимметричная форма ЗРП.
В процессе анализа суточной периодичности времени начала родовой деятельности статистически значимой связи с полом плода не было выявлено (р = 10,069) ни в одной из клинических групп, по-видимому, из-за медико-социальных факторов. Однако время окончания родов было значимо связано с фактором «половая принадлежность плода»: в суммарной выборке мальчики рождались на 39,4% чаще, чем девочки (р = 0,041) на фоне уменьшения суточной освещённости (во временной период с 18 до 24 часов); девочки рождались преимущественно на 35,8% чаще при снижении освещенности (во временной период с 24 до 6 утра) (р = 0,026).
В зависимости от характера течения беременности сохранялась та же закономерность: у пациенток I группы с 00:00 до 06:00 часов статистически значимо чаще (на 41,2%) рождались девочки (р = 0,019), тогда как рождение мальчиков регистрировали на 25,7% чаще в период с 18:00 до 00:00 часов (р = 0,038). Период биоритма в случае обоих вариантов полового диморфизма составил 6 часов.
Во II клинической группе сохранялась такая же закономерность: девочки чаще (на 21,6%) рождались в светонасыщенное время суток с 03:00 часов по 12:00 часов (период биоритма составил 9 часов). Напротив, большее число мальчиков (на 24,8%) рождалось на убывании светонасыщенного времени суток с 16:00 до 00:00 часов (период биоритма составил 8 часов). Обращает на себя внимание затягивание периода биоритма в случае плацентарной дисфункции.
Доказана регуляторная роль мелатонинового обмена в поддержании хроно-периодики функциональных процессов [8][27], в связи с чем были проанализированы уровни утренней фракции 6-СОМТ у беременных клинических групп.
Установлено, что во II триместре у беременных I группы независимо от половой принадлежности плода отмечалось снижение уровня 6-СОМТ в среднем на 31,4% (р = 0,031, р = 0,026) по сравнению с I триместром. В III триместре по сравнению со II триместром уровень 6-СОМТ характеризовался подъёмом: у беременных с плодами женского пола в 3,4 раза, с плодами мужского пола — в 2,6 раза (р = 0,015, р = 0,048), что, по-видимому, связано с физиологической «суммацией» материнского, плацентарного и плодового мелатонина (табл. 1).
Таблица / Table 1
Уровни 6-сульфатоксимелатонина в моче пациенток I группы по триместрам гестации в зависимости от фактора «половая принадлежность плода»
Levels of 6-sulfatoxymelatonin in the urine of women at different stages of physiological pregnancy, depending on the «sex of the fetus»
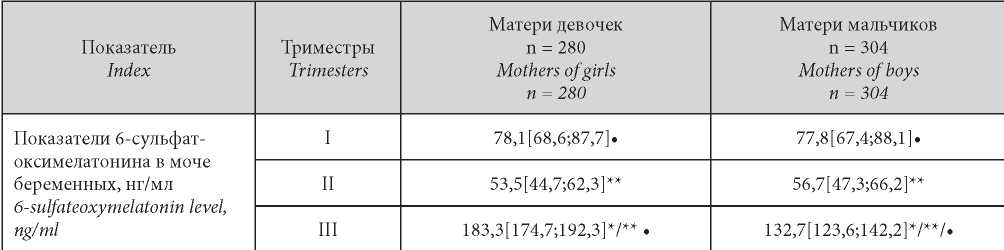
Примечание: * — статистическая значимость отличий (p < 0,05) показателей 6-сульфат-оксимелатонина в моче у беременных клинических групп в течение одного триместра в зависимости от половой принадлежности плода; ** — статистическая значимость отличий показателей 6-сульфатоксимелатонина в моче в одной клинической группе в разные триместры гестации; • — статистическая значимость отличий (p < 0,05) показателей 6-сульфат-оксимелатонинав моче в одноимённой по половой принадлежности группе в пределах одного триместра между физиологическим и осложненным течением беременности.
Note: * — statistical significance of the differences (p < 0.05) in the level of 6-sulfate-oxymelatonin in the subgroups examined in dependence on fetus sex during one trimester; ** — statistical significance of differences in the level of 6-sulfatoxymelatonin in one group in different trimesters of pregnancy; • — statistical significance of differences (p < 0.05) in the level of 6-sulfate-oxymelatonin in the group of the same gender within one trimester between physiological and complicated pregnancy
Статистически значимых отличий уровней 6-СОМТ между беременными I группы с различным полом плода в течении I и II триместров обнаружено не было (р = 0,057, р = 0,062), однако в III триместре показатели 6-СОМТ значимо выше Были у беременных с ЖПП (р = 0,018).
Несколько иная ситуация отмечена в группе беременных с плацентарной дисфункцией (II группа): уже в I триместре показатели 6-СОМТ были ниже на 25,8%, чем при неосложненной беременности (I группа), независимо от полового диморфизма (р = 0,041, р = 0,025) (табл. 2).
Таблица / Table 2
Уровни 6-сульфатоксимелатонина в моче пациенток II группы по триместрам гестации в зависимости от фактора «половая принадлежность плода»
Levels of 6-sulfatoxymelatonin in the urine of pregnant women with placental dysfunction depending on the «sex of the fetus»
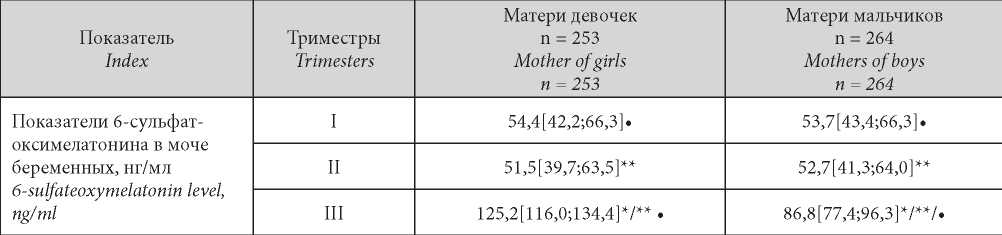
Примечание: * — статистическая значимость отличий (p < 0,05) показателей 6-сульфат-оксимелатонина в моче у беременных клинических групп в течение одного триместра в зависимости от половой принадлежности плода; ** — статистическая значимость отличий показателей 6-сульфатоксимелатонина в моче в одной клинической группе в разные триместры гестации; • — статистическая значимость отличий (p < 0,05) показателей 6-сульфат оксимелатонинав моче в одноимённой по половой принадлежности группе в пределах одного триместра между физиологическим и осложненным течением беременности.
Note: * — statistical significance of the differences (p < 0.05) in the level of 6-sulfate-oxymelatonin in the subgroups examined in dependence on fetus sex during one trimester; ** — statistical significance of differences in the level of 6-sulfatoxymelatonin in one group in different trimesters of pregnancy; • — statistical significance of differences (p < 0.05) in the level of 6-sulfate-oxymelatonin in the group of the same gender within one trimester between physiological and complicated pregnancy.
В данной группе во II триместре беременности снижение уровня 6-СОМТ, характерного для аналогичного срока при неосложненной беременности (I группа) не выявлено. В III триместре регистрировали прирост 6-СОМТ в случае обоих вариантах половой принадлежности плода, более выраженный у матерей девочек, как и в случае неосложненного течения беременности (р = 0,039, р = 0,016).
Следует также отметить, что абсолютные значения 6-СОМТ при плацентарной дисфункции были существенно ниже по сравнению с обследуемыми I группы (неосложненная беременность) как у матерей мальчиков, так и у матерей девочек (р = 0,024, р = 0,037), что, по-видимому, обусловлено плацентарной дисфункцией.
Анализ частоты и структуры осложнений, сопутствующих периоду беременности и родам у обследуемых пациенток показал следующее.
У пациенток II группы с учетом фактора «пол плода» антифосфолипидный синдром чаще (98,4%) регистрировали у беременных с ЖПП (р = 0,047). Истмико-цервикальную недостаточность с сопоставимой частотой регистрировали у беременных с МПП и ЖПП — 25,1% и 18,7% соответственно (p=0,031, р=0,046).
У беременных с МПП значимо чаще (82,8%) регистрировали случаи ГСД (р = 0,037) по сравнению с беременными ЖПП. Аналогичная закономерность отмечалась при анализе заболеваемости сахарным диабетом 2 типа: у беременных с МПП сахарный диабет 2 типа регистрировлся в 71,3% случаев (р = 0,045). В числе плодов с диабетической фетопатией также чаще встречались мальчики (63,6%, р = 0,049), тогда как в задержка роста плода в 63,7% выявлялась у матерей девочек (р = 0,023).
Задний вид затылочного предлежания и преждевременный разрыв плодных оболочек также преобладал в случае мужского пола плода (78,4% и 53,6% соответственно). При анализе осложнений родов у пациенток II группы преждевременную отслойку нормально расположенной плаценты чаще (в 75,4%) (р = 0,048) выявляли у рожениц с мальчиками. Незрелая шейка матки чаще диагностирована у беременных плодом женского пола (65,7%, p = 0,024).
В процессе анализа состояния новорожденных по шкале Апгар было установлено, что наиболее низкие бальные оценки (6 баллов и ниже на 1-й минуте после рождения) отмечались у 64,7% мальчиков (р = 0,023). Макросомию плода статистически значимо чаще (в 2 раза) выявляли у матерей мальчиков (р = 0,031) независимо от характера течения беременности.
Обсуждение
Проведённые исследования свидетельствуют о том, что структурный и функциональный гестационный «след», формирующийся в результате длительного 9-месячного взаимосодействия между матерью и плодом, модулирует деятельность функциональных подсистем, ответственных за формирование суточной периодичности родов. Половая принадлежность плода за счёт разницы в биохимическом и медиаторном «сигналингах» обусловливает отличия в реализации этой периодики в рамках суточного цикла «сон — бодрствование». Выявлена статистически значимая зависимость акрофаз суточных циклов времени окончания родов от интенсивности естественной освещенности как при физиологической, так и осложненной беременности: время окончания родов в случае мужского пола плода чаще смещено на тёмное время суток при более низких показателях 6-сульфат-окси-мелатонина, тогда как время окончания родов у матерей девочек смещено преимущественно на светлое время суток при более высоких показателях 6-сульфат-оксимелатонина по сравнению с матерями мальчиков. При плацентарной дисфункции регистрируется затягивание периода биоритма, являющегося проявлением хронофизиологической компенсации возникших в материнском организме дисфункциональных процессов: известно, что увеличение частоты биоритма и уменьшение его периода, и наоборот, уменьшение частоты и увеличение периода любого биоритма относятся к хронофизиологическим элементам поддержания гомеостаза [28][18].
Очевидно также наличие функциональной взаимосвязи между регуляторными структурами, отвечающими за инициацию продолжительность родов в материнском организме, вынашивающем плодов разного пола и хроно-регуляторными структурами, в частности, эпифизом, продуцирующим мелатонин.
По мере приближения срока родов в ФСМПП имеется четыре источника мелатонина (эпифиз и внутренние органы материнского организма, а также плацента и плод), позволяющие достигнуть максимальной его продукции и обеспечить максимальную адаптацию к родам матери и плода. Имеются также данные о роли мелатонина в качестве циркадианного сигнала к началу родовой деятельности наряду с окситоцином. В рамках проведенного исследования обнаружено, что у беременных плодом женского пола независимо от характера течения беременности уровень 6-СОМТ значительно выше. Деструктивные процессы в плацентарной ткани при плацентарной дисфункции способствуют снижению уровней 6-СОМТ на протяжении всей беременности и в родах, что формирует предпосылки для возникновения акушерских осложнений.
Выводы
Время окончания родов в суточном цикле «сон — бодрствование», независимо от характера течения беременности, значимо связано с полом вынашиваемого плода и интенссивностиестественной освещенности: у беременных с ЖПП в наибольшем числе случаев время окончания физиологических родов смещается на светлое время суток, в случае мужского пола плода — на тёмное время суток. Процесс плодоизгнания во время срочных родов у матерей девочек сопровождается более высокими показателями мелатонина, так как этот время окончания родов в случае ЖПП приходится на период наибольшей его продукции (с 1 часа ночи до 3 часов утра). Более низкие значения мелатонина у матерей мальчиков как на заключительных этапах беременности, так и в родах, по-видимому, обусловлены функционированием защитного механизма, сохраняющего мужские гонады, так как высокие уровни мелатонина способны оказывать агрессивное влияние на теку яичек, вплоть до возникновения мужского бесплодия на последующих этапах внеутробной жизни [29][30][8][22].
Список литературы
1. Зайналова С.А., Синчихин С.П., Степанян Л.В. Плацентарная недостаточность - вопросы этиопатогенеза, диагностики, клиники и терапии. // Астраханский медицинский журнал. – 2014. – Т.9, №2. – С.15-23. eLIBRARY ID: 21794559
2. Савельева Г.М., Серов В.Н., Сухих Г.Т. Акушерство и гинекология. Клинические рекомендации. – Москва: ГЭОТАРМедиа; 2016.
3. Белоцерковцева Л.Д., Коваленко Л.В., Каспарова А.Э., Сус Л.А. Плацентарная и кардиоплацентарная недостаточность: современные методы функциональной диагностики патологии плода. // Вестник СурГУ. Медицина. – 2016. – №2(28). – С.17-23. eLIBRARY ID: 28199173
4. Тапильская Н.И., Мельников К.Н., Кузнецова И.А., Глушаков Р.И. Плацентарная недостаточность и синдром задержки роста плода: этиология, профилактика, лечение. // Медицинский алфавит. – 2020. – №4. – С.6-10. DOI: 10.33667/2078-5631-2020-4-6-10
5. Кузнецова Н.Б., Буштырева И.О., Забанова Е.А., Баринова В.В., Гугуева А.В. Прогностическая значимость критических нарушений фетоплацентарного кровотока у беременных с задержкой роста плода. // Акушерство и гинекология. – 2020. – №6. – С. 59-64. DOI: 10.18565/aig.2020-6.59-64
6. Di Renzo G.C., Cabero Roura L., Facchinetti F., Helmer H., Hubinont C., et al. Preterm Labor and Birth Management: Recommendations from the European Association of Perinatal Medicine. // Journal of Maternal-Fetal and Neonatal Medicine. – 2017. – V.30 – №17. – Р. –2011-2030. DOI: 10.1080/14767058.2017.1323860
7. Кабанова М.А., Толкач Н.М., Колесникова Н.Б., Калентьева С.В. Течение и исходы беременности в зависимости от пола плода. // Академический журнал Западной Сибири. – 2011. – №2. – С.21-23. eLIBRARY ID: 20695501
8. Боташева Т.Л., Хлопонина А.В., Васильева В.В., Заводнов О.П., Каушанская Л.В., Железнякова Е.В. Сезонная периодичность мелатонинового обмена и гормонального статуса беременных в зависимости от пола плода. // Медицинский вестник Юга России. – 2018. – Т.9. – №3. – С. 70-76. DOI: 10.21886/2219-8075-2018-9-3-70-76
9. Di Renzo G.C., Rosati A., Sarti R.D., Cruciani L., Cutuli A.M. Does fetal sex affect pregnancy outcome? // Gend Med. – 2007. – Vol. 4, № 1. – Р. 19-30. DOI: 10.1016/s1550-8579(07)80004-0
10. Ramiro-Cortijo D., de la Calle M., Böger R., Hannemann J., Lüneburg N., et al. Male fetal sex is asso ciated with low maternal plasma anti-inflammatory cytokine profile in the first trimester of healthy pregnancies. // Cytokine. – 2020. – 136:155290. DOI: 10.1016/j.cyto.2020.155290.
11. Saoi M., Kennedy K.M., Gohir W., Sloboda D.M., Britz-McKibbin P. Placental Metabolomics for Assessment of Sex-specific Differences in Fetal Development During Normal Gestation. // Scientific Reports. – 2020. – V.10. – №1. – 9399. DOI: 10.1038/s41598-020-66222-3.
12. Larsen S.O., Wojdemann K.R., Shalmi A.C., Sundberg K., Christiansen M., Tabor A. Gender impact on first trimester markers in Down syndrome screening. // Prenat Diagn. – 2002. – Vol. 22. – Р. 1207-1208. DOI: 10.1002/pd.493.
13. Knippel A.J. Role of fetal sex in amniotic fluid alphafetoprotein screening. // Prenatal Diagnosis. – 2002. – Vol. 22, Iss.10. – Р. 941-945. DOI: 10.1002/pd.408
14. Gol M., Tuna B., Doğan E., Gulekli B., Bagci M., Altunyurt S., et al. Does fetal gender affect cytotrophoblast cell activity in the human term placenta? Correlation with maternal hCG levels. // Acta Obstet Gynecol Scand. – 2004. – Vol. 83, № 8. – Р. 711-715. DOI: 10.1111/j.0001-6349.2004.00491.x
15. Боташева Т.Л., Палиева Н.В., Хлопонина А.В., Васильева В.В., Железнякова Е.В., и др. Пол плода в формировании гестационного сахарного диабета и эндотелиальной дисфункции. // Акушерство и гинекология. – 2020. – №9. – С.56-64. DOI: 10.18565/aig.2020.9.56-64
16. Sheiner E., Levy A., Katz M., Hershkovitz R., Leron E., Mazor M. Gender does matter in perinatal medicine. // Fetal Diagn Ther. – 2004. – Vol.19, №4. – Р.366-369. DOI: 10.1159/000077967
17. Gonzalez T.L., Sun T., Koeppel A.F., Lee B., Wang E.T., et al. Sex differences in the late first trimester human placenta transcriptome. // Biology of Sex Differences. – 2018. – Vol. 9, № 4. DOI: 10.1186/s13293-018-0165-y.
18. Агаджанян Н.А. Основы физиологии человека. Том 1. Нормальная физиология человека. – М.: РУДН; 2012.
19. Заславская Р.М., Васькова Л.Б., Болсуновская Ю.Р. Хронофармакология и хрономедицина как новый методологический подход к оптимизации лечения. // Пространство и Время. – 2012. – №1(7). – С.195-198. eLIBRARY ID: 17322355
20. Ковальзон В.М., Дорохов В.Б. Цикл бодрствование – сон и биоритмы человека при различных режимах чередования светлого и темного периода суток. // Здоровье и образование в XXI в. – 2013. – Т.15. – №1-4. – С.151-162. eLIBRARY ID: 20387316
21. Комаров Ф.И., Рапопорт С.И. Хронобиология и хрономедицина. – Москва: Триада-Х; 2000.
22. Хлопонина А.В., Боташева Т.Л., Радзинский В.Е., Железнякова Е.В., Заводнов О.П., Бабаян К.Т. Суточная периодичность родов в зависимости от пола плода. // Вестник Адыгейского государственного университета. Серия естественно-математических наук. – Майкоп. – 2018. – Вып.3(226). – С.76-83. eLIBRARY ID: 36526536
23. Сидельникова В.М., Сухих Г.Т. Невынашивание беременности. – Москва: Мед. информ. агентство (МИА); 2010.
24. Sherer D.M., Kogan M.G. Abnormal nonstress test yet otherwise reassuring biophysical profile in a compromised fetus with severe antepartum intracranial hemorrhage. // Gynec. Obstet. Invest. – 2001. – Vol. 52, №1. – Р. 66-70. DOI: 10.1159/000052944
25. Двойрин В.В., Клименков А.А. Методика контролируемых клинических испытаний. – М: 2004.
26. Боярский А.Я., Громыко Л.Г. Общая теория статистики. - М.: Московский университет; 1985.
27. Айламазян Э.К., Евсюкова И. И., Ярмолинская М. И. Роль мелатонина в развитии гестационного сахарного диабета. // Журнал акушерства и женских болезней. – 2018. – Т.67, №1. – С.85-91. DOI: 10.17816/JOWD67185-91
28. Загускин С.Л. Ритмы клетки и здоровье человека. – Ростов н/Д: ЮФУ; 2010.
29. Чехонацкая М.Л., Василевич Л.К., Бондаренко Н.А. Влияние особенностей течения беременности на формирование яичек плода (обзор). // Саратовский научно-медицинский журнал. – 2013. – Т.9, №2. – С.234-240. eLIBRARY ID: 20203827
30. Комаров Ф.И., Рапопорт С.И., Бреус Т.К., Чибисов С.М. Десинхронизация биологических ритмов как ответ на воздействие факторов внешней среды. // Клиническая медицина. – 2017. – Т.95, №6. – С.502-512. DOI: 10.18821/0023-2149-2017-95-6-502-512
Об авторах
Т. Л. БоташеваРоссия
Боташева Татьяна Леонидовна, д.м.н., проф., главный научный сотрудник отдела медико-биологических проблем в акушерстве, гинекологии и педиатрии
Ростов-на-Дону
В. О. Андреева
Россия
Андреева Вера Олеговна, д.м.н., доцент, главный научный сотрудник акушерско-гинекологического отдела
Ростов-на-Дону
Е. Ю. Лебеденко
Россия
Лебеденко Елизавета Юрьевна, д.м.н., профессор кафедры акушерства и гинекологии №3
Ростовна-Дону
А. Д. Фабрикант
Россия
Фабрикант Анна Дмитриевна, ординатор кафедры Акушерства и гинекологии №1
Ростов-на-Дону
А. В. Хлопонина
Россия
Хлопонина Анна Валерьевна, д.м.н., старший научный сотрудник акушерско-гинекологического отдела
Ростов-на-Дону
Е. В. Железнякова
Россия
Железнякова Елена Васильевна, к.м.н., научный сотрудник отдела медико-биологических проблем в акушерстве, гинекологии и педиатрии
Ростов-на-Дону
О. П. Заводнов
Россия
Заводнов Олег Павлович, к.б.н., научный сотрудник отдела медико-биологических проблем в акушерстве, гинекологии и педиатрии
Ростов-на-Дону
Рецензия
Для цитирования:
Боташева Т.Л., Андреева В.О., Лебеденко Е.Ю., Фабрикант А.Д., Хлопонина А.В., Железнякова Е.В., Заводнов О.П. Суточная периодичность родов при физиологической и осложнённой беременности в зависимости от пола плода. Медицинский вестник Юга России. 2021;12(1):46-53. https://doi.org/10.21886/2219-8075-2021-12-1-46-53
For citation:
Botasheva T.L., Andreeva V.O., Lebedenko E.Yu., Fabricant A.D., Khloponina A.V., Zheleznyakova E.V., Zavodnov O.P. Daily periodicity of labor in pregnant women in physiological and complicated pregnancy depending on the sex of the fetus. Medical Herald of the South of Russia. 2021;12(1):46-53. https://doi.org/10.21886/2219-8075-2021-12-1-46-53
JATS XML







































