Перейти к:
ИСТМИКО-ЦЕРВИКАЛЬНАЯ НЕДОСТАТОЧНОСТЬ В СТРУКТУРЕ ПРИЧИН НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ
https://doi.org/10.21886/2219-8075-2020-11-1-34-40
Аннотация
Цель: выявить основные причины, способствующие возникновению истмико-цервикальной недостаточности у перво- и повторнородящих женщин.
Материалы и методы: проведен ретроспективный анализ течения беременности, родов, исходов для плода у 158 женщин с истмико-цервикальной недостаточностью. Всем беременным, кроме общеклинического обследования, проводилось трансвагинальное ультразвуковое исследование шейки матки.
Результаты: из 158 женщин с истмико-цервикальной недостаточностью первородящих было 71(44,94 %), повторнородящих — 87(55,06 %). В анамнезе у 64 женщин (40,51 %) регистрировали воспалительные процессы женских половых органов, у 38 (24,05 %) — экстрагенитальную патологию (сердечно-сосудистые заболевания), у 36 (22,78 %) — ожирение, у 13 (8,23 %) имелась эрозия шейки матки, и только у 7 (4,43 %) анамнез был благоприятным. Диагноз истмико-цервикальная недостаточность (ИЦН) устанавливался по совокупности данных влагалищного и трансвагинального ультразвукового исследования шейки матки. Коррекция данной патологии проводилась путем наложения на шейку матки пессария.
Заключение: статистически достоверной разницы между встречаемостью, причинами, проявлением клинических данных как у первородящих, так и у повторнородящих женщин не выявлено. Среди причин ИЦН преобладают воспалительные заболевания женских половых органов, сердечно-сосудистая патология и ожирение. Ранняя же диагностика ИЦН уменьшают риск рождения недоношенных детей, снижает процент преждевременных родов и способствуют рождению детей в сроки доношенной беременности.
Для цитирования:
Борщева А.А., Перцева Г.М., Алексеева Н.А. ИСТМИКО-ЦЕРВИКАЛЬНАЯ НЕДОСТАТОЧНОСТЬ В СТРУКТУРЕ ПРИЧИН НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ. Медицинский вестник Юга России. 2020;11(1):34-40. https://doi.org/10.21886/2219-8075-2020-11-1-34-40
For citation:
Borschova A.A., Pertceva G.M., Alekseeva N.A. ISTHMIC-CERVICAL INSUFFICIENCY IN THE STRUCTURE OF THE REASONS FOR MORTARING OF PREGNANCY. Medical Herald of the South of Russia. 2020;11(1):34-40. (In Russ.) https://doi.org/10.21886/2219-8075-2020-11-1-34-40
Введение
Приоритетным направлением отечественного здравоохранения является проблема охраны материнства и детства. На данном этапе развития общества, когда экономические и демографические факторы приобретают социально-политический характер, проблема невынашивания беременности остается в центре внимания многих специалистов. Здоровье и благополучие будущего поколения остается главной, но, к сожалению, трудно решаемой задачей. Ряд исследовтелей [1][2] считает, что основным направлением перинатологии является борьба с невынашиванием беременности. По мнению многих авторов [3][4], одной из главных причин преждевременного прерывания беременности является истмико-цервикальная недостаточность (ИЦН). Данная патология была известна еще в XI в. Абу-Али-Ибн-Сина (Авиценна) дал классическое описание истмико-цервикальной недостаточности. Это размягчение, расширение, укорочение шейки матки, которое возникает в результате функциональных или структурных изменений, что и является причиной прерывания беременности в различные сроки гестации. Таким образом, состояние шейки матки является ключевым моментом в нормальном течении беременности и родов. По данным ряда авторов [5][6][7] ИЦН в 15 - 40 % является причиной самопроизвольного прерывания беременности. Диагноз ИЦН ставится на основании совокупности результатов гинекологического и трансвагинального ультразвукового исследований шейки матки. Поскольку данный метод диагностики ИЦН считается наиболее информативным (согласно приказу № 572н МЗ России), он является необходимым и обязательным компонентом при обследовании женщин группы риска по невынашиванию беременности. В приказе определены сроки беременности для скринингового трансвагинального ультразвукового исследования шейки матки, а именно на 13 - 14-й, 18 - 21-й, 30 - 31-й неделях беременности. Так, укорочение длины цервикального канала до 3 см и меньше, а также увеличение диаметра внутреннего зева более, чем на 4 мм, уже является обоснованием для диагноза ИЦН. Основными методами коррекции истмико- цервикальной недостаточности являются либо применение лигатуры на уровне внутреннего зева шейки матки (цервикальный серкляж), либо наложение влагалищного пессария. В последнее время широко используют с целью коррекции ИЦН влагалищный пессарий. Применение этого метода способствует сохранению беременности в почти 75 % случаев [8][9][10]. Причины возникновения истмико-цервикальной недостаточности весьма разнообразны. К ним относят воспалительные процессы женских половых органов, гормональные нарушения, сердечно-сосудистую патологию. Важное значение имеют структурные и морфологические изменения самой шейки матки, которые могут возникнуть в результате эрозии шейки матки, рубцовых изменений от предыдущих абортов или родов и ряда других причин. Однако, несмотря на достаточно большое количество публикаций, многие аспекты данного патологического состояния требуют дальнейшего изучения.
Цель исследования — определить значимые причины возникновения истмико-цервикальной недостаточности у первобеременных и повторнобеременых и наметить пути снижения данной патологии.
Материалы и методы
Проведен ретроспективный анализ течения беременности, родов и их исходов для плода у 158 женщин с ИЦН. Анализ проводился по материалам родильного отделения ГБ № 1 им. Н.А. Семашко г. Ростова-на-Дону. Всем беременным проводились общеклиническое обследование, трансвагинальное ультразвуковое исследование шейки матки, динамическое наблюдение за состоянием плода методами УЗИ, КТГ, допплерометрии. Ультразвуковое и допплерометрическое исследования органов малого таза с определением массы и размеров плода, расположения плаценты, структуры плаценты, индекса амниотической жидкости (ИАЖ) и других стандартных параметров выполнялись с помощью ультразвуковой диагностической системы APLIO MX производства TOSHIBA MEDICAL SYSTEM, Япония, 2015 г., с помощью трансвагинального и абдоминального датчиков, с частотой 5 и 6,5 мгц в режимах серой шкалы. КТГ-исследование проводилось с помощью мониторов медицинских фетальных матери и плода G6B Plus (2017 г.). Анализ всех вышеуказанных параметров проводился по данным историй течения беременности и родов. Во всех историях течения беременности и родов имелось подписанное женщиной информированное согласие на обработку персональных данных. Статистическую обработку полученных результатов проводили с использованием программ Statistica 10 и Microsoft Excel 2013. Рассчитывались средние значения (М) и ошибка среднего (m), в тексте представлены в виде (M ± m), а также частота встречаемости признаков (в %). Статистическая значимость различий количественных данных оценивалась по критерию Манна-Уитни. Различие в частоте встречаемости признаков проводилось по критерию хи-квадрат. Различия между группами считались значимыми при уровне значимости р < 0,05. Из 10209 родивших в 2016-2018 гг. женщин, у 158 (1,55 %) во время данной беременности была диагностирована истмико-цервикальная недостаточность. Для проведения сравнительного анализа анамнестических данных, течения беременности и родов у первородящих и повторнородящих с ИЦН женщин, были сформированы две клинические группы. В первую клиническую группу вошли первородящие в количестве 71(44,94 %) женщины. Вторую клиническую группу составили 87 (55,06 %) женщин. Из 71 беременной первой группы у 42 (59,15 %) возраст колебался от 18 до 30 лет, у 29 (40,85 %) возраст — в пределах от 31 года до 40 лет. Из 87 женщин второй группы у 70 (80,46 %) возраст — в пределах 25 - 35 лет, у 17 (19,54 %) женщин — от 36 до 42 лет.
Результаты
Из 71 первородящей женщины в анамнезе у 31(43,66 %) были воспалительные заболевания женских половых органов, у 4 (5,63 %) — эрозия шейки матки, у 20 (28,17 %) — экстрагенитальная патология (сердечно-сосудистые заболевания), у 16 (22,54 %) пациенток — эндокринная патология (ожирение), женщин с благоприятным анамнезом не было (рис. 1).
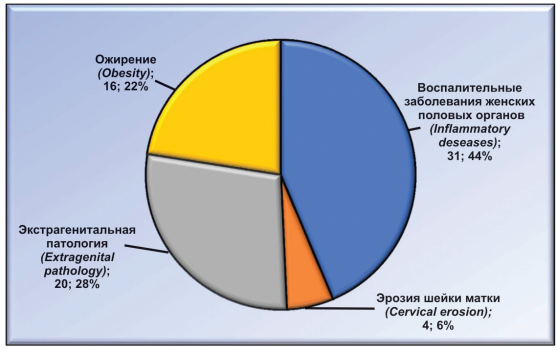
Рисунок 1. Распределение анамнестических данных у первородящих женщин.
Figure 1. Distribution of anamnestic data among primiparous women.
Из 87 повторнородящих женщин в анамнезе у 33 (37,93 %) был воспалительный процесс женских половых органов, у 9 (10,34 %) — эрозия шейки матки, у 18 (20,69 %) — экстрагенитальная патология (сердечно-сосудистые заболевания), у 20 (22,99 %) — эндокринная патология (ожирение), у 7 (8,05 %) женщин анамнез был благоприятный (рис. 2).
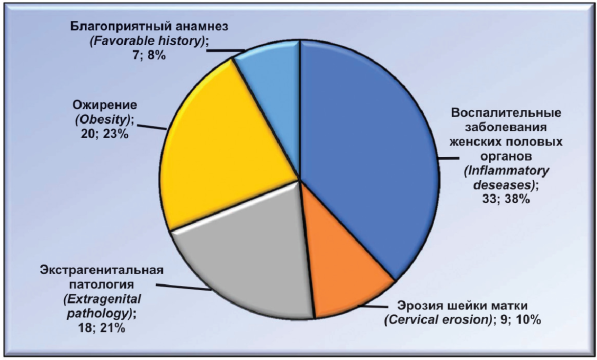
Рисунок 2. Распределение анамнестических данных у повторнородящих женщин.
Figure 2. Distribution of anamnestic data among multiparous women.
Беременность в первой группе у 12(16,90 %) из 71 женщины осложнилась анемией, у 9 (12,68 %) — гестационным пиелонефритом, у 15 (21,13 %) — фето-плацентарной недостаточностью (ФПН). Из 87 повторнородящих второй группы беременность осложнилась у 19 (21,84 %) анемией, у 13 (14,94 %) — ФПН, у 8 (9,20 %) — обострением хронического пиелонефрита. Диагноз истмико-цервикальной недостаточности ставился на основании совокупности данных гинекологического обследования и трансвагинального ультразвукового исследования шейки матки. Скрининг трансвагинального ультразвукового исследования шейки матки проводился на 13 - 14-й, 18 - 21-й, 30 - 31-й неделях беременности (согласно приказу № 572н МЗ России). Скрининг трансвагинального ультразвукового исследования выявил интересную картину. Так, у первородящих женщин первой клинической группы ИЦН была диагностирована у 32 (45,07 %) пациенток на 13 - 14-й неделе беременности, у 29 (40,85 %) — на 17 - 18-й неделе, у 10 (14,08 %) — на 33 - 34-й неделе. У повторнородящих второй клинической группы из 87 женщин ИЦН у 39 (44,83 %) была диагностирована на 13 - 14-й неделе беременности, у 34 (39,08 %) — на 18 - 21-й неделе, у 14 (16,09 %) — на 30 - 32-й неделе (рис. 3).
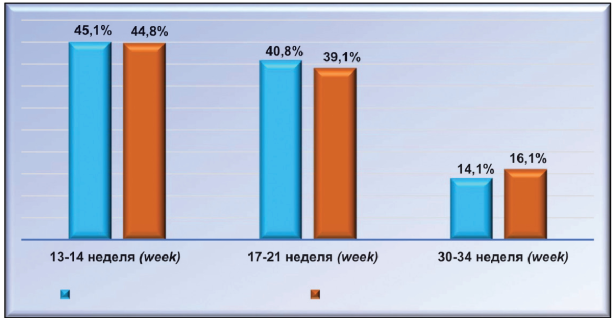
Рисунок 3. Время выявления ИЦН у первородящих и повторнородящих.
Figure 3. Time of identify ICN amongprimiparous and multiparous women.
Интересен тот факт, что морфологические изменения шейки матки, характерные для ИЦН не всегда сопровождались клиническими признаками угрожающего прерывания беременности. Так, из 71 женщины первой клинической группы у 29 (40,85 %) жалобы на ноющие боли внизу живота отсутствовали. У 42 (59,15 %) ИЦН сопровождалась болевым синдромом, причем у 18 (42,86 %) он появлялся на 13 - 14-й неделе беременности, у 15 (35,71%) — на 18 - 21-й неделе, у 9 (21,43%) — на 30 - 32-й неделе. Из 87 повторнородящих второй клинической группы у 41(47,13 %) женщины при наличии ИЦН болевой синдром отсутствовал, а у 46 (52,87 %) он имел место. Болевой синдром появлялся у 25 (54,35 %) на 13 - 14-й неделе, у 13 (28,26 %) — на 18 - 21-й неделе, y 8 (17,39 %) — на 30 - 32-й неделе беременности (рис. 4).
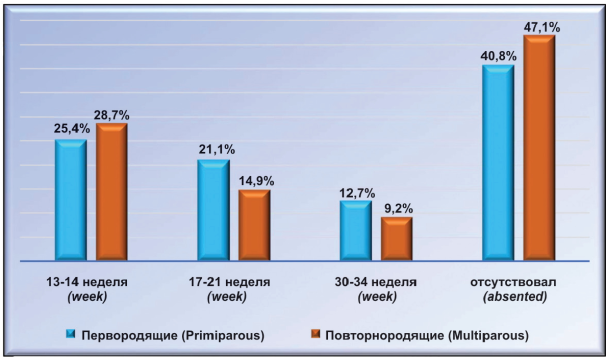
Рисунок 4. Сроки появления болевого синдрома при ИЦН у перво- и повторнородящих.
Figure 4. The timing of the onset of pain with ICI among primiparous and multiparous women.
Из 71 женщины первой клинической группы самостоятельно родили через естественные родовые пути 64 (90,14 %) беременных, у 7(9,86 %) было абдоминальное родоразрешение (рис. 5.)
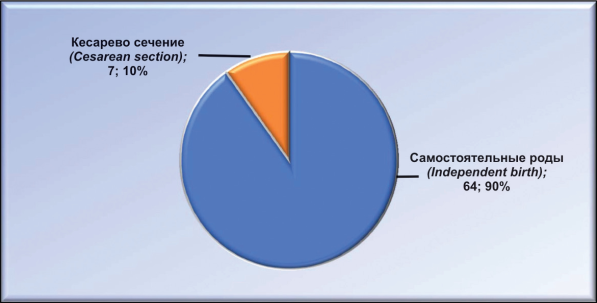
Рисунок 5. Исход родов у первородящих женщин.
Figure 5. Birth outcome among primiparous women.
Показанием к операции были тазовое предлежание плода, анатомический и клинически узкий таз. В срок родили из 71 беременной 46 (64,79 %), у 19 (26,76 %) роды произошли на 35 - 36-й неделе беременности, у 6 (8,45 %) женщин — после 41-й недели.
Из 87 женщин второй клинической группы 79 (90,80 %) родили через естественные родовые пути, 8 (9,20 %) — путем операции кесарево сечение (рис. 6).
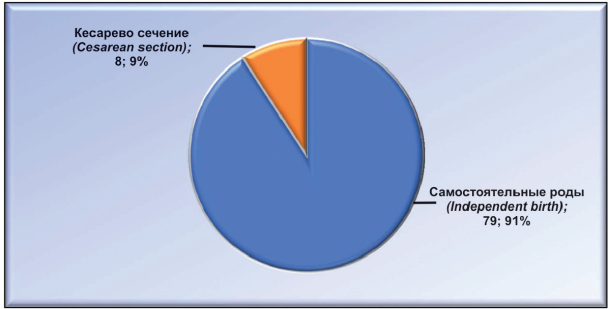
Рисунок 6. Исход родов у повторнородящих женщин.
Figure 6. The outcome of childbirth among multiparous women.
Показанием к операции были неправильное положение плода, миопия высокой степени, клинически узкий таз. В срок родили 69 (79,31 %) женщин, 11 (12,64 %) — на 35 - 36-й неделе, 7 (8,05 %) — после 41-й недели. Вес родивших детей у первородящих колебался от 2700 до 3900, у повторнородящих, соответственно, от 3400 до 4100.
Обсуждение
Как видно из вышеизложенного, ИЦН встречается у первородящих в 44,94 %, у повторнородящих — в 55,06% случаев (р = 0,20306). В структуре причин ИЦН доля воспалительных заболеваний женских половых органов у первородящих составила 43,66 %, у повторнородящих — 37,93 % (р = 0,4654). Ожирение было у 22,54 % первородящих и у 22,99 % повторнородящих (р = 0,946126). Экстрагенитальная (сердечно-сосудистая) патология у первородящих пациенток отмечена в 28,17 % случаев, у повторнородящих — в 20,69 % случаев (р = 0,273864). Патология шейки матки у первородящих была в 5,63 %, у повторнородящих в 10,34% случаев (р = 0,28374). Особо следует отметить, что истмико-цервикальная недостаточность не всегда сопровождалась болевым синдромом. Так, у первородящих он был отмечен в 59,15 % случаев, а у повторнородящих — в 52,87 % (р = 0,429152). Проведённая коррекция ИЦН наложением пессария на шейку матки позволила 64,79 % первородящим женщинам родить в срок и только у 26,76 % роды произошли на 35 - 36-й неделе, а в 8,45 % случаев роды были после 41 недели. Что касается, повторнородящих, то 79,31 % женщин доносили беременность до 40 недель, 12,64 % родили в 35-36 недель и 8,05 % родили после 41 недели (рис. 7).
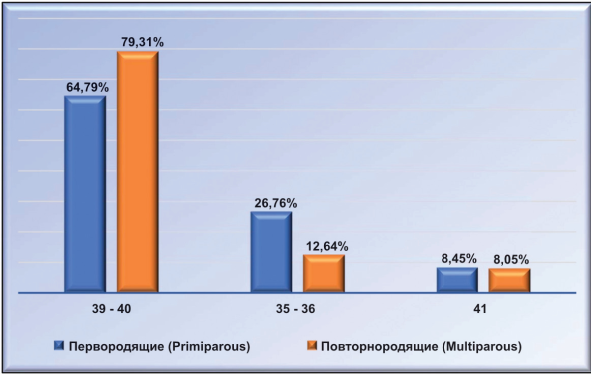
Рисунок 7. Сроки наступления родов у перво- и повторнородящих.
Figure 7. The timing of the onset of labor among primiparous and multiparous women.
Все новорожденные дети были выписаны домой в удовлетворительном состоянии.
Заключение
Необходимо отметить, что достоверной разницы между встречаемостью, причинами, проявлением клинических данных как у первородящих, так и у повторнородящих женщин не выявлено. Однако среди причин ИЦН как в первой, так и во второй клинических группах преобладают воспалительные заболевания женских половых органов, сердечно-сосудистая патология и ожирение. Ранняя диагностика ИЦН путем гинекологического и трансвагинального ультразвукового исследований шейки матки, своевременная коррекция с применением пессария на шейку матки уменьшают риск рождения недоношенных детей, снижает процент преждевременных родов и способствуют рождению детей в сроки доношенной беременности.
Список литературы
1. Белоцерковцева л.Д., Коваленко л.В., Мирзоев Г.Т. Факторы риска формирования истмико – цервикальной недостаточности, приводимые к преждевременным родам. // Вестник СурГУ Медицина. -2014. - №2(20).– С. 26-30. eLIBRARY ID: 22535146
2. Джобава Э.М., Степанян А.В., любанская С.В., Кнышева И.Г., Доброхотова Ю.Э. Синдром привычной потери беременности у пациенток с истмико – цервикальной недостаточностью. Современный комплексный подход к диагностике и терапии // Проблемы репродукции. – 2011. - № 3. – С. 98-104. eLIBRARY ID: 18948721
3. Лосева О.И., Либова Т.А., Гайдуков С.Н. Современные подходы к ведению беременных женщин с истмико – цервикальной недостаточностью. По данным перинатального центра ФГБОУ В.О. Петербургский государственный педиатрический медицинский университет Минздрава России. // Педиатр. – 2017. – Т.8, S1. – С.191 - 197. eLIBRARY ID: 30719037
4. American College of Obstetricians and Gynecologists. ACOG Practice Bulletin N 142: Cerclage for the management of cervical insufficiency. // Obstet Gynecol. – 2014. – V.123(2 Pt1). – P.372-9. https://doi.org/10.1097/01.AOG.0000443276.68274. cc.
5. Яковлева О.В., Мазурова Л.В. Основные принципы ведения женщин во втором триместре беременности при несостоятельности шейки матки. // Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2012. - №3(23). – С.119 – 124. eLIBRARY ID: 18100657
6. Леваков С.А., Боровкова Е.И., шешукова Н.А., Боровков И.М. Ведение пациенток с истмико-цервикальной недостаточностью. // Акушерство, Гинекология и Репродукция. – 2016. – Т.10, №2. – С.64-69. https://doi. org/10.17749/2313-7347.2016.10.2.064-069
7. Беспалова А.Ю., Саргсян Г.С. Выбор метода коррекции истмико – цервикальной недостаточности. // Журнал акушерства и женских болезней. - 2017. - Т. 66. - №3. - C. 157-168. https://doi.org/10.17816/JOWD663157-168
8. Белоцерковцева Л.Д., Коваленко Л.В., Иванников С.Е., Мирзоева Г.Т. Возможность ранней диагностики цервикальной недостаточности для профилактики сверхранних преждевременных родов. // Вестник Новгородского государственного университета им. Ярослава Мудрого. – 2015 – Т.2(85). – С.117–123. eLIBRARY ID: 23652163
9. Ades A., May J., Cade T.J., Umstad M.P. Laparascopic transabdominal cerclage: a 6-year experience. // Aust N Z J Obstet Gynaecol. – 2014. – V.54(2). – P.117-20. https://doi. org/10.1111/ajo.12156.
10. Rafael T.J., Berghella V., Alfirevic Z. Cervical stitch (cerclage) for preventing preterm birth in multiple pregnancy. // Cochrane Database Syst Rev. – 2014. – Is. 9. - CD009166. https://doi.org/10.1002/14651858.CD009166.pub2
Об авторах
А. А. БорщеваРоссия
Борщева Алла Александровна — к.м.н., доцент, доцент кафедры акушерства и гинекологии.
Ростов-наДону
Г. М. Перцева
Россия
Перцева Галина Маргосовна — к.м.н., ассистент кафедры акушерства и гинекологии.
Ростов-на-Дону
Конфликт интересов:
Galina M.Pertseva — Cand. Sci (Med), assistant of the Department of obstetrics and gynecology.
Rostov-onDon
Н. А. Алексеева
Россия
Алексеева Наталья Алексеевна — к.м.н., доцент, доцент кафедры медицинской и биологической физики.
Ростов-на-Дону
Рецензия
Для цитирования:
Борщева А.А., Перцева Г.М., Алексеева Н.А. ИСТМИКО-ЦЕРВИКАЛЬНАЯ НЕДОСТАТОЧНОСТЬ В СТРУКТУРЕ ПРИЧИН НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ. Медицинский вестник Юга России. 2020;11(1):34-40. https://doi.org/10.21886/2219-8075-2020-11-1-34-40
For citation:
Borschova A.A., Pertceva G.M., Alekseeva N.A. ISTHMIC-CERVICAL INSUFFICIENCY IN THE STRUCTURE OF THE REASONS FOR MORTARING OF PREGNANCY. Medical Herald of the South of Russia. 2020;11(1):34-40. (In Russ.) https://doi.org/10.21886/2219-8075-2020-11-1-34-40






































